مرض الاضطرابات الهضمية: 3 أنواع, كيف يتم تشخيص مرض الاضطرابات الهضمية؟ ما هو علاج اضطراب الجهاز الهضمي؟ ما هي اسباب اضطرابات الجهاز الهضمي؟ الداء البطني , الداء الزلاقي, حساسية الجلويتن, سوء الامتصاص المعوي بسبب القمح ,مرض السيلياك,الدَّاء البطني (الزُّلاقي) Celiac disease
تسميات أخرى لمرض الاضطرابات الهضمية :
- الداء البطني
- الداء الزلاقي
- مرض السيلياك
- سوء الامتصاص المعوي بسبب القمح
- السبرو الزلاقي
- اعتلال الأمعاء بالجلوتين
- حساسية القمح المناعية الوراثية
- الذرب البطني
- الذرب غير المداري
ما هو مرض الاضطرابات الهضمية؟
مرض الاضطرابات الهضمية هو مرض مناعي ذاتي خطير يحدث لدى الأشخاص المهيئين وراثياً حيث يؤدي تناول الغلوتين إلى تلف الأمعاء الدقيقة. يُقدر أنه يصيب شخصًا واحدًا من كل 100 شخص في جميع أنحاء العالم ، ولكن يتم تشخيص حوالي 30 ٪ فقط بشكل صحيح.
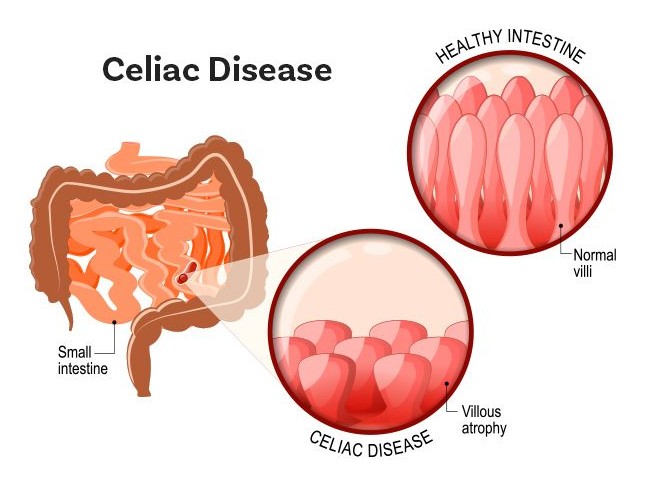
عندما يتناول الأشخاص المصابون بمرض الاضطرابات الهضمية الغلوتين (بروتين موجود في القمح والجاودار والشعير) ، فإن أجسامهم تشكل استجابة مناعية تهاجم الأمعاء الدقيقة. تؤدي هذه الهجمات إلى تلف الزغابات ، وهي نتوءات صغيرة تشبه الأصابع تبطن الأمعاء الدقيقة ، وتعزز امتصاص المغذيات. عندما تتلف الزغابات ، لا يمكن امتصاص العناصر الغذائية بشكل صحيح في الجسم مما يسبب حالة سوء الامتصاص المعوي.
مرض الاضطرابات الهضمية مرض وراثي ، مما يعني أنه ينتشر في العائلات. الأشخاص الذين لديهم قريب من الدرجة الأولى مصاب بمرض الاضطرابات الهضمية (الوالد ، الطفل ، الأخ) معرضون لخطر الإصابة بمرض الاضطرابات الهضمية بنسبة 1 من كل 10.
يمكن أن يتطور مرض الاضطرابات الهضمية في أي عمر بعد أن يبدأ الناس في تناول الغلوتين. إذا تُرك الداء البطني دون علاج ، فقد يؤدي إلى مشاكل صحية خطيرة إضافية.
الآثار الصحية طويلة المدى:
الأشخاص المصابون بالداء البطني أكثر عرضة للإصابة بمرض الشريان التاجي بمقدار الضعف ، وخطر الإصابة بسرطان الأمعاء الدقيقة أكبر بمقدار 4 مرات.
عبء علاج مرض الاضطرابات الهضمية يمكن مقارنته بمرض الكلى في نهاية المرحلة ، وعبء الشريك يمكن مقارنته برعاية مريض مصاب بالسرطان. 1 2
يمكن أن يؤدي عدم علاج مرض الاضطرابات الهضمية إلى تطور اضطرابات المناعة الذاتية الأخرى مثل مرض السكري من النوع الأول والتصلب المتعدد (MS) ، والعديد من الحالات الأخرى ، بما في ذلك التهاب الجلد الحلئي الشكل (طفح جلدي وحكة) ، وفقر الدم ، وهشاشة العظام ، والعقم والإجهاض ، وحالات عصبية مثل الصرع والصداع النصفي وقصر القامة وأمراض القلب وسرطانات الأمعاء.
العلاج:
حاليًا ، العلاج الوحيد لمرض الاضطرابات الهضمية هو الالتزام مدى الحياة بنظام غذائي صارم خالٍ من الغلوتين. يجب على الأشخاص الذين يعيشون حياة خالية من أكل الغلوتين تجنب الأطعمة التي تحتوي على القمح والجاودار والشعير ، مثل الخبز والبيرة.
يمكن أن يؤدي تناول كميات صغيرة من الغلوتين ، مثل الفتات من لوح التقطيع أو محمصة الخبز ، إلى تلف الأمعاء الدقيقة.
يُعرف مرض الاضطرابات الهضمية أيضًا باسم الداء البطني ، والذرب البطني ، والذرب غير المداري ، والاعتلال المعوي الحساس للجلوتين.
| التشخيص المبكر يقلل من فرصة تطوير حالة أخرى | |
|---|---|
| سن التشخيص بالسنوات | فرصة تطوير حالة أخرى من أمراض المناعة الذاتية |
| 2-4 | 10.5 % |
| 4-12 | 16.7 % |
| 12-20 | 27% |
| فوق 20 | 34% |
يمكن أن يؤدي مرض الاضطرابات الهضمية غير المشخص أو غير المعالج إلى:
الظروف الصحية طويلة الأمد:
- بداية مرض هشاشة العظام أو هشاشة العظام
- خلل في وظيفة المرارة
- مرض قلبي
- العقم والإجهاض
- فقر الدم الناجم عن نقص الحديد
- عدم تحمل اللاكتوز
- تليف كبدى
- سوء التغذية
- الأعراض العصبية ، بما في ذلك اضطراب نقص الانتباه / فرط النشاط (ADHD) ، والصداع ، ونقص التنسيق العضلي ، والنوبات ، والرنح ، والخرف ، والاعتلال العصبي ، والاعتلال العضلي ، واعتلال بيضاء الدماغ متعدد البؤر
- قصور البنكرياس
- سرطان الأمعاء الدقيقة وسرطان الغدد الليمفاوية اللاهودجكين
- نقص الفيتامينات والمعادن
اضطرابات المناعة الذاتية الأخرى:
في دراسة أجريت عام 1999 ، Ventura, et al.. وجد أنه بالنسبة للأشخاص الذين يعانون من مرض الاضطرابات الهضمية ، كلما تأخر عمر التشخيص ، زادت فرصة الإصابة باضطراب مناعي ذاتي آخر.
| المناعة الذاتية والحالات الأخرى المرتبطة بمرض الاضطرابات الهضمية | |
|---|---|
| حالة المناعة الذاتية | نسبة الحدوث عند مرضى الداء الزلاقي |
| فقر دم | 12-69٪ |
| التهاب الكبد المناعي الذاتي | 2٪ |
| مرض الغدة الدرقية المناعي الذاتي | 26٪ |
| متلازمة التعب المزمن | 2٪ |
| التهاب الجلد الحلئي الشكل | 25٪ |
| متلازمة داون | 12٪ |
| ترنح الغلوتين | 10-12٪ |
| اعتلال عضلة القلب التوسعي مجهول السبب | 5.7٪ |
| التهاب المفاصل الشبابي مجهول السبب | 1.5-6.6٪ |
| مرض الكبد | 10٪ |
| التهاب القولون الليمفاوي | 15-27٪ |
| التهاب القولون المجهري | 4٪ |
| الاعتلال العصبي المحيطي | 10-12٪ |
| تليف الكبد الصفراوي الأولي | 3٪ |
| متلازمة سجوجرن | 3٪ |
| مرض السكر النوع 1 | 8-10٪ |
| العقم غير المبرر | 12٪ |
دم. 2007 15 يناير 109 (2): 412-421، Biomed Res Int. 2013 ؛ 2013: 127589 ، Gastroenterol Hepatol. 2010 ؛ 4 (6): 767-780 ، PMC 2009 ؛ 55: 349-365، Gut 49.4 (2001): 502-505، Ravelli، Lancet؛ 2007 ، 369 (9563): 767-78 ، باي ، وآخرون. “إرشادات ممارسة المنظمة العالمية لأمراض الجهاز الهضمي :.” المنظمة العالمية لأمراض الجهاز الهضمي.
أعراض مرض الاضطرابات الهضمية:
قد يكون من الصعب تشخيص الداء البطني لأنه يؤثر على الناس بشكل مختلف. هناك أكثر من 200 عرض من أعراض مرض الاضطرابات الهضمية المعروفة والتي قد تحدث في الجهاز الهضمي أو أجزاء أخرى من الجسم. يصاب بعض الأشخاص بمرض الاضطرابات الهضمية في مرحلة الطفولة ، والبعض الآخر يبدأ متأخراً عند البالغين. سبب ذلك لا يزال مجهولا.

لا تظهر أي أعراض على بعض الأشخاص المصابين بالداء البطني على الإطلاق ، ولكن لا يزال اختبار الدم لديهم إيجابيًا. قد يكون اختبار دم الآخرين سلبيًا ، لكن لديهم خزعة معوية إيجابية. ومع ذلك ، فإن جميع الأشخاص المصابين بالداء البطني معرضون لخطر حدوث مضاعفات طويلة الأمد ، سواء ظهرت عليهم أي أعراض أم لا.
هل يعاني طفلك من مرض الاضطرابات الهضمية؟
تكون أعراض الجهاز الهضمي أكثر شيوعًا عند الرضع والأطفال. فيما يلي الأعراض الأكثر شيوعًا عند الأطفال:
- انتفاخ وألم في البطن
- القلق والاكتئاب
- اضطراب نقص الانتباه مع فرط النشاط (ADHD) وصعوبات التعلم
- الإسهال المزمن
- إمساك
- تلف مينا الأسنان
- تأخر البلوغ
- الفشل في النمو
- إعياء
- غازات
- الصداع
- فقر الدم الناجم عن نقص الحديد
- التهيج
- استفراغ و غثيان
- براز شاحب كريه الرائحة
- نوبات التشنج وقلة التنسيق العضلي
- قصر القامة
- فقدان الوزن
هل أنت مصاب بمرض الاضطرابات الهضمية؟
تشمل الأعراض الأكثر شيوعًا عند البالغين ما يلي:
- وجع بطن
- الانتفاخ والغازات
- الضعف الادراكي
- إمساك
- إسهال
- الاكتئاب والقلق
- إعياء
- الصداع أو الصداع النصفي
- فقر الدم الناجم عن نقص الحديد
- طفح جلدي مثير للحكة وبثور (التهاب الجلد الحلئي الشكل)
- الم المفاصل
- انقطاع الطمث للسيدات
- تقرحات الفم وآفة القرح
- استفراغ و غثيان
- هشاشة العظام وتلين العظام
- الاعتلال العصبي المحيطي
- انخفاض أداء الطحال (قصور الطحال)
- فقدان الوزن
مرض الاضطرابات الهضمية الكلاسيكي وغير الكلاسيكي والصامت
مرض الاضطرابات الهضمية: 3 أنواع :
وفقًا لمنظمة أمراض الجهاز الهضمي العالمية ، يمكن تقسيم مرض الاضطرابات الهضمية إلى نوعين: كلاسيكي وغير كلاسيكي. و هناك نوع صامت.
في مرض الاضطرابات الهضمية الكلاسيكي ، يعاني المرضى من علامات وأعراض سوء الامتصاص المعوي، بما في ذلك الإسهال ، والإسهال الدهني (براز شاحب ، كريه الرائحة ، براز دهني) ، وفقدان الوزن أو فشل النمو عند الأطفال.
في مرض الاضطرابات الهضمية غير الكلاسيكي ، قد يعاني المرضى من أعراض معدية معوية خفيفة دون علامات واضحة لسوء الامتصاص أو قد تظهر عليهم أعراض غير مرتبطة على ما يبدو. قد يعانون من انتفاخ وألم في البطن ، و / أو أعراض أخرى مثل: فقر الدم الناجم عن نقص الحديد ، والتعب المزمن ، والصداع النصفي المزمن ، والاعتلال العصبي المحيطي (وخز ، وخدر ، أو ألم في اليدين أو القدمين) ، وفرط ناقلة الدم المزمن غير المبرر (إنزيمات الكبد المرتفعة). ) ، وانخفاض كتلة العظام وكسور العظام ، ونقص الفيتامينات (حمض الفوليك و B12) ، وصعوبة فقدان الوزن ، وتأخر الدورة الشهرية / انقطاع الطمث المبكر والعقم غير المبرر ، وعيوب مينا الأسنان ، والاكتئاب والقلق ، والتهاب الجلد الحلئي الشكل (طفح جلدي وحكة) ، إلخ.
يجب دائمًا فحص الأقارب من الدرجة الأولى ، نظرًا لوجود خطر 1 من كل 10 للإصابة بمرض الاضطرابات الهضمية.
يُعرف مرض الاضطرابات الهضمية الصامت أيضًا بمرض الاضطرابات الهضمية بدون أعراض:
لا يشكو المرضى من أي أعراض ، لكنهم ما زالوا يعانون من ضمور زغابي في الأمعاء الدقيقة. تشير الدراسات إلى أنه على الرغم من أن المرضى اعتقدوا أنهم لا يعانون من أعراض ، بعد اتباع نظام غذائي صارم خالٍ من الغلوتين ، فقد أبلغوا عن صحة أفضل وانخفاض في ارتجاع الحمض وانتفاخ البطن وانتفاخ البطن وانتفاخ البطن.
يجب دائمًا فحص الأقارب من الدرجة الأولى ، سواء كانوا يعانون من الأعراض أم لا ، نظرًا لوجود خطر 1 من كل 10 للإصابة بمرض الاضطرابات الهضمية. الأقارب من الدرجة الثانية لديهم أيضًا خطر متزايد للإصابة بالمرض. 1
يساهم عدد الطرق التي يمكن أن يؤثر بها مرض الاضطرابات الهضمية على المرضى ، بالإضافة إلى نقص التدريب في كليات الطب وبرامج الإقامة للرعاية الأولية ، في ضعف معدل التشخيص في العالم. تشير التقديرات حاليًا إلى أن 80٪ من مرضى الاضطرابات الهضمية لا يزالون غير مشخصين.
التحاليل والتشخيص:
هناك خطوتان لمعرفة ما إذا كنت مصابًا بمرض الاضطرابات الهضمية: الاختبارات والتشخيص. يجب عليك دائمًا استشارة طبيب خبير في مرض الاضطرابات الهضمية لضمان التشخيص المناسب.
يتوفر اختبار دم بسيط لاختبار مرض الاضطرابات الهضمية. الأشخاص المصابون بمرض الاضطرابات الهضمية والذين يتناولون الغلوتين لديهم مستويات أعلى من المعتاد من بعض الأجسام المضادة في دمائهم. ينتج الجهاز المناعي هذه الأجسام المضادة لأنه يعتبر الغلوتين (البروتينات الموجودة في القمح والجاودار والشعير) تهديدًا أو مواد غير مرغول بها. يجب أن تكون على نظام غذائي يحتوي على الغلوتين حتى يكون اختبار الأجسام المضادة (الدم) دقيقًا.
من الذي يجب أن يتم فحصه؟
- يجب اختبار الأطفال الأكبر من 3 سنوات والبالغين الذين يعانون من أعراض الداء البطني
- الأقارب من الدرجة الأولى للأشخاص الذين يعانون من مرض الاضطرابات الهضمية – الآباء والأشقاء والأطفال معرضون لخطر 1 من كل 10 مقارنة بـ 1 من كل 100 في عموم السكان
- أي فرد يعاني من اضطراب مناعي ذاتي مرتبط أو حالة أخرى ، وخاصة داء السكري من النوع الأول ، ومرض الغدة الدرقية المناعي الذاتي ، ومرض الكبد المناعي الذاتي ، ومتلازمة داون ، ومتلازمة تيرنر ، ومتلازمة ويليامز ، ونقص الغلوبولين المناعي الانتقائي A (IgA)
اختبار مرض الاضطرابات الهضمية لدى الأطفال دون سن 3 سنوات:
“بشكل عام ، يتم فحص الأطفال المعرضين لخطر الإصابة بالداء البطني في سن الثانية أو الثالثة ما لم تظهر الأعراض مسبقًا. في الأطفال الذين تقل أعمارهم عن 3 سنوات ، والذين يعانون من الأعراض ، قد لا يكون اختبار الأجسام المضادة دقيقًا دائمًا.
يجب أن يأكل الأطفال حبوب القمح أو الشعير لبعض الوقت ، حتى عام واحد ، قبل أن يتمكنوا من توليد استجابة مناعية ذاتية للجلوتين التي تظهر في الاختبار. يجب على أخصائي أمراض الجهاز الهضمي للأطفال تقييم الأطفال الصغار الذين يعانون من فشل النمو أو الإسهال المستمر بسبب مرض الاضطرابات الهضمية. 1
في حين أن الاختبار الجيني لا يمكنه تشخيص الداء البطني من تلقاء نفسه ، إلا أنه يمكن استبعاده في حالة عدم وجود أي من الجينات ، ويمكن إجراء اختبار جيني في أي عمر “.

الخطوة الأولى:
اختبار tTG-IgA
بالنسبة لمعظم الأطفال والبالغين ، فإن أفضل طريقة لاختبار مرض الاضطرابات الهضمية هي باستخدام الجسم المضاد Tissue Transglutaminase IgA (tTG-IgA) ، بالإضافة إلى الأجسام المضادة IgA للتأكد من أن المريض يولد ما يكفي من هذا الجسم المضاد لجعل اختبار الداء البطني دقيقًا .
بالنسبة للأطفال الصغار (حوالي عامين أو أقل) ، يجب أيضًا تضمين الأجسام المضادة Gliadin IgA و IgG المخففة. تتطلب جميع اختبارات الدم الخاصة بمرض الاضطرابات الهضمية أن تتبع نظامًا غذائيًا يحتوي على الغلوتين حتى تكون دقيقًا. سيكون اختبار tTG-IgA إيجابيًا في حوالي 93٪ من مرضى الداء البطني الذين يتبعون نظامًا غذائيًا يحتوي على الغلوتين. يشير هذا إلى حساسية الاختبار ، والتي تقيس مدى دقة التعرف على المصابين بالمرض. نفس الاختبار سيكون سلبياً في حوالي 96٪ من الأشخاص الأصحاء غير المصابين بمرض الاضطرابات الهضمية. تسمى هذه هي نوعية الاختبار . 2 ، 3
هناك أيضًا خطر طفيف لحدوث نتيجة اختبار إيجابية كاذبة ، خاصة للأشخاص الذين يعانون من اضطرابات المناعة الذاتية مثل مرض السكري من النوع 1 ، وأمراض الكبد المناعية الذاتية ، والتهاب الغدة الدرقية هاشيموتو ، والتهاب المفاصل الصدفي أو الروماتويدي ، وفشل القلب ، الذين لا يعانون من مرض الاضطرابات الهضمية.
هناك اختبارات أخرى للأجسام المضادة متاحة للتحقق مرة أخرى من الإيجابيات الخاطئة المحتملة أو السلبيات الكاذبة ، ولكن بسبب احتمالية وجود نتائج خاطئة لاختبار الأجسام المضادة ، فإن خزعة الأمعاء الدقيقة هي الطريقة الوحيدة لتشخيص مرض الاضطرابات الهضمية.
اختبارات أخرى :
الأجسام المضادة IgA Endomysial Antibody (EMA):
يتميز اختبار EMA بحساسية تبلغ 100٪ تقريبًا ، مما يجعله الاختبار الأكثر تحديدًا لمرض الاضطرابات الهضمية ، على الرغم من أنه ليس حساسًا مثل اختبار tTG-IgA. حوالي 5-10٪ من المصابين بمرض الاضطرابات الهضمية ليس لديهم اختبار EMA إيجابي. كما أنه مكلف للغاية مقارنة بـ tTG-IgA ويتطلب استخدام مريء الرئيسيات أو الحبل السري البشري. عادة ما يكون مخصصًا للمرضى الذين يصعب تشخيصهم.
تحليل IgA الإجمالي:
يستخدم هذا الاختبار للتحقق من نقص IgA ، وهي حالة مرتبطة بمرض الاضطرابات الهضمية التي يمكن أن تسبب نتيجة tTG-IgA أو EMA سلبية خاطئة. إذا كنت تعاني من نقص IgA ، فيمكن لطبيبك أن يطلب اختبار DGP أو tTG-IgG.
ببتيد جليادين المخفف (DGP IgA و IgG):
يمكن استخدام هذا الاختبار لمزيد من الكشف عن مرض الاضطرابات الهضمية لدى الأفراد الذين يعانون من نقص IgA ، والذي يؤثر على 2-3٪ من مرضى الداء البطني ، أو الأشخاص الذين يختبرون سلبيًا للأجسام المضادة لـ tTg أو EMA. قد يكون نقص IgA في المريض مؤشراً على أمراض أخرى قد تسبب ضمور الزغابات ، مثل طفيلي الجيارديا ، أو فرط نمو البكتيريا في الأمعاء الدقيقة (SIBO) أو نقص المناعة المتغير الشائع (CVID).
في حين أنه نادر جدًا ، فمن الممكن أن يكون لدى الشخص المصاب بمرض الاضطرابات الهضمية نتائج سلبية في اختبار الأجسام المضادة. إذا كانت اختباراتك سلبية ، ولكنك لا تزال تعاني من الأعراض ، فاستشر طبيبك واخضع لمزيد من التقييم الطبي.
تنظير الكبسولة بالفيديو (VCE): حساسية VCE تبلغ 89٪ وخصوصية 95٪ لتشخيص الاضطرابات الهضمية. طريقة الاختبار هذه أكثر حساسية في الكشف عن الضمور العياني مقارنة بالتنظير العلوي العادي (92٪ مقابل 55٪). يعتبر VCE مفيدًا أيضًا في الكشف عن المضاعفات المرتبطة بمرض الاضطرابات الهضمية.
بروتين ربط الأحماض الدهنية المعوية (I-FABP): عندما يحدث تلف خلوي ، يتم إطلاق هذا البروتين العصاري الخلوي في الدورة الدموية الجهازية ويمكن أن يشير إلى تناول الغلوتين بشكل غير مقصود.
الأشعة: قد تشير بعض النتائج الإشعاعية إلى وجود مرض الاضطرابات الهضمية ، على سبيل المثال ، تمدد الأمعاء الدقيقة ، وسماكة الجدار ، وتغيرات الأوعية الدموية ، وغيرها.
اختبار تحدي الغلوتين:
إذا كنت تتبع حاليًا نظامًا غذائيًا خالٍ من الغلوتين ، فقد يوصي طبيبك بتحدي الغلوتين للسماح للأجسام المضادة بالتراكم في مجرى الدم قبل الاختبار. توصي مؤسسة NASPGHAN بتناول ما يقرب من حصتين من الغلوتين ، أي ما يعادل شريحتين من الخبز القائم على القمح ، يوميًا لمدة 6-8 أسابيع قبل الاختبار. يوصي مركز أمراض الاضطرابات الهضمية بجامعة شيكاغو بتناول الغلوتين يوميًا ، بكمية تعادل شريحة واحدة على الأقل من الخبز ، لمدة أسبوعين إلى ثلاثة أسابيع على الأقل قبل إجراء الخزعة. يرجى استشارة طبيب الجهاز الهضمي بخصوص تحدي الغلوتين.
لا ينبغي أن يشرف على تحدي الغلوتين إلا طبيب مدرب على مرض الاضطرابات الهضمية ، والذي يمكنه نقلك على الفور إلى إجراء خزعة إذا كانت الأعراض شديدة. لا ينصح بتحدي الغلوتين قبل سن الخامسة أو خلال فترة البلوغ.
لا تقومي أبدًا بتحدي الغلوتين أثناء الحمل.

الاختبارات الجينية أو فحص الجينات :
يحمل الأشخاص المصابون بمرض الاضطرابات الهضمية أحد جينات HLA DQ2 و DQ8 أو كليهما ، ولكن أيضًا ما يصل إلى 25-30 ٪ من عامة السكان لديهم هذه الجينات.
لا يعتبر حمل HLA DQ2 و / أو DQ8 تشخيصًا لمرض الاضطرابات الهضمية ولا يعني أنك ستصاب بمرض الاضطرابات الهضمية. ومع ذلك ، إذا كنت تحمل HLA DQ2 و / أو DQ8 ، فإن خطر إصابتك بمرض الاضطرابات الهضمية هو 3٪ بدلاً من الخطر العام للسكان البالغ 1٪.
نظرًا لأن الداء البطني وراثي ، فهذا يعني أنه يسري في العائلات. أفراد الأسرة من الدرجة الأولى (الوالدان ، الأشقاء ، الأطفال) ، الذين لديهم نفس التركيب الوراثي مثل فرد العائلة المصاب بمرض الاضطرابات الهضمية ، معرضون بنسبة تصل إلى 40٪ للإصابة بمرض الاضطرابات الهضمية. إن الخطر الإجمالي للإصابة بأمراض الاضطرابات الهضمية عندما يكون التركيب الجيني غير معروف هو 7٪ إلى 20٪.
يستبعد الاختبار الجيني السلبي إمكانية الإصابة بمرض الاضطرابات الهضمية في وقت لاحق ، لذلك يمكن أن تكون هذه معلومات قيمة لأفراد الأسرة الأقارب من الدرجة الأولى. نوصي بإجراء الاختبار الجيني لمرض الاضطرابات الهضمية لدى أفراد الأسرة ، وخاصة الأطفال ، لمنع الاختبارات غير الضرورية في المستقبل. نوصي بفحص الأقارب من الدرجة الأولى إيجابية الجينات كل 3-5 سنوات.
من يجب أن يخضع لاختبار المستضد النسجي الزلاقي Celiac HLA؟
أولئك الذين يتبعون نظامًا غذائيًا خالٍ من الغلوتين – اختبار الدم بالأجسام المضادة للداء البطني ليس دقيقًا
- عندما يكون تشخيص الداء البطني غير واضح
- نتائج اختبار الأجسام المضادة الغامضة (خاصة عند الأطفال دون سن 3 سنوات)
- نتائج خزعة الأمعاء الملتبسة
- التناقض بين نتائج الجسم المضاد والخزعة
- أفراد أسرة المصابين بمرض الاضطرابات الهضمية لتقييم المخاطر
- تؤكد النتيجة السلبية احتمالية بنسبة 99٪ ألا يصاب أحد أفراد الأسرة بمرض الاضطرابات الهضمية
- تشير النتيجة الإيجابية إلى أنه يجب على فرد العائلة المتابعة باختبار الأجسام المضادة للاضطرابات الهضمية كل 2-3 سنوات أو فورًا في حالة ظهور الأعراض
كيف اخضع للاختبار؟
يجب أن يكون طبيبك قادرًا على طلب الاختبارات الجينية. يمكن إجراء الاختبارات الجينية عن طريق فحص الدم أو اللعاب أو مسحة باطن الخد.
تعتبر الاختبارات الجينية باهظة التكلفة حيث تصل تكلفتها إلى مئات الدولارات ، ولكن قد يتم تغطيتها بواسطة بعض خطط التأمين. يجب على أفراد الأسرة من الدرجة الأولى غير متأكدين من النفقات أن يوازنوا بين هذا ووقت ونفقات الخضوع لاختبارات مصلية مدى الحياة
علاج ومتابعة مرض الاضطرابات الهضمية أو الداء الزلاقي :
الالتزام مدى الحياة بالنظام الغذائي الخالي من الغلوتين :
العلاج الوحيد لمرض الاضطرابات الهضمية هو اتباع نظام غذائي صارم خالٍ من الغلوتين مدى الحياة.
هذا يعني تجنب الأطعمة والمشروبات التي تحتوي على الغلوتين ، وهو بروتين موجود في القمح والجاودار والشعير و triticale (مزيج من القمح والجاودار).
في الولايات المتحدة ، قد يتم تصنيف المنتجات على أنها خالية من الغلوتين إذا كانت تحتوي على أقل من 20 جزءًا في المليون من الغلوتين ، ولحسن الحظ هناك مجموعة متنوعة من الأطعمة والمشروبات الخالية من الغلوتين بشكل طبيعي مثل:
العديد من الأطعمة الصحية واللذيذة الخالية من الغلوتين بشكل طبيعي.

الطريقة الأكثر فعالية من حيث التكلفة والصحية لاتباع النظام الغذائي الخالي من الغلوتين هي البحث عن مجموعات الأطعمة الخالية من الغلوتين بشكل طبيعي ، والتي تشمل:
- الفاكهة
- خضروات
- لحم و دواجن
- سمك و مأكولات بحرية
- ألبان
- الفول والبقوليات والمكسرات
عشب القمح النقي وعشب الشعير خاليان من الغلوتين ، ولكن يوجد غلوتين في البذور. إذا لم يتم حصادها أو معالجتها بشكل صحيح ، فهناك خطر تلوث الغلوتين.
من المهم التركيز على ما يمكنك تناوله بدلاً من ما لا يمكنك تناوله ، لأن نظامًا غذائيًا صارمًا خالٍ من الغلوتين يشفي ضمور الزغابات في الأمعاء الدقيقة الناجم عن مرض الاضطرابات الهضمية ، ويحسن الأعراض ويقلل من خطر حدوث مضاعفات صحية طويلة المدى.
الفيتامينات والمكملات الغذائية:
بشكل عام ، يعاني الأشخاص المصابون بمرض الاضطرابات الهضمية من نقص في الألياف والحديد والكالسيوم والمغنيسيوم والزنك وحمض الفوليك والنياسين والريبوفلافين وفيتامين ب 12 وفيتامين د ، وكذلك في السعرات الحرارية والبروتين. من الممكن أيضًا حدوث نقص في النحاس وفيتامين B6 ، ولكنه أقل شيوعًا. قد تساعد مكملات فيتامين ب 12 وحمض الفوليك الأفراد المصابين بمرض الاضطرابات الهضمية على التعافي من القلق والاكتئاب الناجمين عن نقص الفيتامينات. 1
ومع ذلك ، قد يستمر نقص فيتامين ب لدى المرضى لأن النظام الغذائي الخالي من الغلوتين قد لا يوفر مكملات كافية. يمكن علاج ذلك باستخدام فيتامينات متعددة يومية خالية من الغلوتين. يجب ألا تتجاوز الفيتامينات المتعددة 100٪ من القيمة اليومية (DV) للفيتامينات والمعادن. قد يصف طبيبك أيضًا مكملات الكالسيوم وفيتامين د إذا كان تناولك غير كافٍ.
مراقبة صحة العظام:
بالنسبة للبالغين ، يجب أن يطلب طبيبك إجراء اختبار كثافة العظام في وقت التشخيص لاختبار هشاشة العظام / هشاشة العظام (العظام الرقيقة). يمكن أيضًا طلب اختبار كثافة العظام للأطفال والمراهقين الذين عانوا من سوء امتصاص حاد ، أو تأخر طويل في التشخيص ، أو يعانون من أعراض أمراض العظام أو غير متوافقين مع النظام الغذائي الخالي من الغلوتين.
إذا كنت معرضًا لخطر الإصابة بكسور العظام ، فسيتم وصف مكملات غذائية وأدوية لتصحيح ذلك.
الأدوية:
الأدوية غير مطلوبة عادة إلا في بعض حالات التهاب الجلد الحلئي الشكل ، حيث يتم إعطاء دواء مثل الدابسون أو السلفابيريدين لفترة قصيرة من الوقت للسيطرة على الطفح الجلدي. في معظم الأفراد ، يؤدي اتباع نظام غذائي صارم خالٍ من الغلوتين إلى تقليل أعراض التهاب الجلد الحلئي بشكل كبير.
إن الفرص الحقيقية للحصول على دواء يحتوي على الغلوتين ضئيلة للغاية ، ولكن بصفتك حاميًا لصحتك ، يجب عليك التخلص من جميع المخاطر من خلال تقييم المكونات في أدويتك.
كيف سأحتاج إلى تغيير نظامي الغذائي إذا كنت أعاني من مرض الاضطرابات الهضمية؟
إذا كنت تعاني من مرض الاضطرابات الهضمية ، فستحتاج إلى إزالة الأطعمة والمشروبات التي تحتوي على الغلوتين من نظامك الغذائي. يمكن أن يؤدي اتباع نظام غذائي خالٍ من الغلوتين إلى تخفيف أعراض الداء البطني وشفاء الأضرار التي لحقت بالأمعاء الدقيقة . يحتاج الأشخاص المصابون بالداء البطني إلى اتباع نظام غذائي خالٍ من الغلوتين مدى الحياة لمنع ظهور الأعراض والأضرار المعوية. يمكن لطبيبك أو اختصاصي التغذية المسجل إرشادك بشأن ما تأكله وتشربه للحفاظ على نظام غذائي متوازن.
إذا تم تشخيصك أنت أو طفلك بمرض الاضطرابات الهضمية ، فقد تجد مجموعات الدعم مفيدة أثناء التعرف على أسلوب الحياة الخالي من الغلوتين والتكيف معه. قد يتمكن طبيبك أو اختصاصي التغذية المسجل من التوصية بمجموعات الدعم وغيرها من مصادر المعلومات الموثوقة.
ما هي الأطعمة والمشروبات التي تحتوي على الغلوتين؟
يوجد الغلوتين بشكل طبيعي في بعض الحبوب ، بما في ذلك
- القمح وأنواعه كالقمح القاسي والإيمير والسميد والحنطة
- الشعير ، والذي يمكن العثور عليه في الشعير وخلاصة الشعير وخل الشعير وخميرة البيرة
- الذرة
- triticale ، مزيج بين القمح والجاودار
يوجد الغلوتين في الأطعمة التي تحتوي على مكونات مصنوعة من هذه الحبوب ، بما في ذلك المخبوزات وخلطات الخبز والخبز والحبوب والباستا. قد تحتوي أيضًا المشروبات مثل البيرة ، والمشروبات المنكهة ، ومشروبات الشعير على الغلوتين.
العديد من المكونات الغذائية والإضافات الخارجية – مثل الملونات والنكهات والنشويات والمكثفات – مصنوعة من الحبوب التي تحتوي على الغلوتين. تضاف هذه المكونات إلى العديد من الأطعمة المصنعة ، بما في ذلك الأطعمة المعلبة أو المجمدة أو المعبأة أو المحضرة. لذلك ، يمكن العثور على الغلوتين في مجموعة متنوعة من الأطعمة ، بما في ذلك الحلوى والتوابل والنقانق والنقانق والآيس كريم وتتبيلة السلطة والشوربات.
تناول أطعمة فيها آثار جلوتين بسبب التحضير المشترك للأطعمة :
يحدث الاتصال المتبادل عندما تتلامس الأطعمة أو المنتجات التي تحتوي على الغلوتين مع الأطعمة الخالية من الغلوتين. يمكن أن ينشر الاتصال المتبادل الغلوتين إلى الأطعمة الخالية من الغلوتين ، مما يجعل الأطعمة الخالية من الغلوتين غير آمنة للأشخاص الذين يعانون من مرض الاضطرابات الهضمية. يمكن أن يحدث الاتصال المتبادل في أي وقت ، بما في ذلك عند زراعة الأطعمة أو معالجتها أو تخزينها أو تحضيرها أو تقديمها.
كيف يمكنني التعرف على الأطعمة والمشروبات التي تحتوي على الغلوتين وتجنبها؟
يمكن أن يساعدك اختصاصي التغذية المسجل في تعلم كيفية التعرف على الأطعمة والمشروبات التي تحتوي على الغلوتين وتجنبها عند التسوق أو تحضير الأطعمة في المنزل أو تناول الطعام بالخارج.
على سبيل المثال ، عندما تتسوق وتناول الطعام في المنزل:
- اقرأ ملصقات الأطعمة بعناية للتحقق من الحبوب التي تحتوي على الغلوتين – مثل القمح والشعير والجاودار – والمكونات أو الإضافات المصنوعة من تلك الحبوب.
- تحقق من الملصقات الغذائية الخالية من الغلوتين .
- لا تأكل الأطعمة إذا لم تكن متأكدًا مما إذا كانت تحتوي على الغلوتين. إذا أمكن ، اتصل بالشركة التي تصنع الطعام أو قم بزيارة موقع الشركة للحصول على مزيد من المعلومات.
- قم بتخزين وإعداد الأطعمة الخالية من الغلوتين بشكل منفصل عن أطعمة أفراد الأسرة الأخرى التي تحتوي على الغلوتين لمنع الاتصال المتبادل.
عند تناول الطعام بالخارج في المطاعم أو التجمعات الاجتماعية
- قبل الخروج لتناول الطعام ، ابحث على الإنترنت عن المطاعم التي تقدم قائمة خالية من الغلوتين.
- راجع قوائم المطاعم عبر الإنترنت أو اتصل مسبقًا للتأكد من أن المطعم يمكن أن يستوعبك بأمان.
- في المطعم ، دع الخادم يعرف أنك مصاب بمرض الاضطرابات الهضمية. اسأل عن مكونات الطعام ، وكيف يتم تحضير الطعام ، وما إذا كانت القائمة الخالية من الغلوتين متوفرة. اطلب التحدث مع الشيف إذا كنت ترغب في مزيد من التفاصيل حول القائمة.
- عند حضور التجمعات الاجتماعية ، أخبر المضيف أنك مصاب بمرض الاضطرابات الهضمية واكتشف ما إذا كانت الأطعمة الخالية من الغلوتين متاحة. إذا لم يكن الأمر كذلك ، أو إذا كنت غير متأكد ، فقم بإحضار الأطعمة الخالية من الغلوتين والتي يمكن تناولها بشكل آمن.
ماذا يجب أن آكل إذا كنت أعاني من مرض الاضطرابات الهضمية؟
إذا كنت تعاني من مرض الاضطرابات الهضمية ، فستحتاج إلى اتباع نظام غذائي خالٍ من الغلوتين. يمكن أن يساعدك طبيبك وأخصائي التغذية المسجل في التخطيط لنظام غذائي صحي ومتوازن للتأكد من حصولك على العناصر الغذائية التي تحتاجها.
الأطعمة الخالية من الغلوتين:
العديد من الأطعمة ، مثل اللحوم والأسماك والفواكه والخضروات والأرز والبطاطس ، بدون إضافات أو بعض التوابل ، خالية بشكل طبيعي من الغلوتين. الطحين المصنوع من الأطعمة الخالية من الغلوتين ، مثل البطاطس ، والأرز ، والذرة ، وفول الصويا ، والمكسرات ، والكسافا ، والقطيفة ، والكينوا ، والحنطة السوداء ، والفاصوليا آمنة للأكل.
يمكنك أيضًا شراء الأطعمة المعبأة الخالية من الغلوتين ، مثل أنواع المخبوزات والخبز والمعكرونة الخالية من الغلوتين. تتوفر هذه الأطعمة في العديد من محلات البقالة والمطاعم وشركات الأطعمة المتخصصة. تميل الأطعمة المعبأة الخالية من الغلوتين إلى أن تكلف أكثر من نفس الأطعمة التي تحتوي على الغلوتين ، وقد تفرض المطاعم رسومًا أعلى على أنواع الأطعمة الخالية من الغلوتين.
تحدث مع طبيبك أو اختصاصي تغذية مسجل حول ما إذا كان يجب عليك تضمين الشوفان في نظامك الغذائي ومقدارها. تشير الأبحاث إلى أن معظم الأشخاص المصابين بمرض الاضطرابات الهضمية يمكنهم تناول كميات معتدلة من الشوفان بأمان. إذا كنت تأكل الشوفان ، فتأكد من أنها خالية من الغلوتين. يعد الاتصال المتبادل بين الشوفان والحبوب التي تحتوي على الغلوتين أمرًا شائعًا ويمكن أن يجعل الشوفان غير آمن للأشخاص الذين يعانون من مرض الاضطرابات الهضمية.
 العديد من الأطعمة خالية من الغلوتين بشكل طبيعي.
العديد من الأطعمة خالية من الغلوتين بشكل طبيعي.
ملصقات الأغذية الخالية من الغلوتين:
يتطلب قانون إدارة الغذاء والدواء الأمريكية (FDA) أن تلبي الأطعمة التي تحمل علامة “خالية من الغلوتين” معايير محددة. أحد المتطلبات هو أن الأطعمة التي تحمل عبارات “خالية من الغلوتين” أو “خالية من الغلوتين” أو “خالية من الغلوتين” أو “بدون جلوتين” على الملصق يجب أن تحتوي على أقل من 20 جزءًا في المليون من الغلوتين. هذه الكمية من الغلوتين صغيرة جدًا بحيث لا تسبب مشاكل لمعظم الأشخاص المصابين بمرض الاضطرابات الهضمية.
لا تنطبق قاعدة إدارة الغذاء والدواء على الأطعمة التي تنظمها وزارة الزراعة الأمريكية ، بما في ذلك اللحوم والدواجن وبعض منتجات البيض. لا تنطبق القاعدة أيضًا على معظم المشروبات الكحولية التي تنظمها وزارة الخزانة الأمريكية.
هل يجب أن أبدأ نظامًا غذائيًا خالٍ من الغلوتين قبل أن أتحدث مع طبيبي؟
لا. إذا كنت تعتقد أنك قد تكون مصابًا بالداء البطني ، فيجب عليك التحدث مع طبيبك حول إجراء اختبار لتشخيص مرض الاضطرابات الهضمية قبل البدء في اتباع نظام غذائي خالٍ من الغلوتين. إذا كنت تتجنب الغلوتين قبل إجراء الاختبار ، فقد لا تكون نتائج الاختبار دقيقة.
أيضًا ، إذا بدأت في تجنب الغلوتين دون استشارة طبيب أو اختصاصي تغذية مسجل ، فقد لا يوفر نظامك الغذائي ما يكفي من العناصر الغذائية التي تحتاجها ، مثل الألياف والحديد والكالسيوم. قد تكون بعض الأطعمة المعبأة الخالية من الغلوتين أعلى في الدهون والسكر من نفس الأطعمة التي تحتوي على الغلوتين. إذا تم تشخيصك بمرض الاضطرابات الهضمية ، يمكن لطبيبك وأخصائي التغذية مساعدتك في التخطيط لنظام غذائي صحي خالٍ من الغلوتين.
إذا لم تكن مصابًا بمرض الاضطرابات الهضمية أو أي مشكلة صحية أخرى تتعلق بالجلوتين ، فقد لا يوصي طبيبك باتباع نظام غذائي خالٍ من الغلوتين. في السنوات الأخيرة ، بدأ المزيد من الأشخاص الذين لا يعانون من مرض الاضطرابات الهضمية في تجنب الغلوتين ، معتقدين أن النظام الغذائي الخالي من الغلوتين هو أكثر صحة أو يمكن أن يساعدهم على إنقاص الوزن. ومع ذلك ، لم يجد الباحثون أي دليل على أن النظام الغذائي الخالي من الغلوتين يعزز صحة أفضل أو فقدان الوزن لعامة الناس. 8
المتابعة عند الطبيب :
في وقت التشخيص:
في وقت التشخيص ، يجب على طبيبك:
- إجراء فحص جسدي كامل بما في ذلك تحديد مؤشر كتلة الجسم وفحوصات للعقد الليمفاوية المتضخمة والدم الخفي في البراز
- بالنسبة للبالغين والأطفال الذين يعانون من تأخر طويل في التشخيص أو سوء الامتصاص الشديد أو مشاكل صحة العظام ، اطلب قياس كثافة العظام
- طلب اختبار مصل الاضطرابات الهضمية (مضاد DGP IgA ومضاد TTg IgA) واختبار DQ2 / DQ8 الجيني ، إذا لم يتم الحصول عليه مسبقًا
- طلب الاختبارات الروتينية (العد الكامل لخلايا الدم ، ودراسات الحديد ، ودراسات فيتامين ب ، واختبارات وظائف الغدة الدرقية بالثيروتروبين ، وإنزيمات الكبد ، والكالسيوم ، والفوسفات ، و 25 هيدروكسي فيتامين د ، والنحاس ، ومستويات الزنك)
- التوصية بفحص الأسرة (الاختبار الجيني DQ2 / DQ8 والأمصال البطنية لتشمل مضاد tTg IgA ومضاد DGP IgG وإجمالي IgA لاستبعاد نقص IgA)
- التوصية بأخصائي تغذية في مرض الاضطرابات الهضمية والنظام الغذائي الخالي من الغلوتين لتقديم التثقيف والاستشارة
- التوصية بأخصائي الصحة العقلية لمعالجة الجوانب النفسية والاجتماعية للخلو من الغلوتين والتعامل مع مرض مزمن ، حسب الحاجة
- يوصى بتناول فيتامينات متعددة خالية من الغلوتين ومكملات إضافية حسب الحاجة
- تقييم حالة التحصين ضد التهاب الكبد B والأنفلونزا والمكورات الرئوية
زيارة بعد 3 إلى 6 شهور :
يجب أن ترى طبيبك بعد 3-6 أشهر من التشخيص الأولي وبعد ذلك سنويًا لتحديد النقص الغذائي ، ومعالجة الأعراض التي قد لا تزال تعاني منها ، وتأكيد التزامك بالنظام الغذائي الخالي من الغلوتين. يجب أن يخضع المرضى الذين يتبعون نظامًا غذائيًا صارمًا خالٍ من الغلوتين لاختبار سلبي مضاد لـ tTg IgA عند علامة 6-12 شهرًا. في الزيارة التي تتراوح من 3 إلى 6 أشهر ، يجب على طبيبك:
- تقييم الأعراض
- إجراء فحص جسدي كامل ، عند الإشارة
- طلب أمصال الاضطرابات الهضمية (مضاد DGP IgA ومضاد TTg IgA)
- تكرار الاختبارات الروتينية ، إذا كانت غير طبيعية في السابق
زيارة بعد 12 شهرًا:
في زيارتك التي تبلغ 12 شهرًا ، يجب أن يكون مستوى IgA المضاد لـ tTg قريبًا من الصفر قدر الإمكان. في هذه الزيارة ، يجب على طبيبك:
- تقييم الأعراض
- إجراء فحص جسدي للبطن ، عند الاستطباب
- طلب أمصال الاضطرابات الهضمية (مضاد DGP IgA ومضاد TTg IgA)
- تكرار الاختبارات الروتينية
- تقييم حالة التحصين ضد التهاب الكبد B ، إذا كانت غير طبيعية من قبل
زيارة سنوية بعد ذلك:
في زيارتك السنوية ، يجب على طبيبك:
- تقييم الأعراض
- قم بإجراء فحص جسدي كامل
- طلب أمصال الاضطرابات الهضمية (مضاد DGP IgA ومضاد TTg IgA)
- تكرار الاختبارات الروتينية
- طلب اختبارات أخرى كما هو محدد سريريًا
- قد يوصي بلقاح الأنفلونزا
- قد يوصي اختصاصي تغذية لتقديم التثقيف والمشورة كما هو محدد سريريًا
- التوصية بأخصائي الصحة العقلية لمعالجة الجوانب النفسية والاجتماعية للخلو من الغلوتين والتعامل مع مرض مزمن ، حسب الحاجة
- تكرار قياس كثافة العظام في عمر 2-3 سنوات ، إذا كان ذلك سابقًا غير طبيعي ، وللمراهقين غير الممتثلين لنظام غذائي خالٍ من الغلوتين
- بالنسبة للبالغين ، ضع في اعتبارك تكرار الخزعة المعوية الدقيقة في عمر 3-5 سنوات لتقييم الامتثال الغذائي واستبعاد مرض الاضطرابات الهضمية المقاومة للحرارة
المتابعة عند أخصائي التغذية:
في وقت التشخيص:
في وقت التشخيص ، يجب على اختصاصي التغذية الخاص بك:
- تقديم المشورة الغذائية الخالية من الغلوتين ، بما في ذلك التثقيف حول إدراج الشوفان ، والتلوث المتبادل ، وقراءة الملصقات الخاصة بالأطعمة والأدوية والمكملات الغذائية
- يراجع الاحتياجات الغذائية بما في ذلك تناول الكالسيوم وفيتامين د المناسب للعمر
- يوصى بتناول فيتامينات متعددة خالية من الغلوتين
زيارة بعد 2 إلى 4 أسابيع:
في زيارتك لمدة شهرين ، يجب على اختصاصي التغذية الخاص بك:
- تقييم الأعراض ومهارات التأقلم
- قم بمراجعة النظام الغذائي
زيارة بعد 6 إلى 12 شهرًا:
في زيارتك التي تبلغ 12 شهرًا ، يجب على اختصاصي التغذية الخاص بك:
- تقييم الأعراض ومهارات التأقلم
- قم بمراجعة النظام الغذائي
زيارة بعد 24 شهرًا:
إذا كنت لا تزال تعاني من أعراض أو تعاني من النظام الغذائي الخالي من الغلوتين ، فقد يحيلك طبيبك إلى اختصاصي التغذية للحصول على مزيد من المشورة والتعليم والدعم النفسي. 1 في هذه الزيارة ، يجب على اختصاصي التغذية الخاص بك:
- تقييم الأعراض ومهارات التأقلم
- قم بإجراء مراجعة للنظام الغذائي 2
مرض الاضطرابات الهضمية الزلاقي بطيء الاستجابة:
تشير التقديرات إلى أن ما يصل إلى 50٪ من مرضى الداء البطني يعانون من أعراض مستمرة أثناء اتباع نظام غذائي خالٍ من الغلوتين . 1 السبب الأكثر شيوعًا لاستمرار الأعراض هو الاستمرار في تناول الغلوتين.
أسباب مرض الاضطرابات الهضمية بطيئة الاستجابة:
استمرار تناول الغلوتين:
السبب الأكثر شيوعًا للأعراض المستمرة هو الاستمرار في تناول الغلوتين ، سواء عن قصد أو عن غير قصد. يتم تشجيع المرضى على مقابلة اختصاصي تغذية على دراية بمرض الاضطرابات الهضمية والنظام الغذائي الخالي من الغلوتين للتعرف على مصدر الغلوتين “المخفي”.
التهاب القولون المجهري ومرض كرون والتهاب القولون التقرحي:
يعاني الأشخاص المصابون بمرض الاضطرابات الهضمية من زيادة الإصابة بالتهاب القولون المجهري ومرض التهاب الأمعاء (مرض كرون والتهاب القولون التقرحي). التهاب القولون المجهري هو التهاب في القولون أو الأمعاء الغليظة. داء كرون هو مرض التهابي مزمن يصيب الجهاز الهضمي.
التهاب القولون التقرحي هو نوع من أمراض الأمعاء الالتهابية التي تسبب تقرحات في القولون. المطلوب تنظير القولون لتشخيص هذه.
فرط نمو البكتيريا في المعي الصغير (SIBO)
فرط نمو البكتيريا هو حالة تتواجد فيها أعداد كبيرة بشكل غير طبيعي من البكتيريا في الأمعاء الدقيقة ، في حين أن أنواع البكتيريا الموجودة في الأمعاء الدقيقة تشبه البكتيريا الموجودة في القولون. عادة ما يتم تشخيص هذا عن طريق اختبار التنفس بالهيدروجين.
قصور البنكرياس
قصور البنكرياس هو عدم القدرة على هضم الطعام بشكل صحيح بسبب نقص إنزيمات الجهاز الهضمي التي يصنعها البنكرياس. يمكن تشخيص ذلك عن طريق قياس الإنزيمات في البراز.
حالات عدم تحمل الطعام الأخرى:
قد يعاني الأشخاص المصابون بمرض الاضطرابات الهضمية من عدم تحمل اللاكتوز أو الفركتوز ، وكلاهما يمكن تشخيصه عن طريق اختبار التنفس بالهيدروجين. أظهرت بعض الأبحاث أن الأشخاص الذين يعانون من عدم تحمل اللاكتوز أو الفركتوز ، ومتلازمة القولون العصبي (IBS) ، ومرض الأمعاء الالتهابي (مرض كرون والتهاب القولون) يستفيدون من نظام غذائي منخفض في FODMAPs (السكريات قليلة التخمير ، والسكريات الأحادية والبوليولات).
النظام الغذائي منخفض الفودماب هو الأكثر فعالية تحت إشراف اختصاصي تغذية ماهر وذوي خبرة ، والذي سيساعدك بشكل منهجي على التخلص من فئات مختلفة من فودماب وإعادة تقديمها.
داء الاضطرابات الهضمية المقاومة (أو الذبلة المقاومة للحرارة)
يصيب الداء البطني المقاوم ، المعروف أيضًا باسم الذرب المقاوم للحرارة ، ما يصل إلى 5٪ من المرضى.
بالنسبة لهؤلاء المرضى ، لا تلتئم الزغابات التالفة في الأمعاء الدقيقة من اتباع نظام غذائي خالٍ من الغلوتين ، وقد تم استبعاد جميع الأسباب المحتملة الأخرى لهذا الضرر.
عادة ما يتم علاج هؤلاء المرضى بالستيرويدات ومثبطات المناعة.
مرض الاضطرابات الهضمية عند الأطفال :
قد يتطور مرض الاضطرابات الهضمية في أي وقت بعد إدخال القمح أو الأطعمة الأخرى المحتوية على الغلوتين في النظام الغذائي ، عادةً بعد 6-9 أشهر من العمر. من غير المعروف سبب إصابة بعض الأطفال بالمرض في وقت مبكر من العمر بينما لا يمرض آخرون إلا بعد سنوات من التعرض. من المهم جدًا اختبار طفلك عند ظهور العلامات الأولى ، أو إذا كان الداء البطني منتشرًا في عائلتك. الأقارب من الدرجة الأولى (الوالد ، الأشقاء ، الطفل) لديهم فرصة واحدة من كل 10 للإصابة بمرض الاضطرابات الهضمية بأنفسهم.

هناك تباين كبير في شدة الأعراض – سيعاني العديد من الأطفال من الأعراض في غضون دقائق إلى ساعات بعد تناول الغلوتين ، والتي قد تستمر بضع ساعات فقط.
في حالات أخرى ، قد تستمر الأعراض عدة أيام ، أو حتى أسبوعين. يعاني العديد من الأطفال من أعراض خفيفة يسهل إغفالها ، مثل زيادة الغازات أو آلام في البطن أو الإمساك. يعاني الأطفال الآخرون من أعراض أكثر حدة يمكن أن تؤدي إلى تشخيص مبكر ، بما في ذلك فشل النمو وفقدان الوزن والقيء.
لحسن الحظ ، يستجيب الأطفال والمراهقون عادةً بشكل جيد للعلاج بالحمية الخالية من الغلوتين. يشعر معظم الأطفال بتحسن ملحوظ بعد أسبوعين من اتباع النظام الغذائي ويصلون إلى الطول والوزن وصحة العظام بشكل طبيعي.
يؤثر مرض الاضطرابات الهضمية على الأطفال بطرق مختلفة ، اعتمادًا على أعمارهم

الرضع والأطفال الصغار:
يميل الرضع والأطفال الصغار إلى ظهور أعراض أكثر وضوحًا والتي تظهر عادةً في الجهاز الهضمي. تشمل الأعراض ، على سبيل المثال لا الحصر:
- التقيؤ
- الانتفاخ
- التهيج
- ضعف النمو
- انتفاخ في البطن
- الإسهال مع براز كريه جدا
- سوء التغذية

الأطفال في سن المدرسة:
يكون القيء أقل شيوعًا عند الأطفال في سن المدرسة منه عند الرضع والأطفال الصغار. تشمل الأعراض ، على سبيل المثال لا الحصر:
- آلام في المعدة أو في البطن
- انتفاخ في البطن
- إسهال
- إمساك
- صعوبة في اكتساب الوزن أو فقدانه
الأطفال الأكبر سنًا والمراهقون:
قد يعاني الأطفال الأكبر سنًا والمراهقون من أعراض أو علامات مقلقة لا ترتبط بشكل واضح بالقناة المعوية ، والتي تسمى أعراض خارج معوية أو “غير النمطية”.
هذه الأعراض هي ما قد يقنع الطبيب باختبار مرض الاضطرابات الهضمية. بعض هذه المظاهر تشمل:
- توقف النمو
- فقدان الوزن
- تأخر البلوغ
- آلام في العظام أو المفاصل
- التعب المزمن
- الصداع المتكرر أو الصداع النصفي
- طفح جلدي وحكة (التهاب الجلد الحلئي الشكل)
- تقرحات الفم المتكررة ، والتي تسمى القرح القلاعية ، والتي تبدو مثل قرح الفم
قد يعاني المراهقون المصابون بالداء البطني أيضًا من اضطرابات المزاج ، بما في ذلك القلق والاكتئاب ، بالإضافة إلى نوبات الهلع.
مرض الاضطرابات الهضمية عند الأطفال الذين لا يعانون من أعراض أو أعراض خفيفة:
هناك طريقتان أساسيتان يمكن العثور على مرض الاضطرابات الهضمية في الأطفال دون أعراض القلق. الأول هو أن يكون لديك حالة مرتبطة يوصى فيها باختبار الداء البطني:
- فرد من العائلة مصاب بمرض الاضطرابات الهضمية
- مرض السكر النوع 1
- مرض الغدة الدرقية
- نقص IgA
- التهاب المفاصل المزمن عند الأطفال
- متلازمة داون (تثلث الصبغي 21)
- متلازمة ويليامز
- متلازمة تيرنر
والثاني هو وجود علامات أخرى لمرض الاضطرابات الهضمية التي لا تسبب أعراضًا نموذجية:
- فقر الدم الناجم عن نقص الحديد
- مستويات عالية من إنزيمات الكبد AST و ALT
- هشاشة العظام (عظام رقيقة)
- عيوب مينا الأسنان
مرض الاضطرابات الهضمية الشديد عند الأطفال:
أصبحت حالات الإصابة بمرض الاضطرابات الهضمية الشديدة في مرحلة الطفولة نادرة للغاية الآن. تشمل أعراض الحالات الشديدة ما يلي:
- التعب المزمن
- انخفاض شديد في ضغط الدم
- فقدان الماء المفرط في البراز ، مما يؤدي إلى “اضطراب الكهارل”
- انسداد في البطن يسمى “الانغلاف”
أفراد الأسرة والمخاطر:
من المهم جدًا اختبار طفلك للكشف عن مرض الاضطرابات الهضمية عند ظهور العلامات الأولى ، أو إذا كان الداء البطني ينتشر في عائلتك. الأقارب من الدرجة الأولى (الأب ، الأخ ، الطفل) لشخص مصاب بالداء البطني لديهم فرصة واحدة من كل 10 للإصابة بمرض الاضطرابات الهضمية بأنفسهم.
حساسية القمح والجلوتين غير السيلياكية:
يعاني الأشخاص المصابون بحساسية الغلوتين / القمح من أعراض مشابهة لأعراض مرض الاضطرابات الهضمية ، والتي تختفي عند إزالة الغلوتين من النظام الغذائي. ومع ذلك ، لم يتم اختبارهم إيجابيًا لمرض الاضطرابات الهضمية.

يعاني بعض الأشخاص من أعراض موجودة في مرض الاضطرابات الهضمية ، مثل “ضبابية العقل” ، والاكتئاب ، والسلوك الشبيه باضطراب فرط الحركة ونقص الانتباه ، وآلام البطن ، والانتفاخ ، والإسهال ، والإمساك ، والصداع ، وآلام العظام أو المفاصل ، والتعب المزمن عند تناول الغلوتين في نظامهم الغذائي ، ومع ذلك لم تكن نتيجة اختبار الداء البطني إيجابية.
تستخدم مصطلحات حساسية الغلوتين غير الاضطرابات الهضمية (NCGS) وحساسية القمح غير البطنية (NCWS) بشكل عام للإشارة إلى هذه الحالة ، عند إزالة الغلوتين من النظام الغذائي يحل الأعراض ، بعد اختبار سلبي لمرض الاضطرابات الهضمية وحساسية القمح. 1
حتى الآن كان يعتقد أن الأشخاص الذين يعانون من NCGS / NCWS يعانون فقط من الأعراض وليس لديهم أي ضرر معوي. ومع ذلك ، في يوليو 2016 ، نشر فريق من الباحثين في المركز الطبي بجامعة كولومبيا دراسة تؤكد أن التعرض للقمح في هذه المجموعة يؤدي في الواقع إلى تفاعل جهاز المناعة ويصاحب تلف الخلايا المعوية.
تشير التقديرات إلى أن السكان المتأثرين يساوي أو حتى يتجاوز عدد الأفراد المصابين بمرض الاضطرابات الهضمية (الغالبية العظمى منهم لا يتم تشخيصهم).
في هذه المرحلة ، لم تؤكد الأبحاث أن الغلوتين هو الجاني الذي يسبب رد الفعل المناعي كما هو الحال مع مرض الاضطرابات الهضمية. تشمل الأسباب المحتملة الأخرى مثبطات الأميلاز – التربسين (ATIs) والفركتانز (الموجودة في FODMAPs). كل منها يحتوي على الغلوتين ، ولكن الغلوتين قد لا يكون سبب المتلازمة. 1 وفقًا لرئيس الباحثين في الدراسة ، الدكتور Dr. Armin Alaedini ، “هناك بعض الغموض هناك ، وهذا هو السبب في أننا نشير إليها على أنها حساسية القمح غير البطني في الوقت الحالي”. 2 يمكن أن يحدث عدم التحمل بسبب التهابات الجهاز الهضمي والأدوية والجراحة. 1
آخر تحديث : 08/01/2023
المصادر :
- Shah S, Akbari M, Vanga R, et al. Patient Perception of Treatment Burden is High in Celiac Disease Compared to Other Common Conditions. Am J Gastroenterol. 2014 Sept; 109(9): 1304-1311. doi: 10.1038/ajg.2014.29
- Roy A, Minaya M, Monegro M, et al. Partner Burden: A Common Entity in Celiac Disease. Dig Dis Sci 61, 3451–3459 (2016). https://doi.org/10.1007/s10620-016-4175-5
- Al-Toma A, Volta U, Auricchio R, Castillejo G, Sanders D, Cellier C, Mulder CJ, Lundin KAE. European Society for the Study of Coeliac Disease (ESsCD) guideline for coeliac disease and other gluten-related disorders. United European Gastroenterol J. 2019. Doi: 10.1177/2050640619844125
- Leffler D, Dennis M, Hyett B, Kelly E, Schuppan D, Kelly C. Etiologies and predictors of diagnosis in nonresponsive celiac disease. Clin Gastroenterol Hepatol. 2007; 5(4): 445-450.
- Seehusen, D. A. (2017). Comparative Accuracy of Diagnostic Tests for Celiac Disease. American Family Physician, 95(11), 726–728. https://www.aafp.org/afp/2017/0601/p726.html
- Clinician Summary: Diagnosis of Celiac Disease: Current State of the Evidence. Content last reviewed December 2019. Effective Health Care Program, Agency for Healthcare Research and Quality, Rockville, MD. https://effectivehealthcare.ahrq.gov/products/celiac-disease/clinician
- Al-Toma A, Volta U, Auricchio R, Castillejo G, Sanders D, Cellier C, Mulder CJ, Lundin KAE. European Society for the Study of Coeliac Disease (ESsCD) guideline for coeliac disease and other gluten-related disorders. United European Gastroenterol J. 2019. Doi: 10.1177/2050640619844125.
- Ciacci, C., Green, P., & Bai, J. C. (2016). WGO Handbook on Diet and the Gut. 29-32.
- Notice of Special Interest (NOSI): Accelerating Progress in Celiac Disease Research (https://grants.nih.gov/grants/guide/notice-files/NOT-AI-22-004.html)
- Al-Toma A, Volta U, Auricchio R, Castillejo G, Sanders D, Cellier C, Mulder CJ, Lundin KAE. European Society for the Study of Coeliac Disease (ESsCD) guideline for coeliac disease and other gluten-related disorders. United European Gastroenterol J. 2019. Doi: 10.1177/2050640619844125.
- Uhde, et al., (2016). Intestinal cell damage and systemic immune activation in individuals reporting sensitivity to wheat in the absence of coeliac disease. BMJ Journals, 65(12), 1930-1937. doi:10.1136/gutjnl-2016-311964 (http://gut.bmj.com/content/early/2016/07/21/gutjnl-2016-311964.full)