أهمية قياس محيط رأس الطفل
تعريف قياس محيط رأس الطفل:
محيط الرأس هو قياس لمحيط رأس الطفل حول أكبر منطقة فيه. ويقيس المسافة من أعلى الحاجبين والأذنين إلى مؤخرة الرأس. ويقاس محيط الرأس من ذرورة العظم القذالي إلى ذرورة الجبهي (أبرز نقطتين في الجمجمة)
أهمية قياس محيط رأس الطفل:
أثناء الفحوصات الروتينية، يتم قياس المسافة بالسنتيمترات أو البوصات ومقارنتها بما يلي:
- قياسات سابقة لمحيط رأس الطفل.
- النطاقات الطبيعية لجنس الطفل وعمره (بالأسابيع والأشهر)، بناءً على القيم التي حصل عليها الخبراء لمعدلات النمو الطبيعية لرؤوس الرضع والأطفال.
يُعد قياس محيط الرأس جزءًا مهمًا من الرعاية الروتينية للطفل السليم. خلال فحص الطفل السليم، قد يُنبه أي تغيير عن النمو الطبيعي المتوقع للرأس مقدم الرعاية الصحية إلى وجود مشكلة محتملة.
على سبيل المثال، قد يكون الرأس الأكبر من الحجم الطبيعي أو الذي يزداد حجمه بشكل أسرع من الحجم الطبيعي علامة على وجود العديد من المشاكل، بما في ذلك وجود الماء في الدماغ (استسقاء الرأس).
قد يكون صغر حجم الرأس (يسمى صغر الرأس ) أو بطء معدل النمو علامة على أن الدماغ لا يتطور بشكل صحيح.
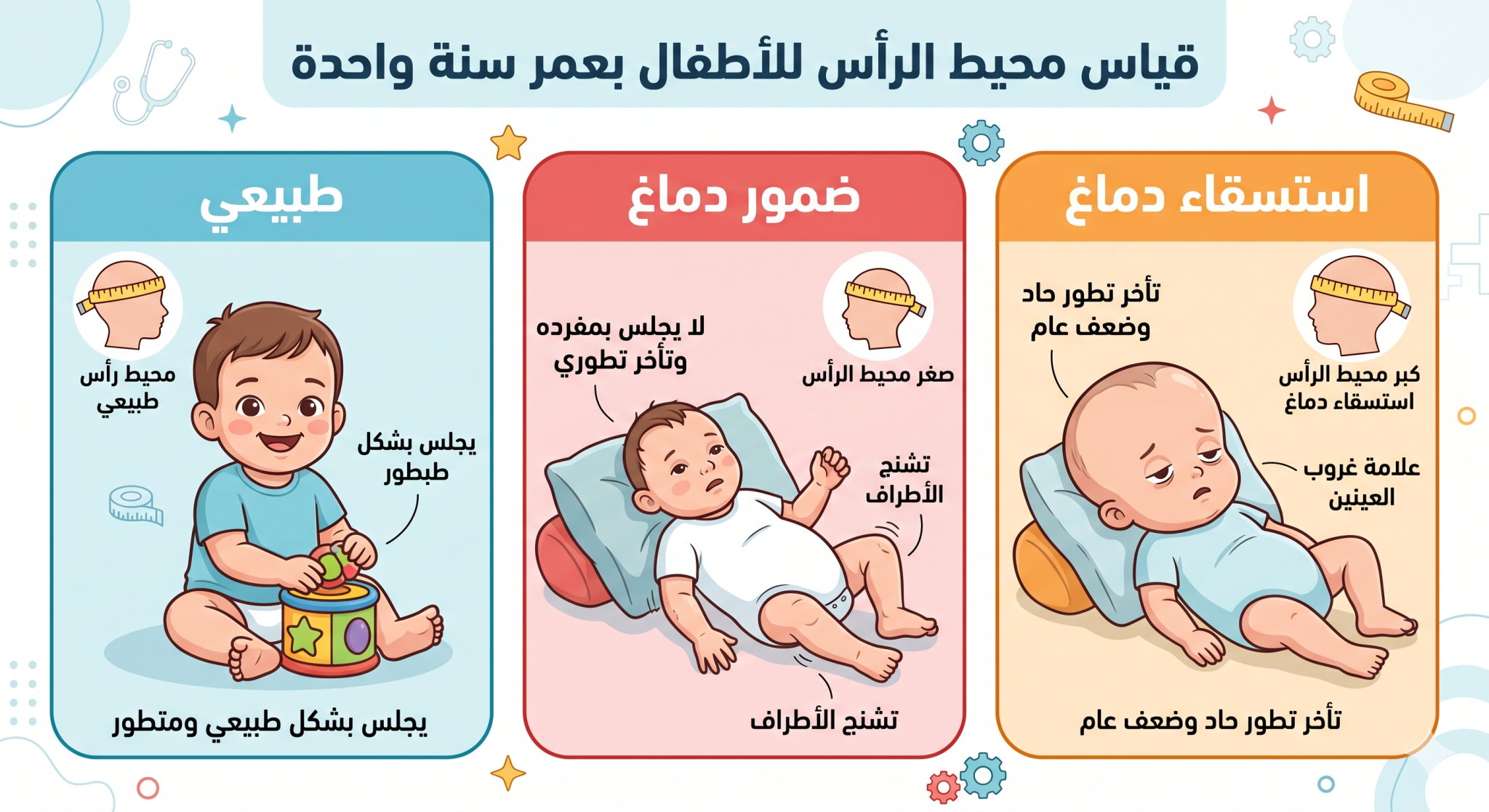
أولاً كبر حجم رأس الطفل او تضخم الرأس:
تضخم الرأس هو حالة يكون فيها محيط رأس الرضيع أعلى من المتوسط بمقدار انحرافين معياريين أو أكثر بالنسبة لعمره، وذلك نتيجة لحالات حميدة أو أسباب كامنة تؤدي إلى مضاعفات خطيرة مثل العجز العصبي وتأخر النمو. يُعد قياس محيط الرأس، أو محيط الجبهة القذالي، عنصرًا أساسيًا في مراقبة نمو الأطفال، ويوفر معلومات قيّمة حول التطور العصبي. تستعرض هذه الدورة السمات السريرية والتقييم التشخيصي لتضخم الرأس، بما في ذلك التصوير العصبي، الذي يُستخدم للتمييز بين الأسباب المكتسبة والتشوهات الخلقية.
يُقدّم هذا النشاط شرحًا لنمو الرأس غير الطبيعي، والتمييز بين تضخم الرأس الحميد والحالات التي تتطلب تدخلاً عاجلاً، وتفسير مسارات النمو في سياق الأسباب الوراثية أو الأيضية أو البنيوية. سيكتسب المشاركون أيضًا فهمًا لتصنيف تضخم الرأس، وأنماط نموه، واستراتيجيات تشخيصه، وإدارته بما يتناسب مع السبب الكامن وراءه. صُمّم هذا النشاط للعاملين في مجال الرعاية الصحية لتعزيز كفاءة المتعلّم في تحديد تضخم الرأس، وإجراء التقييم الموصى به، وتطبيق نهج مناسب متعدد التخصصات عند إدارة هذه الحالة لتحسين نتائج المرضى وسلامتهم.
أهداف:
- ميّز بين تضخم الرأس العائلي الحميد والأسباب المرضية لتضخم الرأس.
- تفسير مسارات نمو محيط الرأس المتسلسلة لتحديد الحاجة إلى مزيد من التقييم التشخيصي لدى المرضى الذين يعانون من تضخم الرأس.
- تطبيق استراتيجيات الإدارة القائمة على الأدلة لتحسين النتائج العصبية لدى المرضى الذين يعانون من تضخم الرأس.
- تنسيق استراتيجيات الإدارة مع أعضاء الفريق متعدد التخصصات لتحسين نتائج المرضى الذين يعانون من تضخم الرأس.

كبر حجم رأس الطفل أو استسقاء الدماغ:
مقدمة حول كبر حجم رأس الطفل أو استسقاء الدماغ:
يُعد قياس محيط الرأس، المعروف أيضًا بمحيط القذالي الجبهي، مؤشرًا هامًا لنمو الرأس، وأداة أساسية لمتابعة نمو الطفل وتطوره العصبي. في المتوسط، يزداد محيط الرأس بمقدار 2 سم شهريًا من عمر 0 إلى 3 أشهر، وبمقدار 1 سم شهريًا من عمر 3 إلى 6 أشهر. خلال الأشهر الستة الأخيرة من الرضاعة، يتباطأ النمو إلى 0.5 سم شهريًا. خلال السنة الأولى من العمر، يزداد محيط الرأس بمعدل 12 سم. بعد بلوغ السنة الأولى، يزداد محيط الرأس بمقدار 1 سم كل 6 أشهر حتى عمر 3 سنوات، وبمقدار 1 سم سنويًا بين عمر 3 و5 سنوات، ليصل إجمالي الزيادة إلى 5 سم في المتوسط من عمر سنة إلى 5 سنوات.
قد يكون قياس محيط الرأس بدقة صعبًا لدى الرضع كثيري الحركة، خاصةً مع وجود شعر كثيف، مما يستلزم عناية فائقة بوضع شريط القياس بشكل صحيح فوق المعالم التشريحية. ويظل إجراء قياسات متكررة خلال كل زيارة متابعة صحية ضروريًا حتى عمر 24 إلى 36 شهرًا لتقييم سرعة نمو الرأس. وتزداد أهمية المراقبة المتكررة، لا سيما لدى الفئات الأكثر عرضة للخطر، بما في ذلك الأطفال الخدج والأطفال المصابين بالتهاب السحايا الجرثومي، أو الورم الدموي تحت الجافية، أو استسقاء الرأس. وأي قياس غير طبيعي يستدعي إعادة التقييم للتأكد من صحته.
يُشير مصطلح تضخم الرأس إلى محيط رأس يتجاوز انحرافين معياريين عن المتوسط بالنسبة لعمر الحمل والجنس، أي ما يعادل قيمًا أعلى من النسبة المئوية 97. [1] أما تضخم الدماغ، الذي يُستخدم غالبًا بشكل خاطئ كمرادف لتضخم الرأس، فيُشير تحديدًا إلى زيادة نمو تراكيب الدماغ. [2] يُمثل تضخم الرأس تصنيفًا أوسع يشمل تضخم الدماغ بالإضافة إلى أسباب أخرى لزيادة حجم الرأس دون فرط نمو الدماغ، مثل تجمع السوائل تحت الجافية.
يظل التعرف على الأسباب المتنوعة لتضخم الرأس أمراً ضرورياً للتمييز بين الحالات الحميدة والحالات التي تتطلب تقييماً وتدخلاً فورياً للحد من خطر الإصابة باضطرابات عصبية طويلة الأمد وتأخر النمو.
أسباب مرض كبر حجم رأس الطفل أو استسقاء الدماغ:
يُشير مصطلح تضخم الرأس إلى زيادة حجم الرأس دون تحديد سبب كامن. قبل انغلاق اليافوخ والدرزات لدى الأطفال، تؤدي أي زيادة في حجم محتويات الجمجمة إلى زيادة في حجم الرأس. تشمل الأسباب زيادة نسيج الدماغ (وتُسمى أيضًا تضخم الدماغ) أو زيادة السائل النخاعي. تشمل الأسباب الإضافية زيادة حجم الدم داخل الجمجمة، أو زيادة سُمك عظام الجمجمة، أو ارتفاع ضغط الجمجمة نتيجة لآليات أخرى.
تضخم الدماغ:
قد يكون تضخم الدماغ تشريحيًا أو استقلابيًا. ينطوي تضخم الدماغ التشريحي على زيادة في حجم أو عدد خلايا الدماغ دون وجود مرض استقلابي مصاحب، وغالبًا ما يكون نمطًا وراثيًا حميدًا. عادةً ما يولد المرضى المصابون برأس كبير وجسم طبيعي الحجم، يتبعه نمو سريع للرأس خلال الأشهر الستة الأولى من العمر، حيث يزداد محيط الرأس بمقدار 0.6 إلى 1 سم أسبوعيًا بدلًا من المعدل المتوسط البالغ 0.4 سم أسبوعيًا. ينتج عن تضخم الدماغ العائلي عادةً تضخم طفيف في حجم الرأس، حيث يتراوح قياسه بين 2 و4 سم فوق النسبة المئوية التسعين، مع منحنى نمو يبقى أعلى من النسبة المئوية الثامنة والتسعين ولكنه موازٍ لها. غالبًا ما يشترك أفراد العائلة في أحجام رؤوس أكبر من المتوسط. [3]
تتنوع الأسباب الأخرى لتضخم الدماغ التشريحي بشكل كبير، وغالبًا ما تشمل عوامل وراثية. [4] قد تظهر اضطرابات الجلد العصبية، بما في ذلك التصلب الحدبي، والورم الليفي العصبي، ونقص التصبغ من نوع إيتو، مصحوبةً بتضخم الدماغ. قد يُظهر مرضى اضطراب طيف التوحد تضخمًا في الرأس أو تضخمًا في الدماغ، وقد يظهر مرض التقزم الغضروفي مصحوبًا بتضخم الدماغ أو استسقاء الدماغ. تُعد متلازمة سوتوس، والتي تُعرف أيضًا باسم العملقة الدماغية، سببًا آخر لتضخم الدماغ. تشمل السمات المصاحبة لها بروزًا في الجبهة، وجبهة عريضة، وحنكًا عالي التقوس، وإعاقة ذهنية أو تأخرًا في النمو، وتباعدًا بين العينين، وفكًا بارزًا أو ذقنًا مدببًا. تنشأ معظم الحالات من طفرات متفرقة في جين NSD1 .
تضخم الدماغ الأيضي هو حالة مرضية تتضمن تضخم نسيج الدماغ نتيجة تراكم نواتج الأيض داخل الأنسجة العصبية. تشمل هذه الحالات أمراض الحثل المياليني، مثل مرض ألكسندر، واضطرابات التخزين الليزوزومي، مثل مرض تاي-ساكس، واضطرابات الأحماض العضوية. غالبًا ما يكون محيط رأس المرضى المصابين طبيعيًا عند الولادة، ثم يتبعه نمو يتجاوز المعدل المتوقع. [5]
الأسباب الوراثية لكبر حجم رأس الطفل أو استسقاء الدماغ:
متلازمة إكس الهشة تتجلى عادةً بتضخم الرأس، والإعاقة الذهنية، وبروز الأذنين والفك، وتضخم الخصيتين، وتزداد العديد من هذه السمات وضوحًا بعد البلوغ. ينتج هذا المرض في أغلب الأحيان عن تكرار ثلاثي النوكليوتيدات CGG في جين FMR1 الموجود على الكروموسوم X. أما متلازمة سرطان الخلايا القاعدية الوحمانية، والمعروفة أيضًا بمتلازمة غورلين، فتزيد من الاستعداد للإصابة بسرطان الخلايا القاعدية، وتتجلى عادةً بتضخم الرأس وملامح وجه خشنة. تحدث هذه المتلازمة الوراثية السائدة نتيجة طفرات في جين PTCH1 .
متلازمة كودن تُهيئ المصابين بها للإصابة ببعض الأورام الخبيثة، بما في ذلك سرطان الغدة الدرقية وسرطان الثدي، وقد تظهر مصحوبةً بتضخم الرأس. وتكمن وراء هذه الحالة الوراثية السائدة طفرات في جين PTEN . ويحمل العديد من المرضى المصابين بتضخم الرأس طفرات جينية مسببة للمرض، بما في ذلك تلك الموجودة في جين PPP2R5D . [6] غالباً ما تُظهر الاضطرابات الوراثية نفاذية وتعبيرًا متفاوتين، مما يؤدي إلى طيف واسع من المظاهر السريرية.
تضخم الدماغ الأيضي هو حالة مرضية تتضمن تضخم نسيج الدماغ نتيجة تراكم نواتج الأيض داخل الأنسجة العصبية. تشمل هذه الحالات أمراض الحثل المياليني، مثل مرض ألكسندر، واضطرابات التخزين الليزوزومي، مثل مرض تاي-ساكس، واضطرابات الأحماض العضوية. غالبًا ما يكون محيط رأس المرضى المصابين طبيعيًا عند الولادة، ثم يتبعه نمو يتجاوز المعدل المتوقع. [5]
زيادة السائل داخل الجمجمة او زيادة ماء الدماغ او الاستسقاء الدماغي:
قد ينتج تضخم الرأس أيضًا عن زيادة حجم السائل النخاعي. في حالة استسقاء الرأس، يحتوي الجهاز البطيني على كمية زائدة من السائل النخاعي، مما يؤدي إلى توسع البطينات وارتفاع ضغط الجمجمة. تشمل الآليات زيادة إنتاج السائل النخاعي، أو ضعف امتصاصه، أو انسداد تدفقه. تشمل الأعراض السريرية لارتفاع ضغط الجمجمة الخمول، والتهيج، وتأخر النمو، والغثيان أو القيء، ومحدودية حركة العين للأعلى. قد يحدث تضخم الرأس حتى مع بقاء دروز الجمجمة واليافوخ مفتوحة؛ وغالبًا ما يتطلب فقدان هذه القدرة التعويضية تدخلًا جراحيًا، بما في ذلك زرع تحويلة بطينية صفاقية.
قد ينتج ارتفاع ضغط الجمجمة أيضًا عن آفات تشغل حيزًا داخل قبة الجمجمة. ويُعدّ التوسع الحميد للحيز تحت العنكبوتية سببًا شائعًا آخر لتضخم الرأس المرتبط بالسائل النخاعي، ويظهر عادةً خلال الأشهر الستة الأولى من العمر، ويحدث بشكل أكثر شيوعًا لدى الذكور منه لدى الإناث. تُظهر فحوصات التصوير العصبي توسعًا في الحيز تحت العنكبوتية الأمامي، مما يميز هذه الحالة عن تجمعات السوائل المتناظرة من الأمام إلى الخلف المرتبطة بضمور الدماغ. يُظهر الرضع المصابون بهذه الحالة، وخاصةً أولئك الذين وُلدوا في موعدهم، نموًا طبيعيًا ونتائج فحص عصبي طبيعية. ومع ذلك، يظل خطر الإصابة بنزيف تحت الجافية قائمًا حتى بعد التعرض لصدمة طفيفة أو انعدامها. قد تُمثل نتائج التصوير العصبي المماثلة لدى الرضع الذين لديهم تاريخ من حالات معقدة في وحدة العناية المركزة لحديثي الولادة أو خضعوا للأكسجة الغشائية خارج الجسم في وقت مبكر، مجموعة فرعية متميزة مرتبطة بنتائج عصبية ونمائية أسوأ.
يُساهم ازدياد حجم الدم داخل الجمجمة في زيادة حجم الرأس، وقد ينتج عن نزيف أو تشوهات شريانية وريدية. قد ينشأ النزيف عن إصابات غير عرضية، مما يستدعي تقييم التاريخ الاجتماعي والعوامل البيئية. قد تشمل نتائج الفحص السريري إصابات إضافية أو نزيفًا في الشبكية. تشمل الأعراض الشائعة للنزيف داخل الجمجمة الناتج عن إصابات غير عرضية نوبات صرع، وغثيانًا أو قيئًا، وخمولًا، أو تهيجًا.
زيادة سمك العظام:
يمثل ازدياد حجم الجمجمة سببًا آخر لتضخم الرأس. وقد ينتج تضخم العظام عن تمدد نخاع العظم، كما هو الحال في الثلاسيميا الكبرى، أو عن خلل التنسج الهيكلي أو القحفي. [7]
علم الأوبئة ومدى انتشار كبر حجم رأس الطفل أو استسقاء الدماغ:
بحسب التعريف، يُشخَّص تضخم الرأس لدى حوالي 2% إلى 3% من السكان. وقد أفادت سجلات كبيرة بانتشاره عند الولادة بنسبة 18.1 لكل 10,000 ولادة. [8] على الرغم من أن منحنيات نمو الجنين لا تُحدد جنسًا بعينه، فقد وُجد في الدراسات أن الأجنة الذكور لديهم محيط رأس أكبر في المتوسط من الإناث، بفارق يتراوح بين 0.3 و0.5 انحراف معياري. لذلك، قد تؤثر أنماط النمو المختلفة على تصنيف صغر الرأس أو تضخمه، مما يؤدي إلى تشخيص ناقص أو زائد اعتمادًا على الجنس. [9] [1] وتعتمد تفاصيل علم الأوبئة، بما في ذلك التوزيع الجغرافي، على السبب الكامن وراء الحالة.
الفيزيولوجيا المرضية وكيف يحدث كبر حجم رأس الطفل أو استسقاء الدماغ:
تختلف آلية حدوث تضخم الرأس باختلاف السبب، إذ قد ينتج عن فرط نمو عظام الجمجمة أو زيادة في حجم التراكيب داخل الجمجمة، مثل السائل النخاعي أو الدم أو نسيج الدماغ. يُرجى مراجعة قسم الأسباب لمزيد من المعلومات حول الأسباب المرتبطة بتضخم الرأس.
التاريخ والحالة البدنية:
يتطلب تشخيص تضخم الرأس استخدام تقنية قياس موحدة للرأس. تتضمن هذه التقنية لف شريط قياس مرن حول الرأس، بحيث يكون الشريط فوق الحاجبين من الأمام وفوق الجزء الأبرز من مؤخرة الرأس من الخلف. يُعرف هذا القياس بمحيط الرأس (OFC)، ويُرسم على مخططات النمو الدولية لمنظمة الصحة العالمية لعام 2006 للأطفال دون سن 24 شهرًا، حسب العمر والجنس، لتحديد النسبة المئوية. يُعتبر محيط الرأس الذي يساوي أو يزيد عن النسبة المئوية 97 مؤشرًا على تضخم الرأس. [10]
يتطلب تقييم تضخم الرأس تاريخًا سريريًا مفصلًا يركز على قياسات الولادة، ومسار نمو الرأس، والحالات الطبية المصاحبة، والتقدم النمائي، والتاريخ العائلي لتضخم الرأس. وينبغي إيلاء اهتمام خاص لأي إصابات أو عدوى سابقة في الجهاز العصبي المركزي. كما أن وجود تاريخ من التهاب السحايا الوليدي أو نزيف داخل البطينات الدماغية يثير الشكوك حول احتمال الإصابة باستسقاء الرأس الثانوي، ويستدعي متابعة دقيقة على المدى الطويل. [11]
بالإضافة إلى قياس محيط الرأس وفحص اليافوخ، ينبغي أن يشمل الفحص السريري تقييم المظهر العام، وملامح الوجه، وفحص الجلد، وفحصًا عصبيًا شاملًا لتحديد أي علامات تشير إلى سبب كامن أو متلازمة وراثية. ويظل الفحص العيني مهمًا، إذ قد يؤدي ارتفاع ضغط الجمجمة إلى وذمة حليمة العصب البصري، مع العلم أن هذه العلامة قد لا تظهر لدى الرضع ذوي اليافوخ المفتوح. وتشمل تقنيات الفحص المركزة الأخرى فحص قبة الجمجمة بالضوء، وتقييم خلل التنسج الهيكلي، والاستماع إلى أصوات القلب.
تقييم حالة كبر حجم رأس الطفل أو استسقاء الدماغ:
يُسهم التاريخ المرضي والفحص السريري والاستخدام الانتقائي للتصوير العصبي والاختبارات الجينية في التقييم الشامل للمرضى الذين يعانون من تضخم الرأس. [2] عندما يُظهر المريض نموًا مناسبًا لعمره، وفحصًا عصبيًا طبيعيًا، وعدم وجود سمات تشوهية تُشير إلى متلازمة وراثية، وعدم وجود تاريخ عائلي لاضطرابات النمو أو الاضطرابات العصبية، فإن التقييم باستخدام منحنيات ويفر بالاعتماد على محيط رأس الوالدين قد يُساعد في تفسير النتائج. تُوفر النتائج ضمن النطاق الطبيعي، عند رسمها على هذه المنحنيات، طمأنينة دون الحاجة إلى مزيد من التقييم التشخيصي. [12]
يصبح التقييم الإضافي ضروريًا عندما تتجاوز قياسات محيط الرأس النسبة المئوية 97 على مخططات النمو المعيارية. كما يُنصح بإجراء تقييم إضافي عندما تتجاوز القياسات المتكررة خطًا واحدًا أو أكثر من خطوط النسب المئوية الرئيسية، مما يشير إلى نمو الرأس بسرعة تتجاوز السرعة المتوقعة، أو عندما يشهد المرضى الذين تقل أعمارهم عن 6 أشهر زيادة في محيط الرأس بأكثر من 2 سم خلال شهر واحد.
يلعب التصوير العصبي دورًا هامًا في تحديد الأسباب الكامنة وراء تضخم الرأس، وينبغي اتباع نهج تشخيصي منهجي. [13] تسمح اليافوخ الأمامي المفتوح باستخدام الموجات فوق الصوتية للرأس كطريقة أولية بسيطة وفعالة من حيث التكلفة للكشف عن التشوهات داخل الجمجمة. يوفر التصوير المقطعي المحوسب تقييمًا سريعًا، ولكنه يعرض الرضع للإشعاع المؤين، مما يحد من استخدامه في الحالات التي تتطلب معلومات عاجلة. يوفر التصوير بالرنين المغناطيسي تفاصيل هيكلية فائقة دون التعرض للإشعاع، على الرغم من أن تكلفته العالية والحاجة إلى التخدير غالبًا ما تحد من استخدامه. [14] [15] تشمل نتائج التصوير العصبي في حالات تضخم الرأس الحميد عادةً توسعًا في الحيز تحت العنكبوتية، مع احتمال وجود تضخم طفيف في البطينات أو بروز الصهاريج القاعدية. [16]
العلاج / الإدارة
تعتمد إدارة تضخم الرأس على السبب الكامن وراءه. يستدعي وجود استسقاء الدماغ إحالة المريض إلى جراحة الأعصاب للنظر في التدخل الجراحي. قد يحتاج الأطفال المصابون باستسقاء الدماغ المصحوب بأعراض ارتفاع ضغط الجمجمة إلى علاج جراحي عصبي عاجل، والذي قد يكون منقذًا للحياة. يتم تشخيص استسقاء الدماغ أو تضخم الرأس قبل الولادة في العديد من الحالات. [13] يمكن تقليل حجم السائل النخاعي الشوكي وخفض ضغط الجمجمة المصاحب له من خلال وضع أنبوب تصريف خارج البطين أو تحويلة بطينية صفاقية.
قد تتطلب الحالات التي لا تُعاني من استسقاء الدماغ إحالة إلى أخصائي علم الوراثة، أو طب الأطفال النمائي، أو طب أعصاب الأطفال لإجراء مزيد من التقييم والعلاج. غالبًا ما يحتاج الأطفال المصابون بالصرع والذين يعانون من تضخم الرأس إلى العلاج بأدوية مضادة للصرع. أما تضخم الرأس العائلي الحميد فلا يتطلب عادةً أي تدخل سوى المتابعة الدورية لمحيط الرأس وطمأنة مقدم الرعاية.
التشخيص التفريقي والحالات المشابهة لكبر حجم رأس الطفل أو استسقاء الدماغ:
يتطلب تقييم الرضيع المصاب بتضخم الرأس تمييزًا دقيقًا بين تضخم الرأس المعزول وأشكال الرأس غير الطبيعية الأخرى. يُشير مصطلح “تسطح الرأس” إلى تسطح منطقة واحدة من الجمجمة، ويحدث عادةً لدى الرضع الذين لديهم تاريخ من وضع الرأس لفترات طويلة في اتجاه واحد.
ينشأ تعظم الدروز الباكر من الالتحام المبكر لدروز الجمجمة، مما يؤدي إلى تشوهات مميزة في شكل الجمجمة. أما قصر الرأس فينتج عن الانغلاق المبكر للدرز الإكليلي، ويظهر على شكل جمجمة عريضة وجبهة متراجعة. ويتطور مثلث الرأس نتيجة الالتحام المبكر للدرز الجبهي، مما ينتج عنه جبهة مثلثة الشكل. ويحدث تشوه الجمجمة الزورقي بعد الانغلاق المبكر للدرز السهمي، ويظهر على شكل استطالة أمامية خلفية للجمجمة، مصحوبة بتضيق ثنائي الصدغ.
قد تنجم تشوهات الجمجمة الخلقية الإضافية عن قوى رضّية أو قيود ميكانيكية تؤثر على الرأس أثناء نمو الجنين داخل الرحم. وتشمل هذه القوى الحمل المتعدد، والوضع غير الطبيعي للجنين، وقلة السائل الأمنيوسي.
التكهن
يعتمد مآل تضخم الرأس على السبب الكامن وراءه. فعندما يكون الرضيع سليم النمو والتطور بشكل طبيعي، ويكون فحصه العصبي طبيعيًا، غالبًا ما يكون تضخم الرأس حميدًا، وتكون نتائج النمو العصبي جيدة. [17] [18] في هذه الحالات، قد يُلاحظ تضخم الحيز تحت العنكبوتية في التصوير. وقد يستمر هذا التضخم خلال المتابعة طويلة الأمد، ولكن لا حاجة لأي تدخل. [19]
المضاعفات
لا يرتبط تضخم الرأس العائلي الحميد بأي مضاعفات. مع ذلك، قد يُسبب تضخم الرأس الناتج عن استسقاء الدماغ مضاعفات خطيرة، بما في ذلك الوفاة، إذا لم يُعالج فورًا. تشمل المضاعفات الأخرى المرتبطة بتضخم الرأس النوبات، والإعاقات النمائية، والقصور العصبي.
الوقاية وتثقيف المرضى:
يبدأ الوقاية الفعّالة وتثقيف المرضى المصابين بتضخم الرأس بتمكين مقدمي الرعاية من فهم أنماط نمو الرأس الطبيعية وأهمية المتابعة الدورية. ينبغي توعية مقدمي الرعاية بدور قياس محيط الرأس وأهمية القياسات المتكررة للرأس على مخططات النمو المعيارية. كما أن التأكيد على الوضعية الصحيحة أثناء النوم واللعب يُساعد في الوقاية من التشوهات الوضعية، مثل انحراف الرأس للخلف، مع توفير الطمأنينة عندما يكون حجم الرأس ضمن أنماط النمو العائلية أو الحميدة المتوقعة. يجب أن يشمل التثقيف أيضًا التوعية بالعلامات التحذيرية التي تستدعي تقييمًا طبيًا فوريًا، مثل النمو السريع للرأس، وتأخر النمو، والخمول، والتهيج، والتقيؤ، أو وجود نتائج عصبية غير طبيعية.
يشمل تثقيف المريض شرح الأسباب الكامنة المحتملة لتضخم الرأس، وأسباب إجراء المزيد من الفحوصات عند الحاجة. ينبغي على العائلات فهم الفروقات بين تضخم الرأس العائلي الحميد، وتضخم الدماغ، واستسقاء الرأس، وغيرها من الأسباب المرضية، بالإضافة إلى الأدوار المحتملة للتصوير العصبي، والاختبارات الجينية، أو الإحالات إلى أخصائيين. يجب أن يتلقى مقدمو الرعاية إرشادات حول المتابعة المستمرة، بما في ذلك زيارات المتابعة، ومراقبة التغيرات العصبية أو النمائية، والتدخلات عند الضرورة، مثل العلاج المضاد للصرع، أو الإجراءات الجراحية العصبية، أو الإحالة إلى طب الأطفال النمائي أو علم الوراثة. التواصل الواضح يعزز اتخاذ القرارات المستنيرة ويقلل من القلق، مع دعم أفضل النتائج النمائية والعصبية.
تحسين نتائج فرق الرعاية الصحية:
يُعرَّف تضخم الرأس بأنه محيط رأس يساوي أو يزيد عن النسبة المئوية 97 للعمر والجنس، وهو يعكس نموًا غير طبيعي أو متسارعًا للجمجمة، وقد ينشأ عن أسباب متنوعة، بما في ذلك سمات وراثية حميدة، وتضخم الدماغ، واستسقاء الرأس، والنزيف داخل الجمجمة، أو تشوهات هيكلية. يُعدّ القياس الدقيق لمحيط الرأس، والمتابعة الدورية، والرسم البياني على مخططات النمو المعيارية أمورًا أساسية للكشف المبكر. كما أن التمييز بين تضخم الرأس المعزول وتشوهات الجمجمة الأخرى، مثل انحراف الرأس أو تعظم الدروز الباكر، وتحديد الأسباب المرضية من خلال التاريخ المرضي والفحص السريري والتصوير العصبي والاختبارات الجينية، يدعم التشخيص في الوقت المناسب والتدخل المناسب وتحقيق أفضل النتائج في النمو العصبي.
تتطلب الإدارة الفعّالة لتضخم الرأس رعايةً متكاملةً من مختلف التخصصات. يلعب الأطباء والممارسون المتقدمون وأطباء الأسرة أدوارًا محوريةً في التقييم والتشخيص والإحالة إلى جراحة الأعصاب أو التقييم الجيني أو تقييم النمو. يدعم الممرضون وغيرهم من المتخصصين في الرعاية الصحية القياس الدقيق، ويراقبون اتجاهات النمو، ويثقفون الأسر بشأن وضعية الرأس وعلامات التحذير. يساهم الصيادلة في الإدارة الآمنة للأدوية في حالات مثل الصرع. يضمن التواصل الواضح بين أعضاء الفريق خطط رعاية منسقة، وتدخلات في الوقت المناسب، وتثقيفًا يركز على المريض، مما يُحسّن السلامة والنتائج التنموية وأداء الفريق بشكل عام.
ثانياً : صغر حجم رأس الطفل :
صغر الرأس حالةٌ تجعل رأس الطفل أصغر من الحجم الطبيعي. قد تكون هذه الحالة الوحيدة التي يعاني منها الطفل، أو قد تترافق مع اختلافات خلقية أخرى. يؤثر صغر الرأس على قدرة الطفل على التعلم وتحقيق مراحل النمو الطبيعية لعمره. كل حالة فريدة من نوعها.
صغر الرأس حالة نادرة يكون فيها رأس الطفل أصغر بكثير من المتوقع بالنسبة لحجمه وعمره. قد يحدث ذلك بسبب عدم نمو دماغه بشكل سليم أثناء الحمل، أو بسبب عدم نموه بشكل طبيعي بعد الولادة.
للحصول على تشخيص صغر الرأس، يجب أن يكون محيط رأس طفلك في النسبة المئوية الثالثة أو أقل. يعني محيط الرأس في النسبة المئوية الثالثة أن 3% من جميع الأطفال لديهم رأس أصغر، و97% لديهم رأس أكبر.
قد يحدث صغر الرأس بالتزامن مع عيوب خلقية أخرى ، أو قد يكون الحالة الوحيدة التي يعاني منها طفلك. الدماغ هو العضو الأساسي للعديد من وظائف الجسم والعقل، ولذلك قد يواجه طفلك صعوبة في أمور مثل التعلم والحركة.
لكن من المستحيل التنبؤ بالتحديات التي قد يسببها صغر الرأس. سيقوم فريق الرعاية الصحية لطفلك بإرشادك خلال الخطوات التالية.
أنواع حالة صغر محيط رأس الطفل:
يوجد نوعان من صغر الرأس:
- أولي أو خلقي : يولد طفلك برأس صغير.
- ثانوي أو مكتسب : تتطور الحالة مع تقدم طفلك في العمر.
الأعراض والأسباب
أعراض صغر الرأس للأطفال:
يُعد صغر حجم الرأس العرض الرئيسي لصغر الرأس. ويؤثر حجم دماغ الطفل على حجم رأسه.
مع تقدم طفلك في العمر، يستمر وجهه في النمو بينما يبقى جمجمته ثابتة. قد يؤدي ذلك إلى وجه كبير مقارنة بحجم رأسه. وقد يكون لديه أيضًا:
- انحسار الجبهة
- فروة رأس مترهلة ومتجعدة
- وزن أقل من المتوقع بالنسبة لأعمارهم
أسباب صغر الرأس عند الطفل :
يحدث صغر الرأس عندما يكون هناك نقص في نمو الدماغ أو تغيرات في كيفية نمو دماغ الطفل. لا يستطيع مقدمو الرعاية الصحية دائمًا تحديد السبب الدقيق، ولكن قد يكون وراثيًا أو ناتجًا عن عوامل بيئية.
تشمل بعض أسباب صغر الرأس ما يلي:
- المتلازمات الوراثية أو الكروموسومية ، مثل متلازمة داون
- بعض أنواع العدوى أثناء الحمل ، مثل الحصبة الألمانية، وداء المقوسات، والفيروس المضخم للخلايا (CMV)، وفيروس زيكا
- التعرض للسموم أثناء الحمل ، مثل الزئبق والرصاص والإشعاع والكحول أو المواد الأخرى
- بيلة الفينيل كيتون غير المعالجة (PKU) أثناء الحمل
- سوء التغذية الحاد أثناء الحمل أو بعد الولادة
- نقص الأكسجين في الدماغ
- إصابة أو صدمة في الدماغ أثناء الولادة أو بعدها
- تلتحم عظام الجمجمة مبكراً جداً ( تعظم الدروز القحفية )
مضاعفات حالة صغر محيط رأس الطفل؟
قد يؤدي صغر الرأس إلى مضاعفات، مثل:
- تأخر في النمو المعرفي (التفكير)
- تأخر في النمو البدني (الحركي)
- صعوبة في التغذية أو البلع
- فقدان السمع أو البصر
- النوبات
التشخيص والفحوصات
كيف يشخص الأطباء هذه حالة صغر محيط رأس الطفل؟
قد يتمكن مقدمو الرعاية الصحية أحيانًا من تشخيص صغر الرأس قبل الولادة عن طريق التصوير بالموجات فوق الصوتية قبل الولادة . ويحدث هذا في أواخر الثلث الثاني من الحمل أو في الثلث الثالث منه.
لكن التشخيص غالباً ما يتم خلال 24 ساعة من الولادة. سيقوم الطبيب بقياس محيط رأس طفلك (من جميع الجهات)، ثم يقارنه بمخططات النمو المناسبة لعمره، مع الأخذ في الاعتبار طوله ووزنه.
إذا كان طفلك يعاني من صغر الرأس الثانوي، فسيقوم مقدم الرعاية الصحية بتشخيص الحالة عندما تصبح ملحوظة.
من المرجح أن يقترح طبيب طفلك إجراء المزيد من الفحوصات لتحديد السبب الكامن. قد تشمل هذه الفحوصات ما يلي:
- الفحوصات التصويرية، مثل الموجات فوق الصوتية للرأس أو التصوير بالرنين المغناطيسي للدماغ
- فحوصات الدم لإجراء الاختبارات الجينية أو للتحقق من وجود حالات مرضية كامنة أخرى
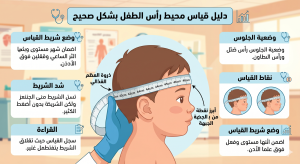
كيف يتم علاج صغر محيط رأس الطفل؟
لا يوجد علاج يُسرّع نمو دماغ ورأس طفلك. لكن بعض العلاجات قد تُساعد في حل المشاكل المُتعلقة بصغر الرأس، مثل:
- أدوية لعلاج النوبات
- خدمات للمساعدة في تحقيق مراحل التعلم
- علاجات النطق والعلاج الوظيفي والعلاج الطبيعي للمساعدة في تحقيق مراحل النمو
من المرجح أن يضم فريق رعاية طفلك أطباء أطفال، وأطباء أعصاب، ومعالجين. بإمكانهم تقديم العلاج والتثقيف اللازمين لدعم صحة طفلك وسلامته.
متى يجب أن أزور مقدم الرعاية الصحية لطفلي؟
قم بزيارة مقدم الرعاية الصحية لطفلك إذا كان:
- يتأخرون في تحقيق مراحل النمو المناسبة لأعمارهم
- لا تستجب لاسمهم أو لأوامرهم البسيطة
- هل تواجه صعوبة في الأكل أو البلع؟
- لا تتبعك أو تتبع أي شيء بأعينهم
اتصل برقم الطوارئ المحلية إذا أصيب طفلك بنوبة صرع.
قد يكون من المفيد طرح الأسئلة التالية على فريق رعاية طفلك:
- هل يعاني طفلي من صغر الرأس الشديد؟
- كيف ستؤثر هذه الحالة على نمو طفلي؟
- هل ينبغي عليّ تسجيل طفلي في برامج تعليمية لمساعدته على التعلم؟
- هل هناك آثار جانبية للأدوية التي تصفها؟
- هل هناك علامات تدل على وجود مضاعفات يجب أن أنتبه لها؟
التوقعات / التشخيص
ماذا أتوقع إذا كان طفلي مصاباً بهذه الحالة؟
صغر الرأس حالة تستمر مدى الحياة. وتعتمد توقعات حالة طفلك على سببها وشدتها.
لا يعرف مقدمو الرعاية الصحية عادةً آثار ذلك إلا بعد أن يكبر طفلك ويتطور. سيقوم مقدم الرعاية بمراقبته لاكتشاف أي مضاعفات قد تنشأ.
يختلف متوسط العمر المتوقع أيضاً. فبحسب إحدى الدراسات ، نجا حوالي 80% من الرضع المصابين بصغر الرأس الشديد حتى سن الرابعة. وبشكل عام، يُرجح أن يعيش الأطفال المصابون بصغر الرأس فقط لفترة أطول من الأطفال المصابين بصغر الرأس وحالات أخرى، مثل المتلازمات الكروموسومية.
لكن هذه مجرد إحصائيات. كل حالة فريدة من نوعها.
الوقاية من صغر رأس الطفل وهل يمكن منع ذلك؟
لا يمكن الوقاية من صغر الرأس دائمًا. لا يمكنك التحكم في العوامل الوراثية. ولكن يمكنك تقليل خطر العوامل البيئية من خلال العناية بنفسك أثناء الحمل. قد يشمل ذلك:
- تناول نظام غذائي متوازن
- إدارة أي حالات صحية كامنة
- تجنب المواد الكيميائية السامة والكحول والمواد الأخرى
- الذهاب إلى الفحوصات الطبية بانتظام لمتابعة نمو الجنين
تحدثي مع طبيبكِ حول طرق أخرى للحفاظ على صحتكِ أثناء الحمل.
ملاحظة :
لا تزال العيوب الخلقية واردة حتى مع اتباع جميع توصيات مقدم الرعاية الصحية لضمان حمل صحي. قد يُثير تشخيص صغر الرأس الكثير من القلق والتساؤلات. سيُجيب فريق الرعاية الصحية على جميع استفساراتكم، وسيساعدكم أنتم وطفلكم على التأقلم مع أي تحديات قد تواجهكم.
قد يكون من المفيد إيجاد الراحة من خلال التحدث مع أخصائي الصحة النفسية، أو الانضمام إلى مجموعة دعم، أو إحاطة نفسك بالأصدقاء والعائلة.
آخر تحديث: 15/04/2026
References
- 1.
- Sukenik-Halevy R, Golbary Kinory E, Laron Kenet T, Brabbing-Goldstein D, Gilboa Y, Basel-Salmon L, Perlman S. Prenatal gender-customized head circumference nomograms result in reclassification of microcephaly and macrocephaly. AJOG Glob Rep. 2023 Feb;3(1):100171. [PMC free article] [PubMed]
- 2.
- Accogli A, Geraldo AF, Piccolo G, Riva A, Scala M, Balagura G, Salpietro V, Madia F, Maghnie M, Zara F, Striano P, Tortora D, Severino M, Capra V. Diagnostic Approach to Macrocephaly in Children. Front Pediatr. 2021;9:794069. [PMC free article] [PubMed]
- 3.
- Day RE, Schutt WH. Normal children with large heads–benign familial megalencephaly. Arch Dis Child. 1979 Jul;54(7):512-7. [PMC free article] [PubMed]
- 4.
- Williams CA, Dagli A, Battaglia A. Genetic disorders associated with macrocephaly. Am J Med Genet A. 2008 Aug 01;146A(15):2023-37. [PubMed]
- 5.
- Winden KD, Yuskaitis CJ, Poduri A. Megalencephaly and Macrocephaly. Semin Neurol. 2015 Jun;35(3):277-87. [PubMed]
- 6.
- Jiang Y, Wu B, Zhang X, Yang L, Wang S, Li H, Zhou S, Qian Y, Wang H. Thirteen New Patients of PPP2R5D Gene Mutation and the Fine Profile of Genotype-Phenotype Correlation Unraveling the Pathogenic Mechanism Underlying Macrocephaly Phenotype. Children (Basel). 2024 Jul 26;11(8) [PMC free article] [PubMed]
- 7.
- Strassburg HM. Macrocephaly is not always due to hydrocephalus. J Child Neurol. 1989;4 Suppl:S32-40. [PubMed]
- 8.
- Allred RP, Aguilar-Martinez J, Howell R, Betancourt D, Marengo L, Dixon A, Jeon H, Yantz C, Kilburn M, Drummond-Borg M, Nguyen J, Arena F, Shumate C. Epidemiology of Macrocephaly in the Texas Birth Defects Registry, 1999-2019. Birth Defects Res. 2024 Nov;116(11):e2415. [PubMed]
- 9.
- Brawley AM, Schaefer EW, Lucarelli E, Ural SH, Chuang CH, Hwang W, Paul IM, Daymont C. Differing prevalence of microcephaly and macrocephaly in male and female fetuses. Front Glob Womens Health. 2023;4:1080175. [PMC free article] [PubMed]
- 10.
- Grummer-Strawn LM, Reinold C, Krebs NF., Centers for Disease Control and Prevention (CDC). Use of World Health Organization and CDC growth charts for children aged 0-59 months in the United States. MMWR Recomm Rep. 2010 Sep 10;59(RR-9):1-15. [PubMed]
- 11.
- Lorch SA, D’Agostino JA, Zimmerman R, Bernbaum J. “Benign” extra-axial fluid in survivors of neonatal intensive care. Arch Pediatr Adolesc Med. 2004 Feb;158(2):178-82. [PubMed]
- 12.
- Weaver DD, Christian JC. Familial variation of head size and adjustment for parental head circumference. J Pediatr. 1980 Jun;96(6):990-4. [PubMed]
- 13.
- Huang J, Sarma A, Little S, Pruthi S. Systematic Approach to Pediatric Macrocephaly. Radiographics. 2023 May;43(5):e220159. [PubMed]
- 14.
- Smith R, Leonidas JC, Maytal J. The value of head ultrasound in infants with macrocephaly. Pediatr Radiol. 1998 Mar;28(3):143-6. [PubMed]
- 15.
- Sampson MA, Berg AD, Huber JN, Olgun G. Necessity of Intracranial Imaging in Infants and Children With Macrocephaly. Pediatr Neurol. 2019 Apr;93:21-26. [PubMed]
- 16.
- Alvarez LA, Maytal J, Shinnar S. Idiopathic external hydrocephalus: natural history and relationship to benign familial macrocephaly. Pediatrics. 1986 Jun;77(6):901-7. [PubMed]
- 17.
- Biran-Gol Y, Malinger G, Cohen H, Davidovitch M, Lev D, Lerman-Sagie T, Schweiger A. Developmental outcome of isolated fetal macrocephaly. Ultrasound Obstet Gynecol. 2010 Aug;36(2):147-53. [PubMed]
- 18.
- Pettit RE, Kilroy AW, Allen JH. Macrocephaly with head growth parallel to normal growth pattern: neurological, developmental, and computerized tomography findings in full-term infants. Arch Neurol. 1980 Aug;37(8):518-21. [PubMed]
- 19.
- Gherpelli JL, Scaramuzzi V, Manreza ML, Diament AJ. Follow-up study of macrocephalic children with enlargement of the subarachnoid space. Arq Neuropsiquiatr. 1992 Jun;50(2):156-62. [PubMed]