المزيد من التفاصيل حول الندبات الكبيرة او الجدرة فيما يلي :
تنتج الجُدرات عن التئام غير طبيعي للجروح استجابةً لإصابة الجلد أو التهابه. ويعتمد تطورها على عوامل وراثية وبيئية. وتُلاحظ نسبة أعلى من الإصابة لدى ذوي البشرة الداكنة من أصول أفريقية وآسيوية وإسبانية. يُعتقد أن فرط نشاط الخلايا الليفية، التي تُنتج كميات كبيرة من الكولاجين وعوامل النمو، يُسهم في نشأة الجُدرات. ونتيجةً لذلك، تُظهر النتائج النسيجية الكلاسيكية حزمًا كبيرة غير طبيعية ومتصلبة من الكولاجين، تُعرف باسم كولاجين الجُدرات، بالإضافة إلى العديد من الخلايا الليفية. تظهر الجُدرات سريريًا على شكل عُقيدات صلبة مطاطية في منطقة إصابة سابقة للجلد. وعلى عكس الندبات الطبيعية أو الضخامية، يمتد نسيج الجُدرات إلى ما وراء موقع الإصابة الأولي. وقد يشكو المرضى من الألم أو الحكة أو الحرقة. تتوفر طرق علاجية متعددة، إلا أن نجاح أي منها ليس مضمونًا. وتشمل العلاجات الأكثر شيوعًا حقن الستيرويدات داخل الآفة أو موضعيًا، والعلاج بالتبريد، والاستئصال الجراحي، والعلاج الإشعاعي، والعلاج بالليزر. يستعرض هذا النشاط تقييم وعلاج الجُدرات ودور الفريق متعدد التخصصات في إدارة وتثقيف المرضى الذين يعانون من هذه الحالة.
الأهداف:
- اشرح أسباب تكوّن الجُدرة.
- صف أكثر الفئات السكانية شيوعاً التي تتطور لديها الجُدرة.
- راجع علامات وأعراض الجُدرة.
- حدد عملية تقييم وعلاج الجُدرات ودور الفريق متعدد التخصصات في إدارة وتثقيف المرضى الذين يعانون من هذه الحالة.
مقدمة:
تنتج الجُدرات عن التئام غير طبيعي للجروح استجابةً لإصابة الجلد أو التهابه. ويعتمد تطور الجُدرات على عوامل وراثية وبيئية. وتُلاحظ نسبة أعلى للإصابة بها لدى ذوي البشرة الداكنة من أصول أفريقية وآسيوية وإسبانية. يُعتقد أن فرط نشاط الخلايا الليفية، التي تُنتج كميات كبيرة من الكولاجين وعوامل النمو، يُسهم في نشأة الجُدرات. ونتيجةً لذلك، تُظهر النتائج النسيجية الكلاسيكية حزمًا كبيرة وغير طبيعية ومتصلبة من الكولاجين تُعرف باسم كولاجين الجُدرات، بالإضافة إلى العديد من الخلايا الليفية. تظهر الجُدرات سريريًا على شكل عُقيدات صلبة مطاطية في منطقة إصابة سابقة للجلد. وعلى عكس الندبات الطبيعية أو الضخامية، يمتد نسيج الجُدرات إلى ما وراء موقع الإصابة الأولي. وقد يشكو المرضى من الألم أو الحكة أو الحرقة. تتوفر طرق علاجية متعددة، إلا أن أيًا منها لا يحقق نجاحًا مضمونًا. وتشمل العلاجات الأكثر شيوعًا حقن الستيرويدات داخل الآفة أو موضعيًا، والعلاج بالتبريد، والاستئصال الجراحي، والعلاج الإشعاعي، والعلاج بالليزر. [1] [2] [3]
أسباب المرض:
تلعب العوامل الوراثية والبيئية دورًا في تكوّن الجُدرة. قد يُصاب الأفراد المُعرّضون للإصابة بالجُدرة بعد أي مستوى من إصابات الجلد، بما في ذلك الجراحة، وثقب الجسم، وحب الشباب، والوشم، ولدغات الحشرات، والحروق، والجروح، والخدوش، والتطعيمات، وأي عملية أخرى تُؤدي إلى التهاب الجلد. كما يُمكن أن يُساهم ازدياد الشد في الجرح في تكوّن الجُدرة. [1] [4] [5]
الحدوث و الانتشار:
يُلاحظ ارتفاع معدلات الإصابة بالجُدرات لدى ذوي البشرة الداكنة من أصول أفريقية وآسيوية وإسبانية مقارنةً بالقوقازيين. ويتراوح معدل الإصابة في هذه الفئات السكانية ذات الصبغة الداكنة بين 4.5% و16%. ويكون هذا المعدل أعلى بشكل ملحوظ خلال فترة الحمل والبلوغ. كما أن وجود تاريخ عائلي إيجابي يزيد من خطر الإصابة بالجُدرات، على الرغم من عدم تحديد جين مُحدد حتى الآن. كذلك، قد تُساهم بعض المتلازمات الوراثية النادرة، مثل متلازمة روبنشتاين-تايبي ومتلازمة غومين، في زيادة خطر الإصابة بالجُدرات. [1]
الفيزيولوجيا المرضية:
الجُدرات هي نتيجة لالتئام الجروح بشكل غير طبيعي. يتكون التئام الجروح الطبيعي من ثلاث مراحل: (1) الالتهابية، (2) الليفية، و(3) النضج. في الجُدرات، تستمر المرحلة الليفية دون رادع، مما يؤدي إلى ظهور النتائج السريرية والنسيجية المرضية.
تتميز الخلايا الليفية في الجُدرة بنشاط تكاثري متزايد، وبقاء لفترة أطول، ومعدلات موت خلوي أقل مقارنةً بالتئام الجروح الطبيعي. وينتج عن ذلك فرط إنتاج الكولاجين والسيتوكينات. ويبلغ معدل تخليق الكولاجين في الجُدرة 20 ضعفًا مقارنةً بالجلد السليم، وثلاثة أضعاف مقارنةً بالندبة الضخامية.
يُعتقد أن عامل النمو المحول بيتا وعامل النمو المشتق من الصفائح الدموية هما المحركان الرئيسيان لهذه العملية. يُعزز عامل النمو المحول بيتا، وهو جزء لا يتجزأ من التئام الجروح، انجذاب الخلايا الليفية إلى موضع الالتهاب ويُنتج الكولاجين. يؤدي اختلال تنظيم هذا المسار إلى التليف واستجابة ندبية غير طبيعية. [6] [7] [8]
علم الأنسجة المرضية:
السمة النسيجية المميزة للجُدرة هي زيادة عدد لفات حزم الكولاجين السميكة والمتزججة، والمعروفة باسم الكولاجين الجُدرة. توجد هذه السمة في ما يصل إلى 55% من العينات. ومع ذلك، حدد الخبراء المعايير التشخيصية الأربعة التالية في حالة غياب الكولاجين الجُدرة:
- البشرة القياسية والأدمة الحليمية
- حافة متقدمة “تشبه اللسان” أسفل الأدمة الحليمية
- شريط ليفي أفقي في الطبقة الشبكية العلوية من الأدمة
- لفافة بارزة تشبه الشريط في الأدمة العميقة
تشمل التشخيصات التفريقية السريرية والنسيجية المرضية الهامة الندبة الضخامية. وتتميز هذه الآفات بزيادة عدد الخلايا الليفية وحزم الكولاجين السميكة المرتبة بالتوازي مع سطح الجلد. ومن النتائج الشائعة الأخرى وجود أوعية دموية موجهة عموديًا، وهي نادرة في الجُدرة. ولا تُظهر الندبات الضخامية كولاجين الجُدرة. وخلافًا للاعتقاد السائد سابقًا، فإن التعبير عن الأكتين العضلي الأملس ليس طريقة موثوقة للتمييز بين الندبة الضخامية والجُدرة.
التاريخ والحالة البدنية:
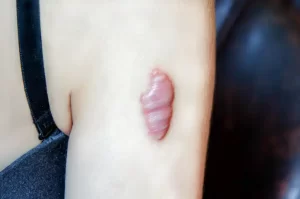
الجُدرات هي أورام جلدية حميدة ناتجة عن إصابات أو التهابات جلدية سابقة. قد تظهر هذه الأورام في غضون شهر إلى ثلاثة أشهر، أو قد تتأخر حتى عام كامل بعد الإصابة. وقد سُجلت حالات ظهور تلقائي، إلا أنه من المرجح أن الإصابة لم تُذكر لصغر حجمها، أو أن ظهور الجُدرة تأخر لعدة أشهر أو حتى سنوات. قد تظهر الجُدرات في أي مكان، ولكن أكثر المناطق شيوعًا هي العضلة الدالية، والجزء الأمامي من الصدر، وأعلى الظهر، والأذن. ومن المواقع غير الشائعة لظهورها الجفون، والأعضاء التناسلية، وراحتا اليدين، وباطن القدمين. تظهر الجُدرات على شكل عُقيدات صلبة مطاطية، وغالبًا ما تبرز فوق سطح الجلد. قد يكون لها قاعدة ضيقة، مما يؤدي إلى ظهور أورام مُعنّقة، أو قد تتطور إلى لويحة عريضة القاعدة. وكما ذُكر سابقًا، يشمل التشخيص التفريقي المهم الندبة الضخامية التي لا تبرز فوق سطح الجلد لأكثر من 4 ملليمترات، وكقاعدة عامة، لا تمتد أبدًا إلى ما وراء منطقة الإصابة الأصلية. على النقيض من ذلك، تمتد الجُدرات دائمًا إلى ما وراء منطقة الإصابة الأصلية. ويتراوح لونها بين الأحمر، ولون الجلد، وفرط التصبغ، وقد يتغير مع تطور الآفة. ورغم أن هذه الآفات حميدة، إلا أنها غالبًا ما تكون مصحوبة بأعراض. ففي إحدى الدراسات، اشتكى 86% من المرضى من الحكة، بينما عانى 46% من الألم. وتشمل الأعراض الأخرى المُبلغ عنها الحساسية عند اللمس والشعور بالحرقان. وأخيرًا، قد يكون للجُدرات آثار تجميلية كبيرة على المرضى المصابين بها، إذ يمكن أن تنمو لتصبح كبيرة الحجم ومشوهة. [1] [9]
تقييم الحالة:
يعتمد التقييم بشكل أساسي على الفحص السريري. ولا يلزم إجراء خزعة إلا إذا كان التشخيص محل شك، وفي هذه الحالة، تكون الخزعة كافية للتشخيص، ولا حاجة إلى مزيد من الفحوصات.
العلاج والتدبير:
لا تزال الجُدرات تُشكّل معضلة علاجية. فهي ليست صعبة العلاج فحسب، بل إنّ العلاج غير الكامل قد يؤدي إلى تفاقمها ونموّها. لذا، يُعدّ الوقاية الأولية أمرًا بالغ الأهمية. ينبغي على الأشخاص المُعرّضين لها تجنّب الإجراءات الاختيارية قدر الإمكان، وخاصةً ثقب الأذن والوشم. في حال حدوث إصابة عرضية أو الحاجة إلى تدخّلات جراحية، توجد طرق لتقليل احتمالية تكوّن ندبة الجُدرات، وربما منعها تمامًا. يُعدّ تقليل شدّ الجرح أمرًا هامًا للحدّ من خطر تكوّن الجُدرات. يُعتبر الإغلاق الأولي السريع ووقف النزيف بشكلٍ كافٍ من العناصر الأساسية في إغلاق الجروح دون شدّ. كما قد يُساعد تثبيت الجرح لفترة طويلة باستخدام صفائح السيليكون على تقليل الشدّ عليه. تشير الدراسات إلى أنّ العلاج بالضغط يُقلّل من تكوّن الجُدرات، مع التوصية بضغط يتراوح بين 15 و45 ملم زئبق لأكثر من 23 ساعة يوميًا لمدة ستة أشهر على الأقل.
هناك عدة طرق لتخفيف أعراض الجُدرات الموجودة:
- الكورتيكوستيرويدات أو الكورتيزون : تُعتبر الكورتيكوستيرويدات الموضعية الخط العلاجي الأول لندبات الجدرة. يتطلب الأمر حقنًا متعددة على فترات تتراوح بين 4 و6 أسابيع. تتراوح الجرعات الموصى بها من 10 إلى 40 ملغم/سم مكعب من التريامسينولون. يمكن استخدام هذا العلاج بمفرده أو مع طرق علاجية أخرى. كما ثبت أن المراهم الموضعية والضمادات المشبعة بالستيرويدات تُخفف من أعراض الحكة والحرقان.
- العلاج بالتبريد – تم وصف طرق توصيله عبر الرش، أو التلامس، أو مسبار التبريد داخل الآفة. يتطلب العلاج عدة جلسات. يُنصح بتكرار دورات التجميد والذوبان لمدة تتراوح بين 10 و20 ثانية لتحقيق نخر النسيج الندبي. يُقلل التغير في لون البشرة بعد العلاج من ملاءمة هذه الطريقة لأصحاب البشرة الداكنة.
- الاستئصال الجراحي – نظرًا لارتفاع معدل التكرار الذي يتراوح بين 45٪ و 100٪، يجب دائمًا إقران هذه الطريقة بعلاج مساعد مثل العلاج الإشعاعي بعد الجراحة أو حقن الستيرويد داخل الآفة.
- العلاج الإشعاعي – يُفضل استخدامه كعلاج مساعد بعد 24 إلى 28 ساعة من الاستئصال. يجب توخي الحذر عند استخدامه مع المرضى الذين تقل أعمارهم عن 18 عامًا وفي المناطق الحساسة مثل الرأس والرقبة والثدي، نظرًا لاحتمالية حدوث السرطان.
- الليزر – لقد ثبت أن الجلسات المتتالية باستخدام ليزر الصبغة النبضي 585 نانومتر (nn) وليزر النيوديميوم المطعّم باليتريوم والألومنيوم والجارنيت 1065 نانومتر (ndYAG) تؤدي إلى تسطيح وتراجع الجُدرات.
- كما تم الإبلاغ عن نجاح علاجات أخرى تشمل إيميكويمود الموضعي بعد الاستئصال، والبوتوكس داخل الآفة، والبليوميسين داخل الآفة، و5-فلورويوراسيل داخل الآفة، وصفائح جل السيليكون في علاج ندبات الجدرة إما بمفردها أو بالاشتراك مع الطرق المذكورة أعلاه.
من المهم إدارة توقعات المريض، إذ تتطلب جميع العلاجات جلسات متعددة ولا تؤدي بالضرورة إلى زوال كامل للندبة الجدرية. ويتحقق العلاج الأكثر نجاحًا باستخدام أساليب علاجية متعددة وتصميم العلاج بما يتناسب مع احتياجات المريض.
التشخيص التفريقي:
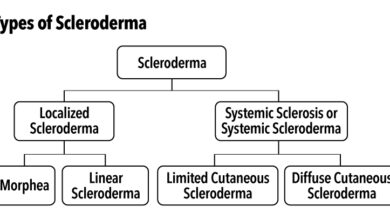
عند تقييم مريض يُشتبه بإصابته بالجُدرة، يكون التشخيص التفريقي محدودًا. مع ذلك، من المهم ملاحظة السمات الرئيسية لتحديد الآفات التي تستدعي أخذ خزعة جلدية. كما ذُكر سابقًا، قد تبدو الندبات الضخامية مشابهة جدًا للجُدرة، وتظهر بعد إصابة الجلد. تميل الندبات الضخامية إلى أن تكون أصغر حجمًا، وعادةً ما تقتصر على منطقة الإصابة، على عكس الجُدرة التي قد تستمر في النمو وتمتد إلى الجلد المحيط. الورم الليفي الجلدي هو استجابة ندبية شاذة أخرى، ينتج عنها عادةً حطاطة أو عُقيدة بلون الجلد أو ذات تصبغ زائد. السمة السريرية الكلاسيكية لهذه الآفات هي انخفاض مركزي عند الضغط الجانبي، وهو ما يُعرف بـ”علامة الغمازة”. الورم الليفي الجلدي الناتئ هو ورم نادر وعدواني موضعيًا ذو خلايا مغزلية، ينشأ على الجذع والأطراف القريبة لدى الشباب. على عكس الجُدرة، لا توجد إصابة سابقة لهذه الآفات، ولها حدود غير منتظمة. تشمل الأشكال المختلفة للجُدرة المورفيا وتصلب الجلد. يعاني هؤلاء المرضى من مرض متفاقم في غياب سبب معروف، وقد تظهر عليهم أيضًا علامات أخرى لأمراض النسيج الضام. أما الورم الأصفر المنتشر فهو نادر، وهو عبارة عن تكاثر للخلايا النسيجية مع آفات جلدية قد تشبه الجُدرة. تظهر الآفات بشكل حاد في نمط متناظر منتشر، وقد يؤدي انتشارها إلى الإصابة بداء السكري الكاذب. أخيرًا، داء اللوبوميكوز هو عدوى فطرية عميقة يسببها الكائن الحي لاكازيا لوبوي . يظهر على شكل عُقيدة بطيئة النمو تشبه الجُدرة على الأطراف البعيدة، ويرتبط بالتعرض للدلافين أو التربة الريفية في أمريكا الوسطى والجنوبية.
التوقع والمستقبل:
الندبات الجدرية حميدة، ويهدف العلاج في المقام الأول إلى تخفيف الأعراض أو معالجة المخاوف التجميلية.
References
- 1.
- Robles DT, Berg D. Abnormal wound healing: keloids. Clin Dermatol. 2007 Jan-Feb;25(1):26-32. [PubMed]
- 2.
- Huang C, Liu L, You Z, Du Y, Ogawa R. Managing keloid scars: From radiation therapy to actual and potential drug deliveries. Int Wound J. 2019 Jun;16(3):852-859. [PMC free article] [PubMed]
- 3.
- Wang M, Chen L, Huang W, Jin M, Wang Q, Gao Z, Jin Z. Improving the anti-keloid outcomes through liposomes loading paclitaxel-cholesterol complexes. Int J Nanomedicine. 2019;14:1385-1400. [PMC free article] [PubMed]
- 4.
- Palko JR, Arfeen S, Farooq AV, Reppa C, Harocopos GJ. Corneal keloid presenting forty years after penetrating injury: Case report and literature review. Surv Ophthalmol. 2019 Sep-Oct;64(5):700-706. [PubMed]
- 5.
- Kang S, Hur JK, Kim D. Advances in diagnostic methods for keloids and biomarker-targeted fluorescent probes. Analyst. 2019 Mar 11;144(6):1866-1875. [PubMed]
- 6.
- Chen Y, Chen Y, Liu Y. Abnormal Presentation of Aggressive Fibromatosis After Radiotherapy for Keloids: Case Report and Brief Literature Review. Ann Plast Surg. 2019 Jul;83(1):104-107. [PubMed]
- 7.
- Lei R, Shen J, Zhang S, Liu A, Chen X, Wang Y, Sun J, Dai S, Xu J. Inactivating the ubiquitin ligase Parkin suppresses cell proliferation and induces apoptosis in human keloids. J Cell Physiol. 2019 Sep;234(9):16601-16608. [PubMed]
- 8.
- Coentro JQ, Pugliese E, Hanley G, Raghunath M, Zeugolis DI. Current and upcoming therapies to modulate skin scarring and fibrosis. Adv Drug Deliv Rev. 2019 Jun;146:37-59. [PubMed]
- 9.
- O’Boyle CP, Shayan-Arani H, Hamada MW. Intralesional cryotherapy for hypertrophic scars and keloids: a review. Scars Burn Heal. 2017 Jan-Dec;3:2059513117702162. [PMC free article] [PubMed]
- 10.
- Lee YI, Kim J, Yang CE, Hong JW, Lee WJ, Lee JH. Combined Therapeutic Strategies for Keloid Treatment. Dermatol Surg. 2019 Jun;45(6):802-810. [PubMed]
- 11.
- Greywal T, Krakowski AC. Pediatric dermatology procedures and pearls: Multimodal revision of earlobe keloids. Pediatr Dermatol. 2018 Mar;35(2):268-270. [PubMed]