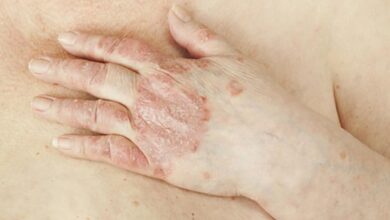
اعراض انيميا الفول
انيميا نقص انزيم G6PD, كيف أعرف أن لدي أنيميا الفول؟ ماذا يحدث إذا أكل مريض أنيميا الفول الفول؟ متى يتم عمل تحليل أنيميا الفول؟ ما هي أنيميا الفول للرضع؟ هل يتم الشفاء من أنيميا الفول؟ ازاي اعرف اني عندي انيميا بدون تحليل؟
مقدمة حول انيميا الفول:
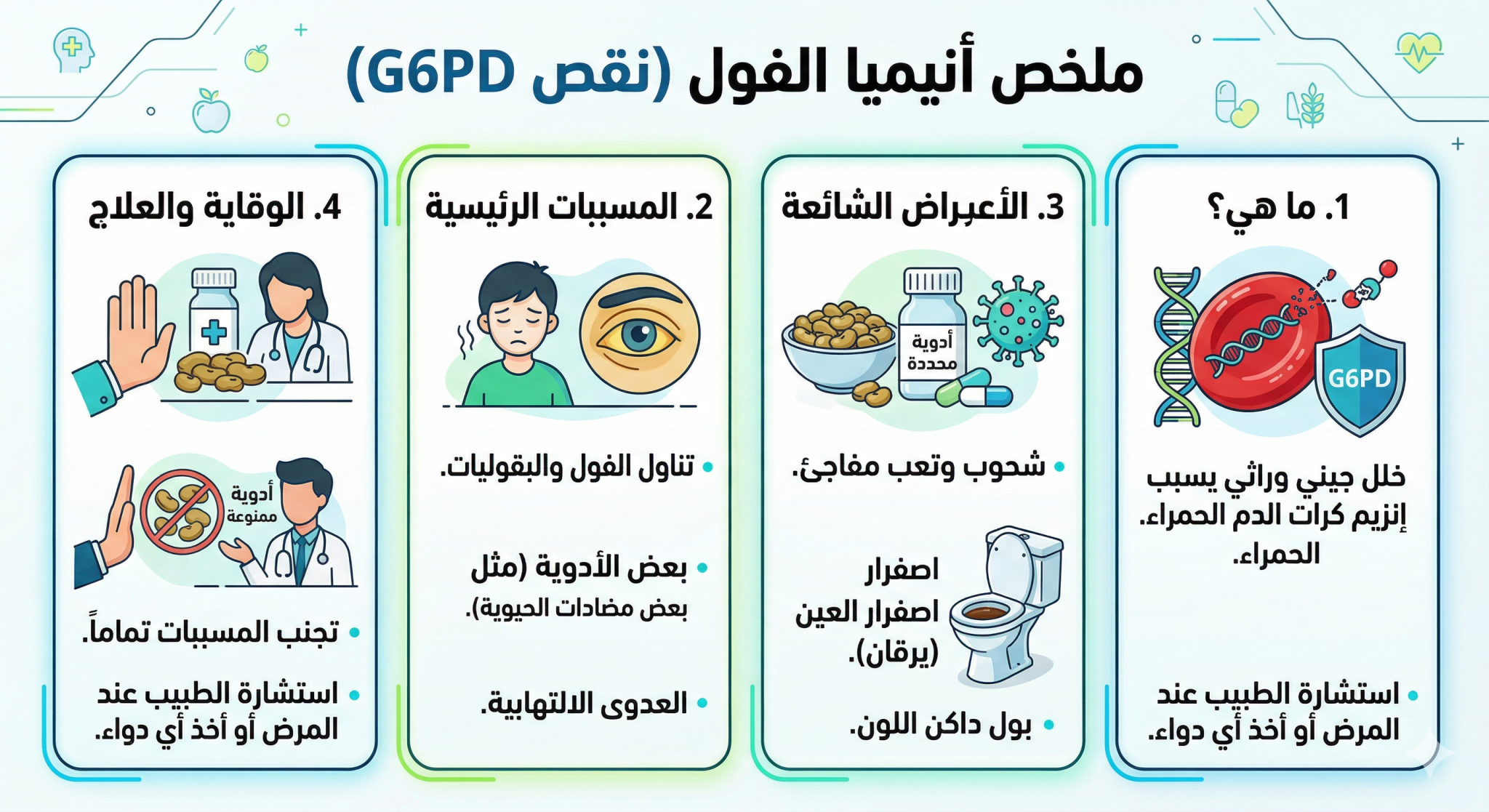
إنزيم نازع هيدروجين الجلوكوز-6-فوسفات (G6PD) هو إنزيم أساسي موجود في جميع الخلايا، ويساعد على منع تلف الخلايا الناتج عن أنواع الأكسجين التفاعلية من خلال توليد الركائز اللازمة للدفاعات المضادة للأكسدة. وتُعدّ كريات الدم الحمراء أكثر عرضةً لأنواع الأكسجين التفاعلية لأنها تنقل الأكسجين، وبمجرد نضوجها، لا تستطيع استبدال البروتينات التالفة. ولذلك، قد يؤدي نقص إنزيم G6PD الوراثي إلى فقر دم انحلالي حاد خلال فترات زيادة الإجهاد التأكسدي.
تشمل العوامل المحفزة العدوى، والفول، والعديد من الأدوية. ومن المعروف أن مضادات الملاريا، على وجه الخصوص، تُسبب انحلال الدم لدى المرضى المصابين. [1] وقد قدم اتحاد تطبيق علم الصيدلة الجينية السريرية قائمة شاملة يتم تحديثها دوريًا. [2] تشمل الأدوية عالية ومتوسطة الخطورة التي ارتبطت بأزمات انحلال الدم في نقص إنزيم G6PD ما يلي:
- الأدوية عالية الخطورة
- دابسون
- أزرق الميثيلين
- بيغلوتيكاز
- فينازوبيريدين
- بريماكين (الجرعة القياسية)
- راسبوريكا
- تافينوكين
- أزرق التولويدين
- الأدوية متوسطة الخطورة
- نيتروفورانتوين
- بريماكين (جرعة متوسطة) [2]
أسباب مرض انيميا الفول:
يقع جين G6PD على الطرف البعيد للذراع الطويلة للكروموسوم X (Xq28)، وهو مسؤول عن ترميز إنزيم G6PD، ولذلك، فإن الطفرات المسببة للأمراض تتبع نمط الوراثة المرتبط بالكروموسوم X. يمتد الجين على مسافة 18 كيلوبايت تقريبًا، ويتكون من 13 إكسونًا، وينتج إنزيمًا مكونًا من 515 حمضًا أمينيًا. [3] معظم الطفرات المسببة للأمراض هي طفرات استبدال نيوكليوتيد واحد تؤدي إلى بروتينات ناقصة؛ أما الحذف الصغير وأنواع الطفرات الأخرى فهي نادرة نسبيًا. تم تصنيف مئات الطفرات (أكثر من 200 طفرة مسببة للأمراض أو يُحتمل أن تكون مسببة للأمراض، مع وجود العديد من الطفرات الإضافية ذات الأهمية غير المؤكدة التي تم الإبلاغ عنها في مجموعات البيانات الحديثة). [1] يبدو أن الغياب التام لنشاط إنزيم G6PD غير متوافق مع الحياة، في حين أن الطفرات شبه المعدومة والطفرات التي تُزعزع استقرار الخلايا بشدة تظهر على شكل فقر دم انحلالي مزمن غير كروي بدلاً من موت الجنين. [4]

الفيزيولوجيا المرضية وكيف تحدث انيميا الفول:
يعمل إنزيم G6PD كمحفز للخطوة الأولى المحددة لمعدل مسار فوسفات البنتوز، حيث يستخدم جلوكوز-6-فوسفات لتحويل نيكوتيناميد أدينين ثنائي النوكليوتيد فوسفات (NADP) إلى شكله المختزل، NADPH. انظر الصورة. نقص إنزيم جلوكوز-6-فوسفات ديهيدروجينيز (G6PD). داخل خلايا الدم الحمراء، يلعب NADPH دورًا غير مباشر ولكنه أساسي في حماية التراكيب الخلوية من التلف الناتج عن الجذور الحرة للأكسجين. وباعتباره ركيزة لإنزيم غلوتاثيون ريدوكتاز، يدعم NADPH إنتاج الغلوتاثيون المختزل، الذي يحول بيروكسيد الهيدروجين إلى ماء. يحمي هذا التفاعل مكونات الخلية، وخاصة غشاء خلية الدم الحمراء، من التلف التأكسدي. [7]يؤدي انخفاض نشاط إنزيم G6PD إلى منع خلايا الدم الحمراء من إنتاج كمية كافية من NADPH عبر مسار فوسفات البنتوز. ويؤدي نقص NADPH إلى إضعاف قدرة إنزيم مختزلة الجلوتاثيون على تجديد الجلوتاثيون المختزل من ثنائي كبريتيد الجلوتاثيون، مما يتسبب في انهيار مخزون الجلوتاثيون داخل الخلايا تحت تأثير الإجهاد التأكسدي. ثم تقوم أنواع الأكسجين التفاعلية غير المتعادلة بأكسدة الهيموجلوبين وبنية الغشاء، مما يؤدي إلى تمسخ الهيموجلوبين وتكوين أجسام هاينز، التي يمكن رؤيتها باستخدام الصبغات الحيوية، وإلى التشابك التأكسدي وبيروكسدة بروتينات ودهون الغشاء. وتؤدي هذه التغيرات إلى تصلب الغشاء وتقليل مرونة خلايا الدم الحمراء. [8]
التاريخ والحالة البدنية لمريض انيميا الفول:
تقييم حديثي الولادة من أجل انيميا الفول:
لا يُعدّ الفحص البصري وحده تقييمًا دقيقًا لليرقان لدى حديثي الولادة؛ لذا ينبغي على الأطباء إجراء قياس موضوعي لمستوى البيليروبين، مثل البيليروبين الكلي في الدم (TSB)، أو البيليروبين المجزأ، أو البيليروبين عبر الجلد (TcB). ويجب أن تتبع الإدارة العلاجية العتبات المحددة لكل ساعة والموضحة في إرشادات الأكاديمية الأمريكية لطب الأطفال (AAP) بشأن فرط بيليروبين الدم. ويجب أن يؤكد قياس البيليروبين الكلي في الدم (TSB) قيم البيليروبين عبر الجلد (TcB) التي تقترب من عتبات العلاج، وينبغي أن تستند جميع قرارات العلاج إلى نتائج قياس البيليروبين الكلي في الدم (TSB).
توصي الأكاديمية الأمريكية لطب الأطفال بإجراء اختبار نشاط إنزيم G6PD لدى حديثي الولادة المصابين باليرقان مجهول السبب، أو ارتفاع مستوى البيليروبين الكلي في الدم رغم العلاج الضوئي المكثف، أو الزيادة المفاجئة في مستوى البيليروبين الكلي في الدم، أو ارتفاع مستوى البيليروبين الكلي في الدم بعد انخفاض أولي، أو عند الحاجة إلى تكثيف الرعاية. لا يُنصح بإجراء فحص شامل لحديثي الولادة للكشف عن نقص إنزيم G6PD في الولايات المتحدة؛ ومع ذلك، ينبغي إجراء الاختبار عند وجود اشتباه في ذلك بناءً على الأعراض السريرية أو الأصل العرقي أو التاريخ العائلي. [15]
يُعد اختبار البقعة الفلورية أكثر طرق الفحص النوعي شيوعًا، إلا أن هذه الدراسة قد لا تكشف عن الإناث غير المتماثلات الزيجوت. عند الحاجة إلى دقة تشخيصية أعلى، كما في حالة الإناث، أو عند وجود نشاط إنزيمي على الحد الفاصل، أو في سياقات البحث والسياسات، ينبغي إجراء فحص إنزيمي كمي، إما باستخدام قياس الطيف الضوئي أو من خلال طريقة تشخيصية كمية معتمدة تُجرى في نقاط الرعاية. [16] [17]
تقييم الأطفال الأكبر سناً والبالغين المصبين بانيميا الفول:
ينبغي أن يبدأ تقييم الأطفال الأكبر سنًا والبالغين بأخذ تاريخ طبي مفصل وإجراء فحص سريري شامل، مع التركيز على استخدام الأدوية مؤخرًا، والتعرض للمواد المؤكسدة، مثل الفول، والعدوى. عادةً ما تكشف نتائج التحاليل المخبرية أثناء انحلال الدم الناتج عن المواد المؤكسدة عن انخفاض مستوى الهيموجلوبين، وكثرة الخلايا الشبكية، وفرط بيليروبين الدم غير المباشر، وارتفاع مستوى نازعة هيدروجين اللاكتات (LDH)، وانخفاض مستوى الهابتوغلوبين، وغالبًا ما تكون نتيجة اختبار الأضداد المباشر للغلوبولين سلبية. قد تُظهر مسحات الدم المحيطية خلايا ناتجة عن لدغات أو بثور، بينما يُظهر التلوين الحيوي وجود أجسام هاينز. يتطلب التأكيد إجراء فحص لنشاط إنزيم G6PD، وقد يُشار إلى إجراء اختبارات جزيئية عند الحاجة إلى توضيح نوع الطفرة الجينية. [18] [19]
علاج انيميا الفول:
يركز علاج حديثي الولادة على السيطرة على اليرقان والوقاية من اليرقان النووي. ويشمل ذلك العلاج الضوئي وفقًا للإرشادات المنشورة. في الحالات الشديدة، قد يكون نقل الدم ضروريًا. [15] أما في المرضى الأكبر سنًا، فتعتمد الإدارة بشكل أساسي على الصورة السريرية العامة. يمكن إدارة الحالات الأقل شدة بالرعاية الداعمة وإيقاف أو تجنب العوامل المسببة. يجب علاج العدوى وفقًا لما يشير إليه التاريخ المرضي والفحص السريري. قد تتطلب الحالات الأكثر شدة عمليات نقل دم. [20] [21] (A1)
تتطلب الرعاية المثلى لنقص إنزيم G6PD نهجًا متعدد التخصصات. يشمل الفريق الأساسي طبيب الأطفال أو طبيب الباطنية، وأخصائي أمراض الدم، والصيدلي، وطاقم التمريض، والمختبر السريري (لإجراء اختبارات الإنزيم وتفسير نتائجها في الوقت المناسب). يُعدّ أخصائيو علم الوراثة (أخصائي علم الوراثة الطبية أو مستشار علم الوراثة) ذوي قيمة كبيرة في تقديم المشورة بشأن المتغيرات الجينية، واختبارات الكشف عن حاملي المرض، لا سيما لدى الإناث، وتثقيف الأسرة.
حديثي الولادة المصبين بانيميا الفول:
تشمل الأولويات الكشف المبكر عن فرط بيليروبين الدم، والالتزام بعتبات الأكاديمية الأمريكية لطب الأطفال المحددة بالساعات، والعلاج الضوئي الفوري عند الحاجة، والتصعيد (مثل نقل المريض إلى وحدة العناية المركزة لحديثي الولادة، أو نقل الدم التبادلي المحتمل) في حالات ارتفاع مستويات البيليروبين بسرعة أو مقاومتها للعلاج. ينبغي على الأطباء التأكد من إجراء قياس البيليروبين قبل الخروج من المستشفى، وترتيب متابعة دورية، وتوعية مقدمي الرعاية بعلامات اليرقان التحذيرية لدى حديثي الولادة. كما ينبغي النظر في إجراء اختبار نشاط إنزيم G6PD في حالات اليرقان الوليدي المبكر، أو الشديد، أو ضعيف الاستجابة للعلاج الضوئي، أو الذي يحدث لدى الرضع الذين لديهم تاريخ عائلي أو أصول وراثية تشير إلى الإصابة.
تدبير انيميا الفول عند الأطفال والبالغين:
تعتمد استراتيجيات إدارة الأطفال والبالغين المصابين بنقص إنزيم G6PD على درجة شدة الحالة السريرية.
نوبات انيميا الفول الخفيفة إلى المتوسطة:
يركز العلاج على التخلص من العوامل المحفزة أو تجنبها، مثل الأدوية المؤكسدة والفول والنفثالين، مع معالجة العدوى المصاحبة. وتشمل التدابير الداعمة الترطيب الكافي والراحة والمراقبة الدقيقة لمستويات الهيموجلوبين وعدد الخلايا الشبكية والبيليروبين وإنزيم نازعة هيدروجين اللاكتات (LDH) والهابتوغلوبين.
الأفراد المصابون بانحلال الدم الحاد بسبب انيميا الفول:
قد يحتاج المرضى المصابون بفقر دم حاد إلى نقل دم مركز. من الضروري المراقبة المستمرة للكشف عن إصابة الكلى الحادة من خلال قياس كمية البول ومستوى الكرياتينين في الدم، بالإضافة إلى تصحيح اضطرابات الكهارل والتوازن الحمضي القاعدي. يصبح دخول المستشفى ضروريًا عند حدوث عدم استقرار سريري.
سيناريوهات خاصة:
يجب تجنب استخدام الميثيلين الأزرق في حالات الاشتباه أو التأكد من نقص إنزيم G6PD عند علاج الميثيموغلوبينية، لأنه قد يزيد من انحلال الدم. تشمل العلاجات البديلة الأكسجين عالي التدفق، وحمض الأسكوربيك الوريدي، والعلاج بنقل الدم، أو الأكسجين عالي الضغط في حالات محددة.
سلامة الأدوية وإدارتها:
ينبغي على الصيادلة، بالتعاون مع الأطباء، مراجعة جميع الأدوية الحالية والجديدة لتحديد الأدوية ذات التأثير المؤكسد أو المُحلل للدم، مثل دابسون، وراسبوريكاز، وبيغلوتيكاز، وبريماكين، وتافينوكين. ويُنصح بتوخي الحذر عند استخدام نيتروفورانتوين وفينازوبيريدين، وذلك بحسب الحالة السريرية. يجب تزويد المرضى بقائمة محدثة ودقيقة بالأدوية والمواد التي يجب تجنبها، كما يجب توثيق حالة نقص إنزيم G6PD لديهم بوضوح في السجل الطبي.
التثقيف والوقاية من انيميا الفول:
ينبغي على الممرضين والأطباء تثقيف المرضى وعائلاتهم حول كيفية التعرف على أعراض انحلال الدم، مثل البول الداكن، واليرقان، والإرهاق، وشحوب البشرة، مع التأكيد على أهمية طلب الرعاية الطبية العاجلة عند ظهورها. يجب أن تشمل التوعية تجنب المحفزات، بما في ذلك بعض الأطعمة والمواد الكيميائية والأدوية، وضرورة إبلاغ جميع ممارسي الرعاية الصحية بحالة نقص إنزيم G6PD قبل البدء بأي علاج جديد. كما يجب إبلاغ النساء عن التعبير المتغير للمرض نتيجةً لمتلازمة ليون، مما قد يستدعي إجراء اختبارات كمية حتى عندما تبدو نتائج الفحص النوعي طبيعية.
إدارة المتابعة:
بعد زوال النوبة الحادة، ينبغي على الأطباء إعادة إجراء فحص كمي لإنزيم G6PD لتأكيد نقص الإنزيم، إذ قد يُعطي الفحص أثناء انحلال الدم نتائج طبيعية خاطئة. يجب تحديث قائمة مشاكل المريض وقسم الحساسية لديه بعبارة “نقص إنزيم G6PD – خطر انحلال الدم”. يجب أن تتضمن تعليمات الخروج إرشادات مكتوبة حول استراتيجيات تجنب عوامل الخطر وترتيبات المتابعة في الوقت المناسب مع أطباء الرعاية الأولية وأطباء أمراض الدم.
التشخيص التفريقي والحالات المشابهة لانيميا الفول:
قد تُظهر العديد من الأمراض أعراضًا سريرية مشابهة لنقص إنزيم G6PD. لذلك، ينبغي أن تشمل الاعتبارات التشخيصية التفريقية ما يلي:
- فقر الدم الانحلالي المناعي الذاتي
- مرض انحلال الدم ABO أو Rh
- يرقان حليب الأم
- تناول كميات غير كافية من الطعام، فرط بيليروبين الدم
- متلازمة كريجلر-نجار من النوع الأول والثاني
- متلازمة جيلبرت
- نقص إنزيم بيروفات كيناز
- عيوب مسار الجلوتاثيون
- انحلال الدم المرتبط بالعدوى (مثل الملاريا)
- كثرة الكريات الحمر الكروية الوراثية
- فقر الدم المنجلي
- الثلاسيميا
مستقبل مرض انيميا الفول:
يتمتع معظم المصابين بنقص إنزيم G6PD بتوقعات ممتازة للشفاء. عادةً ما تكون نوبات انحلال الدم متقطعة وتزول تلقائيًا عند تجنب المحفزات؛ أما انحلال الدم المزمن فهو نادر الحدوث ويقتصر بشكل رئيسي على الحالات الشديدة. مع تقديم المشورة بشأن الأدوية/الأطعمة المضادة للأكسدة والرعاية الفورية أثناء العدوى، يكون متوسط العمر المتوقع طبيعيًا.
مضاعفات انيميا الفول:
في حالة نقص إنزيم G6PD، تتركز المضاعفات حول انحلال الدم. يكون حديثو الولادة عرضة لارتفاع البيليروبين بشكل ملحوظ مع خطر الإصابة باليرقان النووي. قد يُصاب المرضى الأكبر سنًا بفقر الدم الانحلالي الحاد بعد التعرض للإجهاد التأكسدي (مثل الأدوية، والعدوى، والفول)، مصحوبًا أحيانًا ببيلة الهيموغلوبين وإصابة الكلى الحادة، كما تُعاني فئة صغيرة من المرضى المصابين بأنواع شديدة من فقر الدم الانحلالي المزمن غير الكروي.
الوقاية من انيميا الفول وتثقيف المرضى:
نقص إنزيم G6PD حالة وراثية لا تظهر أعراضها عادةً إلا عند تعرضها لعامل مؤكسد يؤدي إلى انحلال الدم. إن فهم العوامل المؤدية إلى هذه الحالة، والتعرف على العلامات التحذيرية (مثل البول الداكن، واليرقان، أو التعب المفاجئ)، وإبلاغ الأطباء والصيادلة بحالة نقص إنزيم G6PD، يُحسّن من سلامة الأدوية والحالات المرضية المستقبلية. كما تستفيد عائلات المواليد الجدد والأفراد المنحدرين من أصول وراثية ذات معدل انتشار أعلى لهذا النقص من الوعي بخطر الإصابة باليرقان الوليدي، ومن الاحتفاظ بوثائق تثبت حالة نقص إنزيم G6PD.
قضايا أخرى:
تُعدّ إدارة مرضى نقص إنزيم G6PD المصابين بميثيموغلوبينية الدم حالةً خاصة. يتكوّن الميثيموغلوبين في خلايا الدم الحمراء عندما يتأكسد الحديد الموجود في مجموعة الهيم لجزيئات الهيموغلوبين من حالته الطبيعية (Fe²⁺ ) إلى حالته (Fe³⁺). هذه الحالة (Fe³⁺ ) ضعيفة الارتباط بالأكسجين. قد يُلاحظ الزرقة عند بلوغ نسبة الميثيموغلوبين حوالي 10%. تبدأ الأعراض، مثل القلق والدوار والصداع، عادةً عند مستوى ميثيموغلوبين يبلغ 20% أو أعلى، بينما قد يُلاحظ تسرّع التنفس والتشوّش الذهني وفقدان الوعي عند مستويات تتراوح بين 30% و50%. المرضى الذين لديهم مستويات أعلى من ذلك مُعرّضون لخطر الإصابة بنوبات صرع واضطرابات في نظم القلب وحماض استقلابي وغيبوبة. غالبًا ما تكون مستويات الميثيموغلوبين التي تزيد عن 70% قاتلة. [22]
ينبغي أخذ احتمال الإصابة بميثيموغلوبينية الدم في الاعتبار لدى المرضى الذين يعانون من زرقة مركزية ونقص أكسجة لا تستجيب أعراضهم للأكسجين الإضافي. يُعد الميثيلين الأزرق ترياقًا فعالًا لحالات الميثيموغلوبينية الحادة والشديدة. يُختزل الميثيلين الأزرق المُعطى وريديًا إلى ليوكوميثيلين أزرق عبر آليات تعتمد على NADPH. ثم يُستخدم ليوكوميثيلين الأزرق كركيزة لاختزال الميثيموغلوبين مرة أخرى إلى هيموغلوبين. مع ذلك، يفتقر المرضى الذين يعانون من نقص إنزيم G6PD إلى كمية كافية من NADPH اللازمة لهذه الآلية لاختزال الميثيلين الأزرق بشكل صحيح. قد يُسبب الميثيلين الأزرق غير المُختزل المزيد من الضرر التأكسدي لدى المريض الذي يعاني من نقص إنزيم G6PD، مما يؤدي إلى انحلال الدم وحتى الوفاة. لذلك، يُمنع إعطاء الميثيلين الأزرق للمرضى المعروفين أو المشتبه بإصابتهم بنقص إنزيم G6PD. اعتمادًا على شدة الحالة، تشمل العلاجات البديلة لمرضى نقص إنزيم G6PD المصابين بميثيموغلوبينية الدم: الأكسجين عالي التدفق، وحمض الأسكوربيك الوريدي، ونقل خلايا الدم الحمراء المكدسة، ونقل الدم التبادلي، أو العلاج بالأكسجين عالي الضغط. [23] [24]
تحسين نتائج فرق الرعاية الصحية:
يُقلل نقص إنزيم G6PD، وهو اضطراب إنزيمي مرتبط بالكروموسوم X، من قدرة خلايا الدم الحمراء على مقاومة الإجهاد التأكسدي. ويؤدي نقص نشاط الإنزيم إلى فقر دم انحلالي حاد عند التعرض لمحفزات تأكسدية مثل العدوى، أو الفول، أو بعض الأدوية، وخاصة مضادات الملاريا والسلفوناميدات. عند حديثي الولادة، يزيد نقص إنزيم G6PD من خطر الإصابة بفرط بيليروبين الدم الشديد واليرقان النووي، بينما قد يعاني المرضى الأكبر سنًا من انحلال دم دوري مصحوب بأعراض تشمل اليرقان والتعب والبول الداكن. ويظل التشخيص المبكر والفحوصات التشخيصية والتثقيف الوقائي أمورًا أساسية للحد من معدلات الإصابة والوفيات.
تتطلب الإدارة المثلى تعاونًا بين الأطباء، والممارسين الصحيين المتقدمين، والممرضين، والصيادلة، ومستشاري علم الوراثة، وفنيي المختبرات. يجب على الأطباء تطوير مهاراتهم في الفحص، وتفسير نتائج فحوصات الإنزيمات، وإدارة الأزمات الانحلالية، وتطبيق إرشادات الأكاديمية الأمريكية لطب الأطفال (AAP) لعلاج فرط بيليروبين الدم لدى حديثي الولادة. يضمن التواصل الفعال بين مختلف التخصصات اختيار الأدوية الآمنة، وتثقيف المرضى، والمتابعة المنسقة. من خلال العمل الجماعي، والتوعية الوقائية، واستراتيجيات الرعاية القائمة على الأدلة، يستطيع العاملون في المجال الصحي تحسين سلامة المرضى، ونتائج العلاج، وجودة الحياة بشكل عام للمصابين بنقص إنزيم G6PD.
آخر تحديث: 07/04/2026
العلاقة بين الزمرة الدموية والأمراض: اضغط هنا
References
Luzzatto L, Ally M, Notaro R. Glucose-6-phosphate dehydrogenase deficiency. Blood. 2020 Sep 10:136(11):1225-1240. doi: 10.1182/blood.2019000944. Epub [PubMed PMID: 32702756]
Gammal RS, Pirmohamed M, Somogyi AA, Morris SA, Formea CM, Elchynski AL, Oshikoya KA, McLeod HL, Haidar CE, Whirl-Carrillo M, Klein TE, Caudle KE, Relling MV. Expanded Clinical Pharmacogenetics Implementation Consortium Guideline for Medication Use in the Context of G6PD Genotype. Clinical pharmacology and therapeutics. 2023 May:113(5):973-985. doi: 10.1002/cpt.2735. Epub 2022 Sep 24 [PubMed PMID: 36049896]
Aung JM, Moon Z, VanBik D, Dinzouna-Boutamba SD, Lee S, Ring Z, Chung DI, Hong Y, Goo YK. Prevalence and molecular analysis of glucose-6-phosphate dehydrogenase deficiency in Chin State, Myanmar. Parasites, hosts and diseases. 2023 May:61(2):154-162. doi: 10.3347/PHD.23004. Epub 2023 May 23 [PubMed PMID: 37258262]
D’Alessandro A, Howie HL, Hay AM, Dziewulska KH, Brown BC, Wither MJ, Karafin M, Stone EF, Spitalnik SL, Hod EA, Francis RO, Fu X, Thomas T, Zimring JC. Hematologic and systemic metabolic alterations due to Mediterranean class II G6PD deficiency in mice. JCI insight. 2021 Jul 22:6(14):. doi: 10.1172/jci.insight.147056. Epub 2021 Jul 22 [PubMed PMID: 34138756]
Nkhoma ET, Poole C, Vannappagari V, Hall SA, Beutler E. The global prevalence of glucose-6-phosphate dehydrogenase deficiency: a systematic review and meta-analysis. Blood cells, molecules & diseases. 2009 May-Jun:42(3):267-78. doi: 10.1016/j.bcmd.2008.12.005. Epub 2009 Feb 23 [PubMed PMID: 19233695]
Level 1 (high-level) evidence
Howes RE, Dewi M, Piel FB, Monteiro WM, Battle KE, Messina JP, Sakuntabhai A, Satyagraha AW, Williams TN, Baird JK, Hay SI. Spatial distribution of G6PD deficiency variants across malaria-endemic regions. Malaria journal. 2013 Nov 15:12():418. doi: 10.1186/1475-2875-12-418. Epub 2013 Nov 15 [PubMed PMID: 24228846]
Aziz H, Mohiuddin SS. Biochemistry, Hexose Monophosphate Pathway. StatPearls. 2025 Jan:(): [PubMed PMID: 31869151]
Arese P, Gallo V, Pantaleo A, Turrini F. Life and Death of Glucose-6-Phosphate Dehydrogenase (G6PD) Deficient Erythrocytes – Role of Redox Stress and Band 3 Modifications. Transfusion medicine and hemotherapy : offizielles Organ der Deutschen Gesellschaft fur Transfusionsmedizin und Immunhamatologie. 2012 Oct:39(5):328-34. doi: 10.1159/000343123. Epub 2012 Sep 17 [PubMed PMID: 23801924]
Lin Q, Zhu D, Chen C, Feng Y, Shen F, Wu Z. Risk factors for neonatal hyperbilirubinemia: a systematic review and meta-analysis. Translational pediatrics. 2022 Jun:11(6):1001-1009. doi: 10.21037/tp-22-229. Epub [PubMed PMID: 35800274]
Level 1 (high-level) evidence
Liu H, Liu W, Tang X, Wang T. Association between G6PD deficiency and hyperbilirubinemia in neonates: a meta-analysis. Pediatric hematology and oncology. 2015 Mar:32(2):92-8. doi: 10.3109/08880018.2014.887803. Epub 2014 Mar 31 [PubMed PMID: 24684295]
Level 1 (high-level) evidence
Cunningham AD, Hwang S, Mochly-Rosen D. Glucose-6-Phosphate Dehydrogenase Deficiency and the Need for a Novel Treatment to Prevent Kernicterus. Clinics in perinatology. 2016 Jun:43(2):341-54. doi: 10.1016/j.clp.2016.01.010. Epub 2016 Feb 28 [PubMed PMID: 27235212]
Frank JE. Diagnosis and management of G6PD deficiency. American family physician. 2005 Oct 1:72(7):1277-82 [PubMed PMID: 16225031]
Almasri G, AlAnazi A, Rahim K, Faqeehi H, Albatati S, Alzabali S. Glucose-6-Phosphate Dehydrogenase Deficiency Presenting as Atypical Hemolytic Uremic Syndrome: A Case Series and Literature Review. Case reports in nephrology. 2025:2025():1938644. doi: 10.1155/crin/1938644. Epub 2025 Sep 25 [PubMed PMID: 41049272]
Level 2 (mid-level) evidence
Özay HB, Tandoğan M, Dorum BA, Yarcı E. Exchange Transfussion for the Treatment of Severe Indirect Hyperbilirubinemia Caused by Glucose-6-Phosphate Dehydrogenase Deficiency: A Case Report. Fetal and pediatric pathology. 2025 Nov-Dec:44(6):583-588. doi: 10.1080/15513815.2025.2565690. Epub 2025 Sep 27 [PubMed PMID: 41014011]
Level 3 (low-level) evidence
Kemper AR, Newman TB, Slaughter JL, Maisels MJ, Watchko JF, Downs SM, Grout RW, Bundy DG, Stark AR, Bogen DL, Holmes AV, Feldman-Winter LB, Bhutani VK, Brown SR, Maradiaga Panayotti GM, Okechukwu K, Rappo PD, Russell TL. Clinical Practice Guideline Revision: Management of Hyperbilirubinemia in the Newborn Infant 35 or More Weeks of Gestation. Pediatrics. 2022 Sep 1:150(3):. pii: e2022058859. doi: 10.1542/peds.2022-058859. Epub [PubMed PMID: 35927462]
Level 1 (high-level) evidence
Halim SA, Bahar R, Abdullah WZ, Zon EM, Yusoff SM. Performance Comparison Between Conventional Fluorescent Spot Test and Quantitative Assay in Detecting G6PD Deficiency in Neonates. Oman medical journal. 2023 Jul:38(4):e524. doi: 10.5001/omj.2023.86. Epub 2023 Jul 31 [PubMed PMID: 37724319]
Pal S, Bansil P, Bancone G, Hrutkay S, Kahn M, Gornsawun G, Penpitchaporn P, Chu CS, Nosten F, Domingo GJ. Evaluation of a Novel Quantitative Test for Glucose-6-Phosphate Dehydrogenase Deficiency: Bringing Quantitative Testing for Glucose-6-Phosphate Dehydrogenase Deficiency Closer to the Patient. The American journal of tropical medicine and hygiene. 2019 Jan:100(1):213-221. doi: 10.4269/ajtmh.18-0612. Epub [PubMed PMID: 30350771]
Phillips J, Henderson AC. Hemolytic Anemia: Evaluation and Differential Diagnosis. American family physician. 2018 Sep 15:98(6):354-361 [PubMed PMID: 30215915]
Herman TF, Killeen RB, Javaid MU. Heinz Body. StatPearls. 2026 Jan:(): [PubMed PMID: 31869086]
Avalos S, Mejia RE, Banegas E, Salinas C, Gutierrez L, Fajardo M, Galo S, Pinto A, Mejia A, Fontecha G. G6PD deficiency, primaquine treatment, and risk of haemolysis in malaria-infected patients. Malaria journal. 2018 Nov 8:17(1):415. doi: 10.1186/s12936-018-2564-2. Epub 2018 Nov 8 [PubMed PMID: 30409136]
Benchimol M, Madeira LB, de Oliveira-Souza R. Late-Life Presentation of Unsuspected G6PD Deficiency. Case reports in critical care. 2018:2018():8198565. doi: 10.1155/2018/8198565. Epub 2018 Sep 25 [PubMed PMID: 30356359]
Level 3 (low-level) evidence
Ludlow JT, Wilkerson RG, Nappe TM. Methemoglobinemia. StatPearls. 2025 Jan:(): [PubMed PMID: 30726002]
Bistas E, Sanghavi DK. Methylene Blue. StatPearls. 2025 Jan:(): [PubMed PMID: 32491525]
Keats KR, Robinson R, Patel M, Wallace A, Albrecht S. Ascorbic Acid for Methemoglobinemia Treatment: A Case Report and Literature Review. Journal of pharmacy practice. 2024 Aug:37(4):1015-1020. doi: 10.1177/08971900231188834. Epub 2023 Jul 8 [PubMed PMID: 37421600]