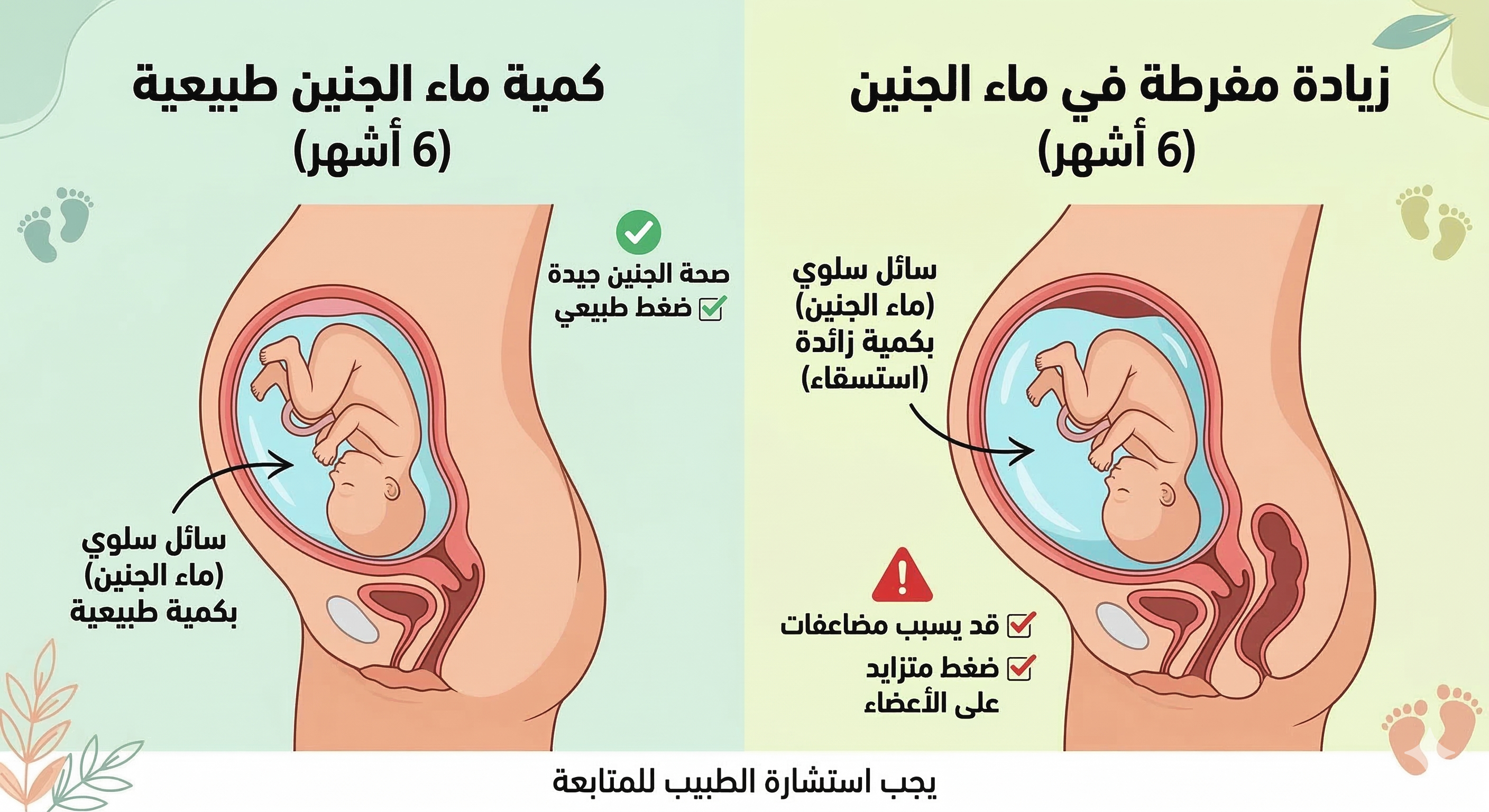
زيادة ماء الجنين
كثرة السائل الأمنيوسي حالة مرضية تتميز بزيادة كمية السائل الأمنيوسي، وترتبط بارتفاع معدلات اعتلال ووفيات الأمهات والمواليد. تنشأ هذه الحالة عند اختلال آليات تنظيم حجم السائل الأمنيوسي، وغالبًا ما يكون ذلك بسبب زيادة إنتاج البول لدى الجنين، أو صعوبة البلع، أو انسداد الجهاز الهضمي. يتم التشخيص عن طريق التصوير بالموجات فوق الصوتية عندما يكون أعمق جيب رأسي للسائل 8 سم على الأقل، أو عندما يكون مؤشر السائل الأمنيوسي 24 سم على الأقل. يمكن تصنيف كثرة السائل الأمنيوسي إلى خفيفة، أو متوسطة، أو شديدة بناءً على هذه المعايير.
يعاني ما يقارب 60% إلى 70% من المرضى المصابين بكثرة السائل الأمنيوسي من حالات خفيفة، غالباً ما تكون مجهولة السبب، وتتميز بتوقعات شفاء ممتازة. عادةً ما يحتاج المرضى المصابون بحالات خفيفة إلى تقييم أساسي يشمل تاريخاً طبياً مفصلاً وتاريخاً قبل الولادة، وفحصاً بالموجات فوق الصوتية لتحديد التشريح المستهدف، وفحصاً روتينياً للكشف عن اختلال الصيغة الصبغية وسكري الحمل، بالإضافة إلى النظر في احتمالية وجود عدوى خلقية. نادراً ما يتطلب الأمر علاجاً قبل الولادة لحالات كثرة السائل الأمنيوسي الخفيفة. مع ذلك، في الحالات الشديدة، غالباً ما توجد أمراض جنينية، مما يستدعي تقييماً أكثر شمولاً ومراقبة جنينية دقيقة قبل الولادة. قد يعاني المرضى المصابون بكثرة السائل الأمنيوسي الشديدة من أعراض مثل ضيق التنفس والوذمة، والتي يمكن أن يوفر لها سحب السائل الأمنيوسي الراحة.
يستعرض هذا النشاط الفيزيولوجيا المرضية، والتقييم، والتدبير العلاجي لفرط السائل الأمنيوسي، بما في ذلك اعتبارات توقيت وطريقة الولادة في حالات الحمل المصابة. ويكتسب المشاركون فهمًا أعمق لمعايير التشخيص وعوامل الخطر المرتبطة بفرط السائل الأمنيوسي. كما يُسلط النشاط الضوء على دور الفريق متعدد التخصصات في رعاية هؤلاء المرضى لتحسين نتائج الأم والوليد.
مقدمة حول زيادة ماء الجنين:
كثرة السائل الأمنيوسي هي حالة مرضية تتميز بزيادة حجم السائل الأمنيوسي. [1] في الظروف الطبيعية، يُحافظ على توازن بين إنتاج السائل الأمنيوسي وامتصاصه. تحدث كثرة السائل الأمنيوسي عندما يختل هذا التوازن، غالبًا بسبب زيادة إنتاج بول الجنين، أو صعوبة البلع، أو انسداد الجهاز الهضمي. [1] [2] [3] يتم التشخيص بالموجات فوق الصوتية عندما يكون أعمق جيب رأسي واحد من السائل 8 سم على الأقل أو عندما يكون مؤشر السائل الأمنيوسي 24 سم على الأقل. [1] [2] [4] يمكن تصنيف كثرة السائل الأمنيوسي إلى خفيفة أو متوسطة أو شديدة بناءً على مؤشر السائل الأمنيوسي أو أعمق جيب رأسي.
أسباب زيادة ماء الجنين:
في 50% إلى 60% من الحالات المصابة، يكون استسقاء السلى مجهول السبب. [5] ومع ذلك، فإن تصنيف استسقاء السلى مجهول السبب هو تصنيف استبعادي، ولا يمكن إجراؤه إلا بعد استبعاد الأسباب المحتملة الأخرى. قد ينتج استسقاء السلى عن أي حالة مرضية تعيق بلع الجنين، أو تقلل من إعادة امتصاص السوائل من الجهاز الهضمي، أو تؤدي إلى زيادة إنتاج البول. يُعد سكري الحمل أحد أكثر الأسباب المرضية شيوعًا لاستسقاء السلى، على الرغم من أن التشوهات الكروموسومية شائعة نسبيًا أيضًا. وفي حالات أقل شيوعًا، تؤدي العدوى التي تنتقل عبر المشيمة أثناء الولادة إلى استسقاء السلى. [1] [6] [7]
ضعف قدرة الجنين على البلع وامتصاص الجهاز الهضمي:
تشمل أسباب ضعف بلع الجنين آفات الجهاز العصبي المركزي؛ واختلالات الوظائف العصبية العضلية، مثل ضمور العضلات التوتري أو متلازمات تقفع المفاصل؛ وتشوهات الجمجمة والوجه، مثل الشفة الأرنبية أو الحنك المشقوق؛ وصغر الفك السفلي؛ وكتل الرقبة الانسدادية. [1] [6] بالإضافة إلى ذلك، يمكن أن يؤدي انسداد الجهاز الهضمي للجنين بسبب رتق الاثني عشر، أو الناسور الرغامي المريئي، أو رتق المريء، أو كتلة في الصدر، أو فتق الحجاب الحاجز، إلى الحد بشكل كبير من امتصاص السائل الأمنيوسي ويؤدي إلى زيادة السائل الأمنيوسي.
إنتاج البول الجنيني الزائد:
غالباً ما يرتبط فرط إنتاج البول لدى الجنين بداء السكري لدى الأم. بالإضافة إلى ذلك، تميل الأجنة كبيرة الحجم إلى إنتاج كمية أكبر من البول، حتى لدى الحوامل غير المصابات بداء السكري.
في حالات أقل شيوعًا، قد يُعاني الجنين من تشوه يُسبب قصورًا قلبيًا عالي النتاج، مما قد يؤدي أيضًا إلى زيادة إفراز البول. تشمل هذه الحالات فقر الدم الجنيني الحاد الناتج عن التحسس المناعي للأم، أو عدوى فيروس بارفو B19، أو الثلاسيميا ألفا، أو اضطرابات انحلال الدم الأخرى؛ واضطرابات نظم القلب الجنينية، بما في ذلك تسرع القلب فوق البطيني؛ والتحويلة الشريانية الوريدية المصاحبة لورم مسخي عجزي عصعصي أو ورم وعائي مشيمي. [1] [2] [6] كما أن بعض أمراض الكلى والمسالك البولية، مثل متلازمة بارتر، قد تؤدي إلى زيادة إفراز بول الجنين وكثرة السائل الأمنيوسي. [1] [6]
متلازمة نقل الدم بين التوأمين هي إحدى المضاعفات الخطيرة التي تصيب ما بين 8% إلى 10% من حالات الحمل بتوأم أحادي المشيمة. [8] [9] في هذه المتلازمة، تقوم الأوعية الدموية داخل المشيمة أحادية المشيمة بتحويل الدم من أحد الجنينين (المانح) إلى الآخر (المتلقي). قد ينتج عن هذا التحويل نقص حاد في حجم الدم وقلة السائل الأمنيوسي لدى الجنين المانح، بينما قد يؤدي إلى زيادة السوائل، واستسقاء الجنين، وفشل القلب عالي النتاج لدى الجنين المتلقي. [8] [9] [10]
نسبة حدوث زيادة ماء الجنين:
يحدث استسقاء السائل الأمنيوسي في 1% إلى 2% من حالات الحمل. [1] [2] [11] [12] [13] ومن بين المرضى المصابات باستسقاء السائل الأمنيوسي، تُعاني حوالي 65% إلى 70% من حالة خفيفة، و20% من حالة متوسطة، وأقل من 15% من حالة شديدة. [2] [11] [14] غالباً ما يتم اكتشاف هذه الحالة مصادفةً لدى المرضى الذين لا تظهر عليهم أعراض، وذلك أثناء إجراء فحص بالموجات فوق الصوتية لحالات أخرى في الثلث الأخير من الحمل. [2] [7]
استخدم تشامبرلين وزملاؤه التصوير بالموجات فوق الصوتية للحصول على قياسات نوعية لحجم السائل الأمنيوسي لتقييم معدل وفيات الفترة المحيطة بالولادة لدى 7562 مريضة يعانين من حالات حمل عالية الخطورة. [15] بلغ معدل وفيات الفترة المحيطة بالولادة لدى المريضات ذوات حجم السائل الطبيعي 1.97 حالة وفاة لكل 1000 مريضة، ولكنه ارتفع بأكثر من الضعف ليصل إلى 4.12 حالة وفاة لكل 1000 مريضة مصابات بكثرة السائل الأمنيوسي.
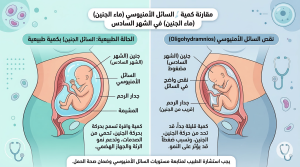
الفيزيولوجيا المرضية وكيف تحدث زيادة ماء الجنين:
يعتمد تنظيم السائل الأمنيوسي على توازن دقيق بين إنتاجه وامتصاصه، مما يدعم نمو الجنين ويحميه. ويحدث استسقاء السلى عندما يختل هذا التوازن، مما يؤدي إلى زيادة مفرطة في السائل الأمنيوسي، وقد يشير ذلك إلى وجود مشاكل صحية كامنة لدى الأم أو الجنين.
فسيولوجيا تنظيم السائل الأمنيوسي:
يُنتج السائل الأمنيوسي بشكل رئيسي من بول الجنين، وبدرجة أقل من سائل رئتيه. يُنتج بول الجنين بمعدل ثابت نسبيًا، يزداد مع تقدم الحمل ونمو الجنين. يُقدّر معدل إنتاج بول الجنين في الساعة للأجنة في الأسبوع 20 و30 و40 بـ 4.2 و22.7 و52.2 مل/ساعة على التوالي، أي ما يعادل تقريبًا 100 و545 و1250 مل/يوم. [16] يكون هذا المعدل أعلى عادةً في الأجنة الأكبر حجمًا وأقل في الأجنة التي تعاني من تأخر النمو. [17]
يحدث امتصاص السوائل بشكل رئيسي عن طريق بلع الجنين، مع أن الامتصاص المباشر عبر الأغشية الجنينية يلعب دورًا أيضًا. [18] [19] ومثل إنتاج البول، يزداد بلع الجنين خلال معظم فترة الحمل مع ازدياد تناسق حركات البلع تدريجيًا. [20] يبتلع الجنين ما يُقدّر بـ 500 إلى 1000 مل من السائل الأمنيوسي يوميًا قرب نهاية الحمل. [3] [7] [21] تشير الأدلة المستقاة من الدراسات على الحيوانات إلى أن البلع يزداد مع ازدياد حجم السائل الأمنيوسي، وهو ما يبدو أنه عنصر مهم في تنظيم حجم السائل الأمنيوسي. [22] إضافةً إلى ذلك، فإن انخفاض تركيز السائل الأمنيوسي مقارنةً ببلازما الجنين متساوية التركيز يُنشئ تدرجًا تناضحيًا، مما يُتيح الامتصاص المباشر للسائل الأمنيوسي في الأوعية الجنينية على سطح المشيمة – وهي عملية تُعرف بالامتصاص داخل الأغشية. [23]
الفيزيولوجيا المرضية لكثرة السائل الأمنيوسي:
لم تُفهم الآلية المرضية لكثرة السائل الأمنيوسي فهمًا كاملًا. مع ذلك، فإن أي خلل في آليات التنظيم المعقدة التي تحافظ على حجم السائل الأمنيوسي قد يؤدي إلى كثرة السائل الأمنيوسي. [1] [3] [24]
زيادة إنتاج البول: نظرًا لأن الجلوكوز يعبر المشيمة بسهولة، فإن ارتفاع سكر الدم لدى الأم يؤدي إلى ارتفاع سكر الدم لدى الجنين وإدرار البول التناضحي. [1] [2] [3] كما يزداد إنتاج بول الجنين في حالات القلب الجنيني عالية النتاج، مثل فقر الدم الحاد، والتحويلات الشريانية الوريدية، وزيادة حجم السوائل. متلازمة بارتر هي حالة وراثية متنحية نادرة تؤثر على وظيفة الأنابيب الكلوية لدى الجنين وتؤدي إلى فقدان الصوديوم وكثرة التبول، مما يؤدي غالبًا إلى استسقاء السلى الشديد. [25]
انخفاض امتصاص السائل الأمنيوسي: تتطلب عملية البلع تنسيقًا معقدًا بين المسارات الدماغية وجذع الدماغ، ووظائف الحس الحركي للفم والبلعوم، والنشاط التنفسي. [26] قد تمنع العديد من اضطرابات الجهاز العصبي المركزي والعضلات والالتهابات الجنين من البلع بفعالية، مما يقلل من امتصاص السائل الأمنيوسي ويؤدي إلى زيادة السائل الأمنيوسي. [1] [3] بالإضافة إلى ذلك، يجب أن يكون الجهاز الهضمي سالكًا ويعمل بشكل سليم حتى يتم إعادة امتصاص السائل بواسطة الأوعية الدموية للجنين. لذلك، يمكن أن تحدث زيادة السائل الأمنيوسي أيضًا بسبب حالات تمنع السائل المبتلع من الوصول إلى الأمعاء، مثل رتق المريء أو الاثني عشر أو ضغط الجهاز الهضمي بسبب وجود كتلة في الرقبة أو الصدر. كما يمكن أن ترتبط حالات اختلال الصيغة الصبغية الشائعة، مثل التثلث الصبغي 21 و18 و13، بزيادة السائل الأمنيوسي. [2] [24]
التاريخ والحالة البدنية:
عادةً ما يُكتشف استسقاء السلى إما أثناء فحص بالموجات فوق الصوتية يُجرى لقياس ارتفاع قاع الرحم عن المتوقع بالنسبة لعمر الحمل، أو يُلاحظ كحالة عرضية عند إجراء فحص بالموجات فوق الصوتية لسبب آخر. في هذه الحالات، غالبًا ما تكون الحامل بدون أعراض؛ لذا ينبغي الحصول على تاريخ طبي وتاريخ ما قبل الولادة مُفصّل لتقييم عوامل الخطر والعلامات والأعراض المتعلقة بالأسباب الكامنة المحتملة. يجب فحص المريضة بحثًا عن علامات قد تُشير إلى ضعف تحمل الجلوكوز، مثل كثرة التبول والعطش الشديد؛ والعدوى الخلقية، مثل مخالطة مرضى مؤخرًا، والطفح الجلدي، والحمى؛ وعوامل خطر التحسس المناعي، مثل فصيلة الدم السالبة لعامل ريسوس، أو تاريخ النزيف أثناء الحمل، أو عمليات نقل الدم. بالإضافة إلى ذلك، ينبغي سؤال المريضات عن إحساسهن بحركات الجنين، إذ قد تُشير محدودية حركة الجنين إلى اضطراب عصبي عضلي لديه. [1] [2] [4]
يزيد استسقاء السائل الأمنيوسي من خطر حدوث مضاعفات مثل الولادة المبكرة، وتمزق الأغشية الباكر قبل الولادة، وانفصال المشيمة. لذا، ينبغي سؤال النساء الحوامل عن أي تقلصات، أو تشنجات، أو ألم في البطن، أو نقص في السائل الأمنيوسي، أو نزيف مهبلي. ويجب إجراء فحص للحوض وتقييم صحة الجنين في حال ظهور أي أعراض مثيرة للقلق.
قد تظهر أعراض على المرضى المصابين بكثرة السائل الأمنيوسي المتوسطة إلى الشديدة. وقد يعاني هؤلاء المرضى من ضيق تنفس ذي دلالة سريرية نتيجةً لزيادة السائل الأمنيوسي الذي يُعيق حركة الحجاب الحاجز. كما قد يُسبب تورم الأطراف السفلية انزعاجًا كبيرًا.
يستدعي ارتفاع قاع الرحم بمقدار 3 سم فوق عمر الحمل بالأسابيع، أو تضخم الرحم السريع، إجراء فحص بالموجات فوق الصوتية لتقييم نمو الجنين وحجم السائل الأمنيوسي لاستبعاد ضخامة الجنين أو كثرة السائل الأمنيوسي. في حالات كثرة السائل الأمنيوسي الشديدة، قد يكشف الفحص السريري أيضًا عن انتفاخ ملحوظ في البطن، وضيق في التنفس، ووذمة كبيرة في الأطراف السفلية. [1] [2] يجب على الأطباء أيضًا الانتباه إلى أن زيادة السائل الأمنيوسي تزيد من خطر تدلي الحبل السري بعد تمزق الأغشية، والذي قد يظهر على شكل كتلة نابضة أرجوانية اللون في قناة عنق الرحم أو المهبل. [6] [7] [27]
تقييم حالة زيادة ماء الجنين:
يتطلب تقييم كثرة السائل الأمنيوسي إجراء فحص سريري شامل لتحديد شدته وأسبابه الكامنة المحتملة. يشمل هذا التقييم قياسات حجم السائل الأمنيوسي بالموجات فوق الصوتية، وفحص حالات الأم، وتقييم احتمالية وجود تشوهات جنينية.
تشخيص زيادة ماء الجنين:
يُشخَّص استسقاء السلى بناءً على تقييم كمي لحجم السائل الأمنيوسي باستخدام الموجات فوق الصوتية. [28] يُفضَّل تقييم السائل الأمنيوسي باستخدام إحدى طريقتين: إما بقياس أعمق جيب رأسي واحد من السائل الأمنيوسي، والذي يُشار إليه أيضًا بالجيب الرأسي الأقصى أو أعمق جيب منفرد، أو بحساب مؤشر السائل الأمنيوسي، الذي يُمثِّل المجموع الكمي لقياسات أعمق جيب رأسي في كل ربع من أرباع البطن الأربعة. ويمكن استخدام هذه القيم نفسها لتحديد شدة استسقاء السلى. [2] [29] يرتبط كلٌّ من مؤشر السائل الأمنيوسي وأعمق جيب رأسي ارتباطًا ضعيفًا نسبيًا بحجم السائل الأمنيوسي الفعلي، كما يُحدَّد بتقنيات تخفيف الصبغة. [30] ومع ذلك، وكما هو الحال في اختبارات تخفيف الصبغة، ترتبط مؤشرات السائل الأمنيوسي غير الطبيعية وأعمق الجيوب الرأسية بنتائج سلبية، ولذلك، يُفضَّل استخدام التقييمات غير الجراحية لحجم السائل الأمنيوسي لتشخيص استسقاء السلى ومراقبته. [2]
يُعتبر عمق الجيب العمودي الأعمق طبيعيًا بين 2 و8 سم. تشير القياسات التي تبلغ 8 سم أو أكثر إلى زيادة السائل الأمنيوسي، حيث تُعرّف زيادة السائل الأمنيوسي الخفيفة بأنها عمق يتراوح بين 8 و11.9 سم، والمتوسطة بأنها عمق يتراوح بين 12 و15.9 سم، والشديدة بأنها عمق 16 سم أو أكثر. تاريخيًا، كان يُعرّف زيادة السائل الأمنيوسي بأنه مؤشر للسائل الأمنيوسي ≥ 25 سم. مع ذلك، تشير بيانات أحدث إلى أن مؤشر السائل الأمنيوسي البالغ 24 سم يتجاوز النسبة المئوية 97.5 في جميع مراحل الحمل بعد الأسبوع العشرين. لهذا السبب، توصي جمعية طب الأم والجنين (SMFM) بتعريف زيادة السائل الأمنيوسي بأنها مؤشر للسائل الأمنيوسي ≥ 24 سم عند استخدام مؤشر السائل الأمنيوسي. [11] يمكن لمؤشر السائل الأمنيوسي تصنيف حالات استسقاء السلى إلى خفيفة (من 24 إلى أقل من 30 سم)، ومتوسطة (من 30 إلى أقل من 35 سم)، وشديدة (35 سم فأكثر) (انظر الجدول: تعريفات استسقاء السلى الخفيف والمتوسط والشديد). يُستخدم مؤشر السائل الأمنيوسي فقط في حالات الحمل بجنين واحد، بينما يُستخدم قياس أعمق جيب رأسي في حالات الحمل بجنين واحد أو بتوأم.
تعريفات استسقاء السائل الأمنيوسي الخفيف والمتوسط والشديد
| تصنيف | DVP (سم) | AFI (سم) |
| خفيف | من 8 إلى أقل من 12 | من 24 إلى أقل من 30 |
| معتدل | من 12 إلى أقل من 16 عامًا | من 30 إلى أقل من 35 |
| شديد | ≥16 | ≥35 |
DVP، أعمق جيب عمودي؛ AFI، مؤشر السائل الأمنيوسي.
لقياس جيب السائل الأمنيوسي بدقة، يجب وضع محول الموجات فوق الصوتية عموديًا على الأرض أثناء المسح في المستوى السهمي الموازي للعمود الفقري. [2] [5] وفقًا لورشة عمل متعددة التخصصات عُقدت عام 2014 من قِبل المعهد الوطني الأمريكي لصحة الطفل والتنمية البشرية (NICHD) والعديد من المنظمات المهنية المنسقة، بما في ذلك جمعية طب الأم والجنين (SMFM)، يجب ألا يقل عرض الجيوب المقاسة عن 1 سم وأن تكون خالية من الحبل السري وأجزاء الجنين. [31] يمكن أن يساعد دوبلر الملون في الكشف عن الحبل السري وأجزاء الجنين الموجودة داخل جيب السائل. أظهرت الدراسات أن دوبلر الملون يمكن أن يقلل من مؤشر السائل الأمنيوسي وقياسات أعمق جيب رأسي بنسبة 20% تقريبًا. [32] [33] وجدت دراسة مستقبلية أنه من بين 27 مريضًا تم تشخيصهم بكثرة السائل الأمنيوسي باستخدام معايير أعمق جيب رأسي، كان لدى اثنين فقط أعمق جيب رأسي ≥ 8 سم باستخدام دوبلر الملون. والأهم من ذلك، في هذه الدراسة، لم يُغير دوبلر الملون النتائج. [34]
على الرغم من إمكانية استخدام قياس أعمق جيب عمودي ومؤشر السائل الأمنيوسي لتشخيص كثرة السائل الأمنيوسي، إلا أن قياس أعمق جيب عمودي يُجرى غالبًا لبساطته وارتباطه بتدخلات توليدية أقل ونتائج مماثلة لدى المرضى الذين يعانون من قلة السائل الأمنيوسي. [31] [35] [36] ومع ذلك، تشير الأدلة إلى أن قياس أعمق جيب عمودي يميل إلى المبالغة في تقدير حجم السائل الأمنيوسي، بينما قد يُقلل مؤشر السائل الأمنيوسي من تقديره. [34] [37] لذلك، تحذر الجمعية الأمريكية لطب الأم والجنين من أن استخدام قياس أعمق جيب عمودي وحده قد يؤدي إلى تشخيص مفرط لكثرة السائل الأمنيوسي. [2] [35]
التقييم بعد التشخيص :
بمجرد تشخيص زيادة السائل الأمنيوسي، ينبغي إجراء تقييم لتحديد السبب الكامن وراءه. تبدأ هذه العملية بمراجعة سجل ما قبل الولادة والحصول على تاريخ طبي مفصل وفحص بالموجات فوق الصوتية أثناء الحمل.
الفحوصات الروتينية: تشمل الرعاية الروتينية قبل الولادة فحصًا للكشف عن مختلف الأسباب الكامنة المحتملة، بما في ذلك التحسس المناعي، واختلال الصيغة الصبغية، والتشوهات الخلقية باستخدام الموجات فوق الصوتية في منتصف الثلث الثاني من الحمل، وسكري الحمل، والزهري؛ وينبغي طلب الفحوصات المناسبة إذا لم تُجرَ بعد. ولأن سكري الحمل سبب شائع لكثرة السائل الأمنيوسي، تنصح الجمعية الأمريكية لطب الأم والجنين (SMFM) بإعادة فحص سكري الحمل إذا مرّ شهر على الأقل منذ الفحص الأولي. [2] في حالات الحمل بتوأم أحادي المشيمة، توصي الجمعية الأمريكية لطب الأم والجنين (SMFM) بإجراء فحص لمتلازمة نقل الدم بين التوأمين كل أسبوعين، بدءًا من الأسبوع السادس عشر من الحمل وحتى الولادة. [38]
التصوير بالموجات فوق الصوتية الموجه للجنين: يُنصح بإجراء تصوير بالموجات فوق الصوتية الموجه للجنين كجزء من التقييم الأولي لفرط السائل الأمنيوسي، وذلك لتقييم الجنين بحثًا عن الأسباب البنيوية الشائعة لزيادة السائل الأمنيوسي. على الرغم من أن التشوهات الخلقية نادرة نسبيًا لدى المرضى الذين يعانون من حالات خفيفة، إلا أن نسبة حدوثها تتراوح بين 30% و40% تقريبًا لدى المرضى الذين يعانون من فرط السائل الأمنيوسي الشديد. [11] [14] [39] [40] ووفقًا لجمعية طب الأم والجنين (SMFM)، يجب أن يُقيّم هذا التصوير الموجه للجنين بحثًا عن الحالات المرتبطة بفرط السائل الأمنيوسي، بما في ذلك:
- تشوهات نمو الجنين، بما في ذلك ضخامة الجنين وتقييد نموه.
- استسقاء الجنين
-
تشوهات هيكلية محددة
- تشوهات الوجه والحنك
- كتل انسدادية في الرقبة
- عيوب القلب
- الناسور الرغامي المريئي أو رتق المريء، من خلال تقييم وجود وحجم المعدة
- متلازمات تقفع المفاصل الخلقي، من خلال تقييم وضعيات اليدين والقدمين
- انسدادات الوصلة الحالبية الحوضية
-
-
التحويلات الشريانية الوريدية التي تؤدي إلى قصور القلب عالي النتاج
- الورم المسخي العجزي العصعصي، من خلال تقييم أسفل العمود الفقري والحوض
- الورم الوعائي المشيمي، من خلال تقييم المشيمة
- متلازمة نقل الدم بين التوائم أحادية المشيمة
-
- الخلل العصبي، من خلال تقييم حركة الجنين والهياكل الرئيسية للجهاز العصبي المركزي [2]
تشمل المناطق الأخرى التي يُقيّمها الخبراء عادةً التجويف الصدري للكشف عن وجود كتلة ضاغطة كبيرة، والحجاب الحاجز للكشف عن فتق الحجاب الحاجز، والبطن للكشف عن علامات رتق الأمعاء مثل علامة الفقاعة المزدوجة، وعلامات اختلال الصيغة الصبغية. يُوصى بقياس سرعة تدفق الدم الانقباضية القصوى في الشريان الدماغي الأوسط (MCA-PSV) لجميع المرضى المصابين باستسقاء الجنين للكشف عن فقر الدم الجنيني الحاد؛ ويُجري بعض الخبراء قياس MCA-PSV لجميع المرضى الذين يخضعون لفحص الموجات فوق الصوتية الموجه للكشف عن كثرة السائل الأمنيوسي. [1] [4]
اختبار المصل للعدوى الخلقية: إذا كانت عوامل الخطر مثل المخالطة المرضية الحديثة أو وجود طفح جلدي مشبوه موجودة، فقد يكون اختبار المصل للعدوى الخلقية مناسبًا أيضًا، مثل الفحص أو إعادة الفحص لمرض الزهري والحصبة الألمانية وفيروس بارفو B19 وفيروس نقص المناعة البشرية والتهاب الكبد والفيروس المضخم للخلايا وداء المقوسات.
الفحص الجيني: يُنصح بإحالة المريضة إلى استشاري وراثي وإجراء الفحوصات الجينية اللازمة عندما يشير التاريخ المرضي أو فحص الموجات فوق الصوتية في الثلث الثاني من الحمل إلى احتمال وجود خلل جيني. يمكن لبزل السائل الأمنيوسي وتحليل النمط النووي تأكيد اختلال الصيغة الصبغية، بما في ذلك التثلث الصبغي 21 و18 و13. [1] [2] [4] على الرغم من أن بزل السائل الأمنيوسي لا يُنصح به عادةً في حالات استسقاء السائل الأمنيوسي مجهول السبب، إلا أنه ينبغي عرضه على جميع الحوامل اللاتي قد يخترن الخضوع لهذا الإجراء بعد تقديم الاستشارة المناسبة. [2] بالنسبة للمريضات اللاتي يعانين من استسقاء شديد في السائل الأمنيوسي أو عند تشخيص وجود تشوه خلقي، يُنصح بإجراء تحليل المصفوفة الصبغية الدقيقة أو تسلسل الجينوم الكامل، حيث قد ترتبط عدة حالات، بما في ذلك متلازمات بارتر ونونان وبرادر-ويلي وبيكوث-ويدمان، باستسقاء السائل الأمنيوسي. [41] [ 42][43 ] وجدت دراسة أن حوالي 5.5% من المرضى الذين يعانون من استسقاء السلى المتوسط أو الشديد كان لديهم جنين مصاب بتشوه جيني ذي أهمية سريرية. [42]
عندما لا يُحدد سببٌ قبل الولادة، تُشخَّص المريضة بكثرة السائل الأمنيوسي مجهولة السبب. وفي بعض الأحيان، يُكتشف سبب زيادة حجم السائل الأمنيوسي بعد الولادة. [2] [11]
علاج زيادة ماء الجنين:
تعتمد إدارة كثرة السائل الأمنيوسي على شدتها وسببها الكامن. نادرًا ما تتطلب حالات كثرة السائل الأمنيوسي مجهولة السبب الخفيفة علاجًا، بينما من المرجح أن تعاني الحالات الشديدة من تهيج الرحم، أو ألم في البطن، أو ضيق في التنفس، وهي أعراض قد تستفيد من العلاج. [1] [2]
مراقبة ما قبل الولادة:
مراقبة الجنين قبل الولادة: يُوصى بمراقبة الجنين قبل الولادة للمريضات اللاتي يعانين من استسقاء السلى المتوسط إلى الشديد، بدءًا من الأسبوعين 32 و34 من الحمل، نظرًا لزيادة خطر اعتلالات ووفيات الفترة المحيطة بالولادة. وتشير الجمعية الأمريكية لطب الأم والجنين (SMFM) إلى أن مراقبة الجنين قبل الولادة ليست ضرورية لتشخيص استسقاء السلى الخفيف مجهول السبب. [2] وعند إجرائها، تتضمن مراقبة الجنين قبل الولادة عادةً تقييمًا كاملاً أو مُعدَّلاً للحالة البيوفيزيائية.
التصوير بالموجات فوق الصوتية في طب التوليد: يُنصح بإعادة التصوير بالموجات فوق الصوتية إذا ظهرت على المريضة علامات أو أعراض جديدة تُشير إلى تدهور حالتها . مع ذلك، لا يوجد إجماع حول عدد مرات وفترة المتابعة بالتصوير بالموجات فوق الصوتية لدى المرضى الذين لا تظهر عليهم أعراض والذين يعانون من كثرة السائل الأمنيوسي مجهولة السبب. يمكن استخدام هذه الفحوصات لمراقبة المرضى تحسبًا لتفاقم كثرة السائل الأمنيوسي أو لتقييم نمو الجنين، حيث أن اضطرابات النمو أكثر شيوعًا مع كثرة السائل الأمنيوسي. على وجه التحديد، يمكن ملاحظة ضخامة الجنين، والتي تُعرف عادةً بوزن عند الولادة يزيد عن 4000 غرام، لدى 15% إلى 30% من المرضى الذين يعانون من كثرة السائل الأمنيوسي الخفيفة المعزولة، حيث أن الأجنة الأكبر حجمًا يكون لديها كمية بول أكبر. من ناحية أخرى، يرتبط تقييد نمو الجنين في حالة كثرة السائل الأمنيوسي عادةً بمرض كامن، ويستدعي الأمر مراقبة دقيقة. [2]
تقليل السائل الأمنيوسي:
بالنسبة للمرضى الذين يعانون من أعراض استسقاء السلى الشديد، يمكن النظر في إجراء بزل السائل الأمنيوسي. [2] بزل السائل الأمنيوسي هو إجراء يتم فيه سحب السائل الأمنيوسي باستخدام إبرة كبيرة عبر جدار البطن، عادةً ما تكون إبرة بطول 15 سم وقطر 20. [43] عادةً ما يتم سحب ما بين 1.5 و 3 لترات من السائل خلال هذا الإجراء. ومع ذلك، لا يعالج بزل السائل الأمنيوسي السبب الكامن وراء زيادة السائل الأمنيوسي، لذا غالبًا ما يتراكم السائل مرة أخرى، مما يحد من فعالية الإجراء. يتطلب الأمر أكثر من إجراء واحد لدى 42% إلى 46% من الأفراد. [43] [44] لا يُعد بزل السائل الأمنيوسي مناسبًا بشكل عام للمرضى الذين لا يعانون من أعراض أو أولئك الذين يعانون من مرض غير حاد. [2]
في حالات الحمل بتوأم المصحوبة بمتلازمة نقل الدم بين التوأمين، كان بزل السائل الأمنيوسي العلاج الأساسي تاريخيًا. مع ذلك، يعتقد معظم الخبراء الآن أن التخثير الضوئي الانتقائي بالليزر للجنين (SFLP) يُعد علاجًا أفضل للمرضى الذين يعانون من حالات أكثر خطورة؛ إذ يعالج SFLP السبب الجذري لمتلازمة نقل الدم بين التوأمين، ويبدو أنه مرتبط بنتائج أفضل في بعض الدراسات. [2] [45] وتوصي الجمعية الأمريكية لطب الأم والجنين (SMFM) حاليًا باستخدام SFLP للمرضى المصابين بمتلازمة نقل الدم بين التوأمين من المرحلة الثانية إلى الرابعة والذين تقل مدة حملهم عن 26 أسبوعًا. [2]
تُعدّ المضاعفات الخطيرة خلال 48 ساعة من الإجراء غير شائعة؛ وفي حال حدوثها، فقد تشمل الولادة المبكرة، وتمزق الأغشية الباكر قبل بدء المخاض، والتهاب الرحم، وانفصال المشيمة. [43] [44] [46] ومع ذلك، فإن الولادة المبكرة، بشكل عام، شائعة نسبيًا لدى المرضى الذين يحتاجون إلى بزل السائل الأمنيوسي، حيث تلد النساء في المتوسط بعد 3.7 أسابيع من أول عملية بزل للسائل الأمنيوسي، وفي متوسط عمر حمل يبلغ حوالي 36 أسبوعًا. [43] [44]
دواء الإندوميثاسين:
الإندوميثاسين هو مثبط لإنزيمات تصنيع البروستاجلاندين، يعمل على تقليل كمية البول وحجم السائل الأمنيوسي لدى الجنين، بالإضافة إلى تخفيف تهيج الرحم لدى الخدج. [47] [48] [49] ومع ذلك، يرتبط الإندوميثاسين بمضاعفات سلبية على الجنين والوليد، مثل تليّن المادة البيضاء حول البطينات الدماغية، والنزيف الدماغي الحاد داخل البطينات، والتهاب الأمعاء الناخر، عند إعطائه بعد الأسبوع الثاني والثلاثين من الحمل. [50] علاوة على ذلك، لا توجد أدلة تشير إلى أن الإندوميثاسين يحسن نتائج الأم أو المولود عند استخدامه تحديدًا لعلاج كثرة السائل الأمنيوسي. لذلك، توصي الجمعية الأمريكية لطب الأم والجنين (SMFM) بعدم استخدام الإندوميثاسين كعلاج وحيد لتقليل حجم السائل الأمنيوسي. [2]
مع ذلك، ونظرًا لقدرته على تقليل تهيج الرحم، يُمكن أن يكون تناول الإندوميثاسين لمدة 48 ساعة خيارًا مناسبًا للمريضات اللاتي تقل أعمارهن عن 32 أسبوعًا من الحمل ويعانين من تقلصات مخاض مبكرة ناتجة عن تمدد الرحم المفرط بسبب كثرة السائل الأمنيوسي. كما يُعدّ تناول الإندوميثاسين لفترة قصيرة قبل أو بعد سحب السائل الأمنيوسي مناسبًا أيضًا للمريضات اللاتي تقل أعمارهن عن 32 أسبوعًا، وذلك لتأثيراته المُثبّطة للتقلصات الرحمية والعلاجية. يُمنع استخدام الإندوميثاسين للمريضات اللاتي تبلغ أعمارهن 32 أسبوعًا أو أكثر؛ ويُفضّل استخدام النيفيديبين أو التيربوتالين إذا لزم الأمر استخدام مُثبّط للتقلصات الرحمية في هذه الفئة من النساء.
الولادة في حالة زيادة ماء الجنين:
يعتمد توقيت الولادة على شدة كثرة السائل الأمنيوسي ووجود أي حالات مرضية أو مضاعفات كامنة وشدتها، مثل التشوهات الخلقية، والتمزق المبكر للأغشية قبل بدء المخاض، وانفصال المشيمة. يجب علاج المرضى الذين يعانون من أمراض كامنة وفقًا للتوصيات الخاصة بتلك الأمراض، ويجب ولادة المرضى الذين يعانون من كثرة السائل الأمنيوسي الشديدة في مركز متخصص نظرًا لاحتمالية زيادة معدلات اعتلال ووفيات الأمهات والمواليد بشكل كبير. [1] [2] في حالة المرضى الذين يعانون من كثرة السائل الأمنيوسي مجهولة السبب الخفيفة، يجب السماح للمخاض بالحدوث تلقائيًا عند اكتمال الحمل. عند التخطيط لتحريض المخاض، يجب ألا يتم ذلك قبل الأسبوع التاسع والثلاثين من الحمل في حال عدم وجود مؤشرات أخرى. [2] [51]
تعتمد طريقة الولادة على المؤشرات التوليدية المعتادة. حتى في غياب مرض السكري، يُلاحظ كبر حجم الجنين لدى 15% إلى 30% من المرضى المصابين بكثرة السائل الأمنيوسي مجهولة السبب، وهؤلاء المرضى أكثر عرضةً بشكل ملحوظ للخضوع لعملية قيصرية.
عند دخول المستشفى للولادة، يجب تأكيد وضعية الجنين بالموجات فوق الصوتية نظرًا لزيادة خطر سوء الوضعية، ويمكن إجراء قلب الجنين الخارجي في حالة الوضعيات غير الرأسية إذا لم تكن هناك موانع. [2] يُوصى بالمراقبة الإلكترونية المستمرة للجنين أثناء المخاض نظرًا للدراسات التي تُظهر ارتفاع معدلات عدم اطمئنان تخطيط نبضات قلب الجنين، وعسر الولادة، والمضاعفات بعد تمزق الأغشية، بما في ذلك تدلي الحبل السري وانفصال المشيمة، في حالة كثرة السائل الأمنيوسي. [2]
عند الولادة، ينبغي أن يكون فريق الرعاية الصحية على أهبة الاستعداد لأي مضاعفات محتملة. يُعدّ عسر ولادة الكتف أكثر شيوعًا في حالات ضخامة الجنين وسكري الحمل. كما يُعدّ نزيف ما بعد الولادة الناتج عن ارتخاء الرحم أكثر شيوعًا بعد حالات الحمل المصحوبة بتمدد الرحم المزمن، ويُلاحظ تسرع التنفس العابر لدى حديثي الولادة نتيجةً لبقاء السوائل في رئتي الجنين. ونظرًا لزيادة خطر تسرع التنفس العابر لدى حديثي الولادة، ينبغي توفير الدعم اللازم لجميع المرضى الذين يعانون من كثرة السائل الأمنيوسي. [1] [2]
التشخيص التفريقي وحالات تشبه زيادة ماء الجنين:
في المرضى الذين يعانون من تضخم في البطن يتجاوز ما هو متوقع بالنسبة لعمر الحمل، يشمل التشخيص التفريقي ما يلي:
- ضخامة الجنين
- حالات حمل متعددة
- زيادة حجم السوائل لدى الأم بسبب تليف الكبد، أو الاستسقاء، أو قصور القلب، أو مرض الكلى في المرحلة النهائية، أو تسمم الحمل
- الأورام، بما في ذلك الورم المشيمي الوعائي
- ورم دموي في انفصال المشيمة
قد يُعاني المرضى المصابون بكثرة السائل الأمنيوسي من ضيق التنفس أو صعوبات تنفسية أخرى ناتجة عن ضغط الرحم المتمدد على التجويف الصدري. في هذه الحالات، يشمل التشخيص التفريقي ما يلي:
- اضطرابات طيف ما قبل تسمم الحمل
- أحداث الانسداد التجلطي الوريدي
- مرض مجرى الهواء التفاعلي أو تفاقم حالة رئوية مزمنة
- عدم انتظام ضربات القلب أو اعتلال عضلة القلب الناجم عن الحمل
- عدوى
- متاعب الحمل الطبيعية
مستقبل حالة زيادة ماء الجنين:
يُعدّ مآل حالات الاستسقاء السلوي مجهول السبب الخفيف ممتازًا، إلا أن مآل الأم والجنين يتدهور مع ازدياد شدة الاستسقاء السلوي. غالبًا ما يكون لدى المرضى المصابين بالاستسقاء السلوي مجهول السبب الخفيف مرضٌ محدود ذاتيًا يزول دون أي تدخل. [52] وجدت دراسة أجريت عام 2016 أن الاستسقاء السلوي قد زال لدى 37% من المرضى، وجميعهم كانوا يعانون من حالات خفيفة. [53]
في المرضى الذين لديهم نتائج طبيعية في فحص الموجات فوق الصوتية قبل الولادة، ويعانون من استسقاء السلى الخفيف إلى المتوسط، تتراوح احتمالية اكتشاف تشوه خلقي هام لأول مرة بعد الولادة بين 1% و2%؛ ويرتفع هذا الخطر إلى 11% في المرضى الذين يعانون من استسقاء السلى الشديد. [11] كما يرتبط استسقاء السلى مجهول السبب بزيادة قدرها ثلاثة أضعاف في درجات أبغار بعد خمس دقائق، والتي تقل عن 7.
بالنسبة للجنين، يرتبط مآل الحالة ارتباطًا مباشرًا بالسبب الكامن وراء كثرة السائل الأمنيوسي. [1] [2] غالبًا ما يعاني الأجنة المقيدة النمو المصابة بكثرة السائل الأمنيوسي من أمراض كامنة خطيرة، وبالتالي، يكون مآل حالتهم هو الأسوأ. بالإضافة إلى ذلك، تشير دراسات متعددة إلى أن كثرة السائل الأمنيوسي، حتى وإن كانت معزولة، ترتبط بزيادة معدلات وفاة الجنين داخل الرحم أو وفيات الأجنة في الفترة المحيطة بالولادة. [54] [55] تُعد كثرة السائل الأمنيوسي الشديدة والمتفاقمة بسرعة عامل خطر مستقل لوفيات الفترة المحيطة بالولادة.
مضاعفات زيادة ماء الجنين:
تزداد معدلات اعتلال ووفيات الأمهات والأطفال حديثي الولادة مع ازدياد شدة استسقاء السلى. يرتبط استسقاء السلى بارتفاع معدل حدوث ضخامة الجنين، وسوء وضعية الجنين، وانفصال المشيمة، وتدلي الحبل السري، والولادة القيصرية، وضيق التنفس عند حديثي الولادة، وانخفاض درجات أبغار بعد خمس دقائق من الولادة، ونزيف ما بعد الولادة، ووفيات الأطفال حديثي الولادة. [6] [7] [27] [56] [57] [58] كما ترتفع معدلات الولادة المبكرة وتمزق الأغشية الباكر قبل الولادة لدى المرضى الذين يعانون من استسقاء السلى الشديد مقارنةً بعموم النساء الحوامل. [54]
تزيد زيادة السائل الأمنيوسي من خطر عدم استقرار رأس الجنين في الحوض. لذا، يُعدّ استسقاء السلى عامل خطر لسوء وضعية الجنين، وتدلي الحبل السري بعد تمزق الأغشية، وعسر الولادة، ونتيجةً لهذه المضاعفات، الولادة القيصرية. [54] [57] إضافةً إلى ذلك، يزيد تمدد الرحم المفرط والانبساط الرحمي السريع الذي يحدث بعد تمزق الأغشية لدى النساء المصابات باستسقاء السلى من خطر انفصال المشيمة. وبالمثل، يزيد تمدد الرحم المزمن من خطر نزيف ما بعد الولادة بسبب ارتخاء الرحم. [54] [57] [59] [60]
كما ذُكر سابقاً، ينتج الجنين الأكبر حجماً كميات أكبر من البول، وبالتالي، ترتفع معدلات ضخامة الجنين لدى المرضى المصابات بكثرة السائل الأمنيوسي، حتى في غياب سكري الحمل. والجدير بالذكر أن كلاً من كثرة السائل الأمنيوسي المعزولة وضخامة الجنين تزيد من معدلات عسر ولادة الكتف. [57]
يُعدّ المولود الجديد أيضًا عرضةً للعديد من المضاعفات المحتملة في حال وجود أمراض كامنة. وقد وجدت دراسة جماعية واسعة النطاق أن معدلات التشوهات الخلقية الكبرى تبلغ 8% و12% و31% لدى المرضى الذين يعانون من استسقاء السلى الخفيف والمتوسط والشديد على التوالي. [11] كما أن احتمالية الإصابة بأمراض الجهاز التنفسي لدى المواليد مكتملي النمو تزيد بمقدار 4.8 أضعاف عندما تتعقد فترة الحمل باستسقاء السلى مجهول السبب. [56]
الاستشارات:
غالبًا ما يتم تشخيص كثرة السائل الأمنيوسي لأول مرة من قبل طبيب التوليد أو طبيب الأسرة أو القابلة. يُنصح باستشارة أخصائي طب الأم والجنين في حالات كثرة السائل الأمنيوسي المتوسطة إلى الشديدة. يمكن لأخصائي طب الأم والجنين المساعدة في تفسير نتائج فحص الموجات فوق الصوتية وتقديم توصيات بشأن الحاجة إلى مراقبة الجنين قبل الولادة، وإعادة إجراء فحوصات الموجات فوق الصوتية التوليدية، ومراقبة سرعة تدفق الدم في الشريان الدماغي الأوسط، وإجراء الفحوصات الجينية. كما يتولى أخصائي طب الأم والجنين إدارة متلازمة نقل الدم بين التوائم؛ وقد تتطلب الحالات المعقدة استشارة جراحي الأجنة لمناقشة الحاجة إلى جراحة الليزر.
يُنصح باستشارة أخصائي علم الوراثة للمرضى الذين لديهم تاريخ مرضي أو نتائج تصوير بالموجات فوق الصوتية تشير إلى سبب وراثي محتمل لكثرة السائل الأمنيوسي. كما يُنصح باستشارة طبيب حديثي الولادة عند اكتشاف أي تشوهات كبيرة خلال التقييم قبل الولادة، وذلك لتزويد المريضة بالإرشادات المناسبة قبل الولادة، ولتمكين الفريق الطبي من الاستعداد لاستقبال المولود الجديد.
الوقاية من زيادة ماء الجنين وتثقيف المرضى:
يُمكّن التوجيه والتثقيف الفعالان الحوامل وعائلاتهن من فهم حالتهن واتخاذ قرارات مستنيرة بشأن رعايتهن. ينبغي إبلاغ الحوامل المصابات بكثرة السائل الأمنيوسي بما يلي:
- يُعرَّف استسقاء السلى بأنه زيادة غير طبيعية في السائل الأمنيوسي.
- ترتبط هذه الحالة بزيادة خطر حدوث مضاعفات معينة للأم والجنين.
- يُعد التصوير بالموجات فوق الصوتية ضرورياً لتحديد التشوهات المحتملة التي تساهم في زيادة السوائل.
- يُعدّ سكري الحمل سببًا شائعًا لزيادة السائل الأمنيوسي، ومن المهم استبعاد هذه الحالة. إذا تم تشخيص سكري الحمل مسبقًا، فيجب على المريضات معرفة أن الحفاظ على مستوى سكر الدم ضمن المعدل الطبيعي يُساعد في الوقاية من المضاعفات.
نصائح أخرى:
تُساهم أهم النصائح السريرية في تحسين تشخيص وعلاج كثرة السائل الأمنيوسي. وتساعد هذه المعلومات في تحديد الأسباب الكامنة، وتطبيق المراقبة الفعّالة، وتحسين النتائج لكل من الأم والجنين. وتشمل هذه النصائح ما يلي:
- ينبغي فحص الحوامل المصابات بكثرة السائل الأمنيوسي للكشف عن سكري الحمل. وقد يكون من المناسب إعادة الفحص إذا مرّ أكثر من شهر على آخر فحص لهن.
- ينبغي حصر عملية تقليل السائل الأمنيوسي للمرضى الذين يعانون من أعراض حادة لكثرة السائل الأمنيوسي، مثل ضيق التنفس لدى الأم أو الشعور بعدم الراحة الشديدة.
- لا ينبغي استخدام الإندوميثاسين فقط لعلاج كثرة السائل الأمنيوسي.
- ينبغي أن تتم ولادة الحوامل المصابات بكثرة السائل الأمنيوسي الشديدة في مركز رعاية صحية متخصص، مع توفير الدعم الفوري لحديثي الولادة.
- يزيد استسقاء السائل الأمنيوسي من خطر الإصابة بتسرع التنفس العابر لدى حديثي الولادة؛ وينبغي أن يكون الفريق متعدد التخصصات مستعدًا لإدارة هذه المضاعفات المحتملة.
- يزيد استسقاء السلى من خطر حدوث نزيف ما بعد الولادة نتيجة لارتخاء الرحم المرتبط بتمدد الرحم المزمن؛ ومن الحكمة توفير موارد لعلاج نزيف ما بعد الولادة في غرفة الولادة.
تحسين نتائج فرق الرعاية الصحية:
كثرة السائل الأمنيوسي حالةٌ تزيد من خطر حدوث مضاعفات الحمل، وتتطلب رعايةً مكثفةً قبل الولادة وأثناءها وبعدها. يمكن تشخيص كثرة السائل الأمنيوسي مبدئيًا في أماكن مختلفة، كعيادات التوليد أو طب الأسرة، أو قسم فرز حالات التوليد، أو قسم الأشعة. غالبًا ما تكون حالات كثرة السائل الأمنيوسي خفيفةً وغير معروفة السبب، ويمكن إدارتها بشكل أساسي من قِبل طبيب التوليد أو القابلة أو طبيب الأسرة. أما في الحالات الشديدة، فمن الضروري استشارة فريق متعدد التخصصات، قد يضم أخصائيين في طب الأم والجنين، وطب حديثي الولادة، وعلم الوراثة، وجراحة الجنين.
يُعدّ طاقم التمريض أعضاءً أساسيين في الفريق متعدد التخصصات، إذ غالبًا ما يكونون مسؤولين عن مراقبة المرضى أثناء خضوعهم لفحوصات مراقبة الجنين قبل الولادة باستخدام اختبارات عدم الإجهاد. إضافةً إلى ذلك، فهم مُثقّفون أساسيون يُمكنهم تثقيف المريضة وأسرتها حول الحالة والإجابة على أي أسئلة قد تكون لدى المريضة بشأن خطة رعايتها.
يُضيف أخصائيو التصوير بالموجات فوق الصوتية المتخصصون في طب التوليد خبرة قيّمة للفريق، إذ غالبًا ما يكونون هم الأطباء الذين يُجرون الفحص. ولأنّ كثرة السائل الأمنيوسي تُكتشف غالبًا بالصدفة، فمن الضروري أن يُحدد أخصائي التصوير بالموجات فوق الصوتية في طب التوليد على الفور الصور الإضافية المطلوبة كجزء من تقييم هذه الحالة. ويُجري طاقم المختبر الفحوصات الأساسية لتقييم كثرة السائل الأمنيوسي، بما في ذلك فحص سكري الحمل، والتشوهات الخلقية، ومتلازمة داون.
يُعدّ التنسيق في الرعاية والتواصل الفعّال بين أعضاء الفريق متعدد التخصصات أمراً بالغ الأهمية لتشخيص وعلاج كثرة السائل الأمنيوسي بنجاح. وينبغي إبلاغ أعضاء الفريق المعنيين فوراً بأي نتائج مثيرة للقلق أو تغييرات في حالة المريض.
ينبغي تشجيع النساء الحوامل على مناقشة مخاوفهن وتفضيلاتهن فيما يتعلق برعايتهن. ويتعين على أعضاء الفريق الطبي احترام هذه التفضيلات. ومن خلال تعزيز التعاون، واحترام خبرات بعضهم البعض، والتوافق على الأهداف المشتركة، يستطيع فريق الرعاية الصحية تحسين أداء الفريق، وسلامة المريضات، وجودة الرعاية الشاملة المقدمة للأفراد المصابين بكثرة السائل الأمنيوسي.
آخر تحديث: 29/03/2026
المصادر:
- 1.
- Hamza A, Herr D, Solomayer EF, Meyberg-Solomayer G. Polyhydramnios: Causes, Diagnosis and Therapy. Geburtshilfe Frauenheilkd. 2013 Dec;73(12):1241-1246. [PMC free article] [PubMed]
- 2.
- Society for Maternal-Fetal Medicine (SMFM). Electronic address: pubs@smfm.org. Dashe JS, Pressman EK, Hibbard JU. SMFM Consult Series #46: Evaluation and management of polyhydramnios. Am J Obstet Gynecol. 2018 Oct;219(4):B2-B8. [PubMed]
- 3.
- Underwood MA, Gilbert WM, Sherman MP. Amniotic fluid: not just fetal urine anymore. J Perinatol. 2005 May;25(5):341-8. [PubMed]
- 4.
- 5.
- Committee on Practice Bulletins—Obstetrics and the American Institute of Ultrasound in Medicine. Practice Bulletin No. 175: Ultrasound in Pregnancy. Obstet Gynecol. 2016 Dec;128(6):e241-e256. [PubMed]
- 6.
- Luo QQ, Zou L, Gao H, Zheng YF, Zhao Y, Zhang WY. Idiopathic polyhydramnios at term and pregnancy outcomes: a multicenter observational study. J Matern Fetal Neonatal Med. 2017 Jul;30(14):1755-1759. [PubMed]
- 7.
- 8.
- Society for Maternal-Fetal Medicine. Simpson LL. Twin-twin transfusion syndrome. Am J Obstet Gynecol. 2013 Jan;208(1):3-18. [PubMed]
- 9.
- Wieacker P, Wilhelm C, Prömpeler H, Petersen KG, Schillinger H, Breckwoldt M. Pathophysiology of polyhydramnios in twin transfusion syndrome. Fetal Diagn Ther. 1992;7(2):87-92. [PubMed]
- 10.
- Kontopoulos E, Chmait RH, Quintero RA. Twin-to-Twin Transfusion Syndrome: Definition, Staging, and Ultrasound Assessment. Twin Res Hum Genet. 2016 Jun;19(3):175-83. [PubMed]
- 11.
- Dashe JS, McIntire DD, Ramus RM, Santos-Ramos R, Twickler DM. Hydramnios: anomaly prevalence and sonographic detection. Obstet Gynecol. 2002 Jul;100(1):134-9. [PubMed]
- 12.
- Biggio JR, Wenstrom KD, Dubard MB, Cliver SP. Hydramnios prediction of adverse perinatal outcome. Obstet Gynecol. 1999 Nov;94(5 Pt 1):773-7. [PubMed]
- 13.
- Khan S, Donnelly J. Outcome of pregnancy in women diagnosed with idiopathic polyhydramnios. Aust N Z J Obstet Gynaecol. 2017 Feb;57(1):57-62. [PubMed]
- 14.
- Pri-Paz S, Khalek N, Fuchs KM, Simpson LL. Maximal amniotic fluid index as a prognostic factor in pregnancies complicated by polyhydramnios. Ultrasound Obstet Gynecol. 2012 Jun;39(6):648-53. [PubMed]
- 15.
- Chamberlain PF, Manning FA, Morrison I, Harman CR, Lange IR. Ultrasound evaluation of amniotic fluid volume. II. The relationship of increased amniotic fluid volume to perinatal outcome. Am J Obstet Gynecol. 1984 Oct 01;150(3):250-4. [PubMed]
- 16.
- Fägerquist M, Fägerquist U, Odén A, Blomberg SG. Fetal urine production and accuracy when estimating fetal urinary bladder volume. Ultrasound Obstet Gynecol. 2001 Feb;17(2):132-9. [PubMed]
- 17.
- Seol HJ, Kim HY, Cho GJ, Oh MJ. Hourly fetal urine production rate in isolated oligohydramnios at term. PLoS One. 2021;16(5):e0250659. [PMC free article] [PubMed]
- 18.
- Gilbert WM, Brace RA. The missing link in amniotic fluid volume regulation: intramembranous absorption. Obstet Gynecol. 1989 Nov;74(5):748-54. [PubMed]
- 19.
- Brace RA. Physiology of amniotic fluid volume regulation. Clin Obstet Gynecol. 1997 Jun;40(2):280-9. [PubMed]
- 20.
- Grassi R, Farina R, Floriani I, Amodio F, Romano S. Assessment of fetal swallowing with gray-scale and color Doppler sonography. AJR Am J Roentgenol. 2005 Nov;185(5):1322-7. [PubMed]
- 21.
- Ross MG, Nijland MJ. Fetal swallowing: relation to amniotic fluid regulation. Clin Obstet Gynecol. 1997 Jun;40(2):352-65. [PubMed]
- 22.
- Brace RA, Anderson DF, Cheung CY. Ovine fetal swallowing responses to polyhydramnios. Physiol Rep. 2014;2(3):e00279. [PMC free article] [PubMed]
- 23.
- Wang S, Chen J, Beall M, Zhou W, Ross MG. Expression of aquaporin 9 in human chorioamniotic membranes and placenta. Am J Obstet Gynecol. 2004 Dec;191(6):2160-7. [PubMed]
- 24.
- Martínez-Frías ML, Bermejo E, Rodríguez-Pinilla E, Frías JL. Maternal and fetal factors related to abnormal amniotic fluid. J Perinatol. 1999 Oct-Nov;19(7):514-20. [PubMed]
- 25.
- Seyberth HW, Weber S, Kömhoff M. Bartter’s and Gitelman’s syndrome. Curr Opin Pediatr. 2017 Apr;29(2):179-186. [PubMed]
- 26.
- Delaney AL, Arvedson JC. Development of swallowing and feeding: prenatal through first year of life. Dev Disabil Res Rev. 2008;14(2):105-17. [PubMed]
- 27.
- Kollmann M, Voetsch J, Koidl C, Schest E, Haeusler M, Lang U, Klaritsch P. Etiology and perinatal outcome of polyhydramnios. Ultraschall Med. 2014 Aug;35(4):350-6. [PubMed]
- 28.
- Moore TR. Clinical assessment of amniotic fluid. Clin Obstet Gynecol. 1997 Jun;40(2):303-13. [PubMed]
- 29.
- Hughes DS, Magann EF. Antenatal fetal surveillance “Assessment of the AFV”. Best Pract Res Clin Obstet Gynaecol. 2017 Jan;38:12-23. [PubMed]
- 30.
- Dildy GA, Lira N, Moise KJ, Riddle GD, Deter RL. Amniotic fluid volume assessment: comparison of ultrasonographic estimates versus direct measurements with a dye-dilution technique in human pregnancy. Am J Obstet Gynecol. 1992 Oct;167(4 Pt 1):986-94. [PubMed]
- 31.
- Reddy UM, Abuhamad AZ, Levine D, Saade GR., Fetal Imaging Workshop Invited Participants. Fetal imaging: executive summary of a joint Eunice Kennedy Shriver National Institute of Child Health and Human Development, Society for Maternal-Fetal Medicine, American Institute of Ultrasound in Medicine, American College of Obstetricians and Gynecologists, American College of Radiology, Society for Pediatric Radiology, and Society of Radiologists in Ultrasound Fetal Imaging Workshop. J Ultrasound Med. 2014 May;33(5):745-57. [PubMed]
- 32.
- Goldkrand JW, Hough TM, Lentz SU, Clements SP, Bryant JL, Hodges JA. Comparison of the amniotic fluid index with gray-scale and color Doppler ultrasound. J Matern Fetal Neonatal Med. 2003 May;13(5):318-22. [PubMed]
- 33.
- Zlatnik MG, Olson G, Bukowski R, Saade GR. Amniotic fluid index measured with the aid of color flow Doppler. J Matern Fetal Neonatal Med. 2003 Apr;13(4):242-5. [PubMed]
- 34.
- Odibo IN, Whittemore BS, Hughes DS, Simmons PM, Ounpraseuth ST, Magann EF. Addition of Color Doppler Sonography for Detection of Amniotic Fluid Disturbances and Its Implications on Perinatal Outcomes. J Ultrasound Med. 2017 Sep;36(9):1875-1881. [PubMed]
- 35.
- Sekhon S, Rosenbloom JI, Doering M, Conner SN, Macones GA, Colditz GA, Tuuli MG, Carter EB. Diagnostic utility of maximum vertical pocket versus amniotic fluid index in assessing amniotic fluid volume for the prediction of adverse maternal and fetal outcomes: a systematic review and meta-analysis. J Matern Fetal Neonatal Med. 2021 Nov;34(22):3730-3739. [PubMed]
- 36.
- Nabhan AF, Abdelmoula YA. Amniotic fluid index versus single deepest vertical pocket as a screening test for preventing adverse pregnancy outcome. Cochrane Database Syst Rev. 2008 Jul 16;2008(3):CD006593. [PMC free article] [PubMed]
- 37.
- Bicocca MJ, Qureshey EJ, Chauhan SP, Hernandez-Andrade E, Sibai BM, Nowlen C, Stafford I. Semiquantitative Assessment of Amniotic Fluid Among Individuals With and Without Diabetes Mellitus. J Ultrasound Med. 2022 Feb;41(2):447-455. [PubMed]
- 38.
- Society for Maternal-Fetal Medicine (SMFM). Miller RS, Miller JL, Monson MA, Porter TF, Običan SG, Simpson LL., SMFM Publications Committee. Electronic address: pubs@smfm.org. Society for Maternal-Fetal Medicine Consult Series #72: Twin-twin transfusion syndrome and twin anemia-polycythemia sequence. Am J Obstet Gynecol. 2024 Oct;231(4):B16-B37. [PubMed]
- 39.
- Barkin SZ, Pretorius DH, Beckett MK, Manchester DK, Nelson TR, Manco-Johnson ML. Severe polyhydramnios: incidence of anomalies. AJR Am J Roentgenol. 1987 Jan;148(1):155-9. [PubMed]
- 40.
- Damato N, Filly RA, Goldstein RB, Callen PW, Goldberg J, Golbus M. Frequency of fetal anomalies in sonographically detected polyhydramnios. J Ultrasound Med. 1993 Jan;12(1):11-5. [PubMed]
- 41.
- Adam MJ, Enderle I, Le Bouar G, Cabaret-Dufour AS, Tardif C, Contin L, Arnaud A, Proisy M, Jaillard S, Pasquier L, Le Lous M. Performance of diagnostic ultrasound to identify causes of hydramnios. Prenat Diagn. 2021 Jan;41(1):111-122. [PubMed]
- 42.
- Sagi-Dain L, Singer A, Falik-Zaccai T, Peleg A, Bar-Shira A, Feingold-Zadok M, Ben Shachar S, Maya I. The effect of polyhydramnios degree on chromosomal microarray results: a retrospective cohort analysis of 742 singleton pregnancies. Arch Gynecol Obstet. 2021 Sep;304(3):649-656. [PubMed]
- 43.
- Erfani H, Diaz-Rodriguez GE, Aalipour S, Nassr A, Rezaei A, Gandhi M, Mendez-Figueroa H, Aagaard KM, Shamshirsaz AA. Amnioreduction in cases of polyhydramnios: Indications and outcomes in singleton pregnancies without fetal interventions. Eur J Obstet Gynecol Reprod Biol. 2019 Oct;241:126-128. [PubMed]
- 44.
- Dickinson JE, Tjioe YY, Jude E, Kirk D, Franke M, Nathan E. Amnioreduction in the management of polyhydramnios complicating singleton pregnancies. Am J Obstet Gynecol. 2014 Oct;211(4):434.e1-7. [PubMed]
- 45.
- Rossi AC, D’Addario V. Laser therapy and serial amnioreduction as treatment for twin-twin transfusion syndrome: a metaanalysis and review of literature. Am J Obstet Gynecol. 2008 Feb;198(2):147-52. [PubMed]
- 46.
- Kleine RT, Bernardes LS, Carvalho MA, de Carvalho MH, Krebs VL, Francisco RP. Pregnancy outcomes in severe polyhydramnios: no increase in risk in patients needing amnioreduction for maternal pain or respiratory distress. J Matern Fetal Neonatal Med. 2016 Dec;29(24):4031-4. [PubMed]
- 47.
- Kirshon B, Mari G, Moise KJ. Indomethacin therapy in the treatment of symptomatic polyhydramnios. Obstet Gynecol. 1990 Feb;75(2):202-5. [PubMed]
- 48.
- Cabrol D, Landesman R, Muller J, Uzan M, Sureau C, Saxena BB. Treatment of polyhydramnios with prostaglandin synthetase inhibitor (indomethacin). Am J Obstet Gynecol. 1987 Aug;157(2):422-6. [PubMed]
- 49.
- Moise KJ. Indomethacin therapy in the treatment of symptomatic polyhydramnios. Clin Obstet Gynecol. 1991 Jun;34(2):310-8. [PubMed]
- 50.
- Hammers AL, Sanchez-Ramos L, Kaunitz AM. Antenatal exposure to indomethacin increases the risk of severe intraventricular hemorrhage, necrotizing enterocolitis, and periventricular leukomalacia: a systematic review with metaanalysis. Am J Obstet Gynecol. 2015 Apr;212(4):505.e1-13. [PubMed]
- 51.
- Lerner Y, Peled T, Priner Adler S, Rotem R, Sela HY, Grisaru-Granovsky S, Rottenstreich M. Induction of labor in term pregnancies with isolated polyhydramnios: Is it beneficial or harmful? Int J Gynaecol Obstet. 2024 Sep;166(3):1203-1211. [PubMed]
- 52.
- Wax JR, Cartin A, Craig WY, Pinette MG. Transient Idiopathic Polyhydramnios: Maternal and Perinatal Outcomes: Maternal and Perinatal Outcomes. J Ultrasound Med. 2022 Nov;41(11):2859-2866. [PubMed]
- 53.
- Odibo IN, Newville TM, Ounpraseuth ST, Dixon M, Lutgendorf MA, Foglia LM, Magann EF. Idiopathic polyhydramnios: persistence across gestation and impact on pregnancy outcomes. Eur J Obstet Gynecol Reprod Biol. 2016 Apr;199:175-8. [PubMed]
- 54.
- Kechagias KS, Triantafyllidis KK, Zouridaki G, Savvidou M. Obstetric and neonatal outcomes in pregnant women with idiopathic polyhydramnios: a systematic review and meta-analysis. Sci Rep. 2024 Mar 04;14(1):5296. [PMC free article] [PubMed]
- 55.
- Pilliod RA, Page JM, Burwick RM, Kaimal AJ, Cheng YW, Caughey AB. The risk of fetal death in nonanomalous pregnancies affected by polyhydramnios. Am J Obstet Gynecol. 2015 Sep;213(3):410.e1-6. [PubMed]
- 56.
- Polnaszek B, Liang B, Zhang F, Cahill AG, Raghuraman N, Young OM. Idiopathic Polyhydramnios and Neonatal Morbidity at Term. Am J Perinatol. 2023 Dec;40(16):1827-1833. [PubMed]
- 57.
- Aviram A, Salzer L, Hiersch L, Ashwal E, Golan G, Pardo J, Wiznitzer A, Yogev Y. Association of isolated polyhydramnios at or beyond 34 weeks of gestation and pregnancy outcome. Obstet Gynecol. 2015 Apr;125(4):825-832. [PubMed]
- 58.
- Wiegand SL, Beamon CJ, Chescheir NC, Stamilio D. Idiopathic Polyhydramnios: Severity and Perinatal Morbidity. Am J Perinatol. 2016 Jun;33(7):658-64. [PubMed]
- 59.
- Matěcha J, Nováčková M. Idiopathic polyhydramnios. Ceska Gynekol. 2020 Winter;85(6):417-421. [PubMed]
- 60.
- Varma TR, Bateman S, Patel RH, Chamberlain GV, Pillai U. The relationship of increased amniotic fluid volume to perinatal outcome. Int J Gynaecol Obstet. 1988 Dec;27(3):327-33. [PubMed]