قلة ماء الجنين
نقص السائل الأمنيوسي, ماذا يحدث إذا كان ماء الجنين قليلًا؟ ماذا تفعل عند نقص ماء الجنين؟ هل يمكن أن يكون الطفل بخير بدون السائل الأمنيوسي؟ هل نقص ماء الجنين يسبب تشوه؟ كيف أزيد نسبة الماء حول الجنين؟ تجارب الحوامل مع نقص ماء الجنين؟
قلة السائل الأمنيوسي او ماء الجنين القليل :
هي حالة انخفاض مستوى السائل الأمنيوسي أثناء الحمل. يقوم الطبيب بتشخيصها باستخدام الموجات فوق الصوتية. قد تُسبب قلة السائل الأمنيوسي مضاعفات أثناء الحمل أو تكون علامة على وجود مشكلة صحية كامنة. يعتمد العلاج على مرحلة الحمل ومستوى السائل الأمنيوسي.
ما هو نقص السائل الأمنيوسي أو قلة ماء الجنين؟
قلة السائل الأمنيوسي هي حالة تحدث أثناء الحمل عندما يكون مستوى السائل الأمنيوسي أقل من المستوى الطبيعي. السائل الأمنيوسي هو سائل يشبه الماء يحيط بالجنين أثناء الحمل، ويحميه من العدوى وانضغاط الحبل السري، كما يخفف من حركاته. يساعد السائل الأمنيوسي أيضًا في نمو الجهاز الهضمي والتنفسي للجنين ، بالإضافة إلى تنظيم درجة حرارته.
قد يؤدي نقص السائل الأمنيوسي إلى مشاكل صحية لدى الجنين أو يكون علامة على وجود مشكلة كامنة في الحمل. وقد تؤثر هذه الحالات على نمو الجنين أو تسبب مضاعفات أثناء المخاض والولادة .
في كثير من الأحيان، لا تعلمين بانخفاض مستوى السائل الأمنيوسي لديكِ. يُكتشف هذا عادةً أثناء إجراء فحوصات الموجات فوق الصوتية لأسباب أخرى، مثل قياس نمو الجنين. قد يكون الأمر مفاجئًا، وقد تشعرين بالقلق حيال تأثيره على حملك. حاولي ألا تفزعي. معظم النساء اللواتي يعانين من انخفاض مستوى السائل الأمنيوسي يلدن أطفالًا أصحاء. يعتمد العلاج على مرحلة الحمل وما إذا كنتِ تعانين من مضاعفات أخرى .
ما مدى شيوع حدوث قلة ماء الجنين؟
يؤثر انخفاض مستوى السائل الأمنيوسي على حوالي 4% من النساء أثناء الحمل، وهو أكثر شيوعًا في الأشهر الثلاثة الأخيرة من الحمل ( الثلث الأخير ). ترتفع هذه النسبة إلى حوالي 12% إذا تجاوزت المرأة موعد ولادتها المتوقع، لأن مستويات السائل الأمنيوسي تميل إلى الانخفاض بعد ذلك.
ما هي كمية السائل الأمنيوسي التي يجب أن تكون لدي أثناء الحمل؟
يعتمد ذلك على عدد أسابيع الحمل. يبدأ إفراز السائل الأمنيوسي بعد حوالي 12 يومًا من الإخصاب . في بداية الحمل، يأتي السائل الأمنيوسي من المشيمة. بدءًا من الأسبوع 15 تقريبًا، يصبح السائل الأمنيوسي بول الجنين. تزداد كمية السائل الأمنيوسي التي تُنتجها حتى تصل إلى ذروتها في الأسبوع 36 من الحمل. بعد ذلك، تبدأ مستويات السائل الأمنيوسي بالتناقص تدريجيًا. تتذبذب كمية السائل في الرحم في أي وقت مع امتصاص الجنين للسائل وإنتاجه المزيد من البول.

الأعراض والأسباب:
ما هي علامات انخفاض السائل الأمنيوسي؟
قد لا تعلمين أن لديكِ نقصًا في السائل الأمنيوسي. ومع ذلك، قد يشتبه طبيبكِ بذلك إذا:
- أنتِ تُفرزين سائلاً من مهبلكِ
- حجم رحمك صغير بالنسبة لمرحلة الحمل التي وصلتِ إليها
- لا تشعرين بحركة الجنين بما فيه الكفاية
ما الذي يسبب قلة السائل الأمنيوسي او قلة ماء الجنين؟
في كثير من الأحيان، يكون سبب انخفاض السائل الأمنيوسي غير معروف. قد يحدث ذلك بشكل عشوائي خلال الحمل السليم. ولكن في أحيان أخرى، يستطيع الطبيب ربط انخفاض السائل الأمنيوسي بسبب محدد.
من الأسباب المحتملة لقلة السائل الأمنيوسي ما يلي:
- التشوهات الخلقية التي تؤثر على كيفية نمو كليتي الجنين أو جهازه البولي
- مشاكل في المشيمة
- تجاوز موعد الولادة بأكثر من أسبوعين
- ارتفاع ضغط الدم أو تسمم الحمل
- جفاف
- تمزق الأغشية الباكر (PROM)
قد يزيد وجود أي من الحالات أو عوامل الخطر المذكورة أعلاه من احتمالية انخفاض مستوى السائل الأمنيوسي. كما يزداد خطر انخفاض مستوى السائل الأمنيوسي إذا سبق أن عانيتِ منه في حالات حمل سابقة.
ما هي مضاعفات قلة السائل الأمنيوسي أ وقلة ماء الجنين؟
انخفاض مستوى السائل الأمنيوسي في الأشهر الستة الأولى من الحمل يُعدّ أكثر خطورة بشكل عام. وقد تشمل هذه المضاعفات ما يلي:
- مشاكل في نمو الأعضاء، مثل عدم اكتمال نمو أنسجة الرئة أو تشوهات في أطراف الجنين نتيجة انضغاطه في الرحم
- الولادة المبكرة
- ولادة جنين ميت
- قد يحدث التهاب إذا انفجر كيس الماء مبكراً
إذا تم تشخيص إصابتك بقلة السائل الأمنيوسي في الثلث الأخير من الحمل (من الأسبوع 28 إلى الأسبوع 40)، فقد تشمل المضاعفات ما يلي:
- انضغاط الحبل السري (عندما يتم الضغط على الحبل السري، مما يمنع وصول التغذية والأكسجين إلى الجنين)
- تقييد نمو الجنين
- زيادة خطر الولادة القيصرية
- الحاجة إلى تسليم مبكر
- يزداد خطر الإصابة بالعدوى إذا انفجر كيس الماء مبكراً جداً
التشخيص والفحوصات:
كيف يتم تشخيص قلة السائل الأمنيوسي؟
يقوم مقدم الرعاية الصحية الخاص بكِ بقياس كمية السائل الأمنيوسي في رحمكِ عدة مرات خلال فترة الحمل باستخدام الموجات فوق الصوتية . إذا كانت كمية السائل أقل من الكمية الموصى بها لعمر الحمل، فقد تكونين مصابة بقلة السائل الأمنيوسي.
هناك طريقتان لقياس السائل الأمنيوسي: مؤشر السائل الأمنيوسي (AFI) والجيب العمودي الأقصى (MVP).
- يتضمن حساب مؤشر السائل الأمنيوسي (AFI) تقسيم الرحم إلى أربعة أقسام وقياس أعمق جيب في كل قسم. تُجمع القياسات الأربعة للحصول على قيمة مؤشر السائل الأمنيوسي. القيمة الطبيعية لمؤشر السائل الأمنيوسي أكبر من 5 سنتيمترات.
- يتضمن قياس أقصى عمق رأسي للسائل الأمنيوسي قياس أعمق جيب منفرد من السائل الأمنيوسي. يجب أن يكون هذا العمق أقل من 2 سم.
الإدارة والعلاج
كيف يتم علاج قلة السائل الأمنيوسي؟
يعتمد الأمر على مرحلة حملكِ وما إذا كنتِ تعانين من مضاعفات أخرى. إذا كنتِ قريبة من موعد الولادة (37 أسبوعًا من الحمل)، فقد يقرر طبيبكِ أن تحفيز المخاض هو الخيار الأكثر أمانًا لطفلكِ.
سيقوم مقدم الرعاية الصحية الخاص بكِ بتحديد مواعيد زيارات إضافية قبل الولادة لمتابعة حالتكِ عن كثب والتأكد من نمو الجنين. قد تشمل هذه الزيارات ما يلي:
- الموجات فوق الصوتية
- اختبارات عدم الإجهاد
تعتمد خيارات العلاج الأخرى على سبب قلة السائل الأمنيوسي. إذا كان هناك شك في تمزق الأغشية أو إذا كان مستوى السائل منخفضًا بشكل مستمر، فقد تحتاجين إلى الذهاب إلى المستشفى للمراقبة الدقيقة.
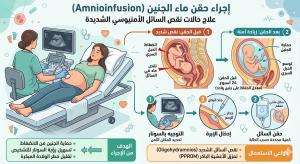
هل يمكن أن يؤدي شرب الماء إلى زيادة السائل الأمنيوسي؟
ربما. تشير بعض الدراسات إلى أن شرب الماء يمكن أن يساعد في زيادة مستويات السائل الأمنيوسي لدى النساء الحوامل.
التوقعات / التشخيص
هل يستطيع الطفل النجاة من قلة السائل الأمنيوسي؟
نعم، من المرجح أن يولد طفلك بصحة جيدة. قد يكون انخفاض مستوى السائل الأمنيوسي خطيرًا، ولكن في معظم الحالات، يكون الأطفال بصحة جيدة بعد الولادة.
الوقاية من قلة ماء الجنين:
كيف يمكنني الوقاية من قلة السائل الأمنيوسي؟
لا يوجد ما يمكنكِ فعله للوقاية من قلة السائل الأمنيوسي. احرصي على حضور جميع مواعيد المتابعة الطبية قبل الولادة، وكوني صريحة مع طبيبكِ بشأن أعراضكِ وتاريخكِ الطبي. إن معرفة ما إذا كنتِ معرضة لخطر انخفاض السائل الأمنيوسي هي أفضل فرصة لتشخيص الحالة وعلاجها.
العيش مع حالة قلة ماء الجنين:
متى يجب عليّ زيارة مقدم الرعاية الصحية الخاص بي؟
اتصل بمقدم الرعاية الصحية الخاص بك إذا واجهت أيًا مما يلي:
- تسرب السائل الأمنيوسي من المهبل (اتصلي بمقدم الرعاية الصحية إذا كنتِ غير متأكدة من نوع السائل الذي يتسرب منكِ).
- نزيف مهبلي
- تقلصات أو ألم في الحوض
- انقباضات
- الشعور بحركة الجنين بشكل أقل
ملاحظة حول قلة ماء الجنين:
قد يكون سماع خبر انخفاض مستوى السائل الأمنيوسي لديكِ صادماً ويترك لديكِ الكثير من التساؤلات. ماذا يعني هذا لطفلي؟ هل يمكن علاجه؟ جميعها تساؤلات مشروعة. لكن حاولي الحفاظ على هدوئكِ، فمعظم النساء اللواتي يعانين من انخفاض مستوى السائل الأمنيوسي ينجبن أطفالاً أصحاء.
سيتابع طبيبكِ حالتكِ عن كثب طوال فترة الحمل المتبقية. وسيعمل معكِ لتحديد خطة العلاج الأنسب والأكثر أمانًا. هدفه هو أن تتمتعي أنتِ وطفلكِ بصحة جيدة. إن حضور جميع مواعيد المتابعة قبل الولادة وإبلاغ طبيبكِ بأعراض الحمل هو أفضل طريقة لاكتشاف أي مشاكل محتملة في حجم السائل الأمنيوسي.
تفاصيل أكثر فيما يلي :
قلة السائل الأمنيوسي هي حالة تتميز بانخفاض حجم السائل الأمنيوسي بالنسبة لعمر الحمل، وغالبًا ما ترتبط بزيادة معدل اعتلال المواليد. يتم تشخيص قلة السائل الأمنيوسي باستخدام الموجات فوق الصوتية، وتُعرَّف عادةً بأنها مؤشر السائل الأمنيوسي ≤ 5 سم أو وجود جيب رأسي واحد أعمق من 2 سم، مما يعكس سببًا كامنًا، بما في ذلك انخفاض إنتاج بول الجنين، أو قصور المشيمة، أو تمزق الأغشية، أو التشوهات الخلقية، أو حالات الأم مثل ارتفاع ضغط الدم أو داء السكري. ومع ذلك، في بعض الحالات، لا يتم تحديد سبب واضح.
تتناول هذه الدورة التدريبية تعقيدات هذه المضاعفات قبل الولادة، وتتعمق في أسبابها المتعددة، مما يُسهم في التشخيص التفريقي الذي ينبغي أخذه في الاعتبار. كما تختلف طرق العلاج تبعًا للسبب الكامن، وعمر الحمل، وشدة نقص السوائل، وقد تشمل ترطيب الأم، وزيادة المتابعة قبل الولادة، أو الولادة المبكرة. صُمم هذا النشاط للعاملين في مجال الرعاية الصحية لتعزيز كفاءة المتعلمين في تشخيص قلة السائل الأمنيوسي، وإجراء التقييم الموصى به، وتطبيق نهج مناسب متعدد التخصصات عند إدارة هذه الحالة لتحسين صحة الأم والجنين.
أهداف:
- تطبيق المعرفة المتعلقة بتنظيم حجم السائل الأمنيوسي على الفيزيولوجيا المرضية لقلة السائل الأمنيوسي.
- تحديد أساليب التقييم الموصى بها لقلة السائل الأمنيوسي.
- قم بتطبيق استراتيجية الإدارة المفضلة لمختلف درجات شدة قلة السائل الأمنيوسي.
- تطبيق استراتيجيات الفريق متعدد التخصصات لتحسين تنسيق الرعاية والنتائج للمرضى الذين يعانون من قلة السائل الأمنيوسي.
مقدمة
يُعرَّف نقص السائل الأمنيوسي بانخفاض حجم السائل الأمنيوسي بالنسبة لعمر الحمل، ويرتبط بزيادة معدلات اعتلال حديثي الولادة. يُقاس حجم السائل الأمنيوسي عادةً باستخدام الموجات فوق الصوتية عبر البطن، إما بمؤشر السائل الأمنيوسي (AFI) أو بتقنية قياس أعمق جيب رأسي منفرد (DVP). يُعرَّف نقص السائل الأمنيوسي بأنه مؤشر سائل أمنيوسي ≤ 5 سم أو عمق جيب رأسي منفرد، يُشار إليه أيضًا باسم أقصى جيب رأسي (MVP) أو أعمق جيب منفرد (SDP)، < 2 سم. [1] [2]
يحدث نقص السائل الأمنيوسي عندما تتعطل الآليات المنظمة لحجم السائل الأمنيوسي. غالبًا ما يكون ذلك بسبب انخفاض تبول الجنين، أو قصور المشيمة، أو فقدان السائل الأمنيوسي مع تمزق الأغشية. مع ذلك، في كثير من الحالات، لا يُمكن تحديد السبب. [3] [4] ولأن نقص السائل الأمنيوسي يُعدّ عرضًا لحالة مرضية كامنة، ينبغي تقييم المرضى لتحديد الحالة المرضية التي تؤدي إلى انخفاض حجم السائل الأمنيوسي.
يشمل تقييم قلة السائل الأمنيوسي فحصًا سريريًا دقيقًا وتاريخًا مرضيًا شاملًا، بالإضافة إلى تصوير مفصل بالموجات فوق الصوتية، وبزل السائل الأمنيوسي لإجراء اختبارات جينية في حال وجود تشوهات جنينية أو عوامل خطر مرتبطة بالتاريخ المرضي. يعتمد علاج قلة السائل الأمنيوسي وتوقعات سير المرض بشكل أساسي على الآلية المرضية الكامنة وعمر الحمل عند التشخيص. يُنصح عادةً بزيادة المتابعة قبل الولادة والولادة المبكرة في حالات المرض مجهول السبب.
أسباب المرض
فسيولوجيا تنظيم حجم السائل الأمنيوسي
بشكل عام، ينتج حجم السائل الدهني عن توازن إنتاج السوائل وإعادة امتصاصها.
إنتاج السائل الأمنيوسي
في الثلث الأول من الحمل، تشكل إفرازات الرئة والنقل الهيدروستاتيكي والتناضحي لبلازما الأم عبر الأغشية الجنينية الجزء الأكبر من إنتاج السائل الأمنيوسي. بين الأسبوعين الرابع عشر والسادس عشر من الحمل، تبدأ كليتا الجنين بإنتاج البول، الذي يصبح المصدر الرئيسي للسائل الأمنيوسي لبقية فترة الحمل. [5]
يُنتج الجنين البول بمعدل ثابت نسبيًا، ويزداد هذا المعدل خلال معظم فترة الحمل مع نمو الجنين. تُقدّر معدلات إنتاج البول الجنيني في الساعة للأجنة في الأسابيع 20 و30 و40 بـ 4.2 و22.7 و52.2 مل/ساعة على التوالي، أي ما يعادل تقريبًا 100 مل/يوم و545 مل/يوم و1250 مل/يوم. [6] [7] غالبًا ما يكون هذا المعدل أعلى من المتوسط في الأجنة الأكبر حجمًا، ويميل إلى أن يكون أقل من المتوسط في الأجنة التي تعاني من تأخر النمو. [8]
إعادة امتصاص السائل الأمنيوسي
تحدث غالبية إعادة امتصاص السائل الأمنيوسي عن طريق بلع الجنين للسائل وامتصاصه عبر الجهاز الهضمي. كما يلعب الامتصاص المباشر في الأوعية الدموية الجنينية التي تغذي سطح المشيمة دورًا في ذلك. [5] [9] ومثل إنتاج البول، يزداد بلع الجنين طوال فترة الحمل مع ازدياد تناسق حركات البلع تدريجيًا. [10] ويُقدّر أن الجنين يبتلع ما بين 500 و1000 مل من السائل الأمنيوسي يوميًا عند اكتمال الحمل. [11] وتشير الأدلة المستقاة من الدراسات على الحيوانات إلى أن البلع يزداد أيضًا مع ازدياد حجم السائل الأمنيوسي، والذي يبدو أنه عامل مهم في تنظيم حجم السائل الأمنيوسي. [12] ويزيل المسار داخل الغشاء ما بين 200 و500 مل إضافية من السائل يوميًا. [7]
يتغير مستوى السائل الأمنيوسي مع تقدم الحمل
مع تغير مستويات الإنتاج والامتصاص، يتغير حجم السائل الأمنيوسي (AFV) أيضًا طوال فترة الحمل. [13] غالبًا ما يستمر حجم السائل الأمنيوسي المنخفض في الارتفاع تدريجيًا لدى الحوامل حتى الأسبوع 41 من الحمل، ليصل إلى ذروته عند أقل من 400 مل قبل أن يبدأ بالانخفاض في أواخر الحمل وبعده. من ناحية أخرى، قد تصل الحوامل ذوات حجم السائل الأمنيوسي المرتفع إلى ذروتها في وقت مبكر من الأسبوع 29 إلى 30، حيث يتراوح حجم السائل بين 1 و5 لترات. في هؤلاء الحوامل، يميل حجم السائل الأمنيوسي بعد ذلك إلى الانخفاض إلى ما يقارب 740 إلى 800 مل بحلول الأسبوع 41. [14] نظرًا لأن حجم السائل الأمنيوسي يبدأ بالانخفاض في أواخر الحمل، فغالبًا ما يُلاحظ انخفاضه في حالات الحمل المتأخرة.
أسباب قلة السائل الأمنيوسي
يُعدّ تمزق الأغشية قبل المخاض (PROM) سببًا شائعًا لقلة السائل الأمنيوسي، لا سيما في الثلث الثاني من الحمل. [15] [16] [3] [4] كما تُلاحظ قلة السائل الأمنيوسي بنسبة أعلى في حالات الحمل المتأخرة نتيجة الانخفاض الطبيعي في إنتاج السائل الأمنيوسي قرب نهاية الحمل، كما ذُكر سابقًا.
تُشخَّص التشوهات الخلقية لدى حوالي 50% من المرضى الذين يُشخَّصون بقلة السائل الأمنيوسي في الثلث الثاني من الحمل. [16] وبالنظر إلى آلية تنظيم حجم السائل الأمنيوسي، فإن التشوهات الجنينية الرئيسية المرتبطة بقلة السائل الأمنيوسي هي تلك التي تُقلل من إنتاج بول الجنين. ويشمل ذلك العديد من التشوهات التناسلية البولية الجنينية، مثل انسداد مخرج المثانة، والكلى المختلة التنسج، وانعدام الكلية. [3] كما أن التشوهات الكروموسومية أكثر شيوعًا. أما العدوى الخلقية، بما في ذلك كائنات TORCH ( داء المقوسات، والحصبة الألمانية، والفيروس المضخم للخلايا، وفيروس الهربس البسيط) وفيروس بارفو B19، فهي أسباب أقل شيوعًا لقلة السائل الأمنيوسي، وعادةً ما ترتبط بتشوهات أخرى.
يرتبط نقص السائل الأمنيوسي أيضاً بأمراض تُسبب (أو تنتج عن) قصور المشيمة، بما في ذلك تقييد نمو الجنين، واضطرابات ارتفاع ضغط الدم، وانفصال المشيمة المزمن، وأمراض الأوعية الدموية الدقيقة لدى الأم (مثل اعتلال الكلى السكري). بالإضافة إلى ذلك، قد يؤدي استخدام الأم للعديد من الأدوية إلى تقليل تدفق الدم الكلوي للجنين، بما في ذلك مثبطات الإنزيم المحول للأنجيوتنسين، وحاصرات مستقبلات الأنجيوتنسين 2، ومضادات الالتهاب غير الستيرويدية. [17]
متلازمة نقل الدم بين التوأمين (TTTS) هي إحدى المضاعفات الخطيرة المحتملة للحمل بتوأم أحادي المشيمة، وتصيب ما بين 8% إلى 10% من هذه الحالات. [18] [19] في هذه الحالة، تؤدي الوصلات الوعائية داخل المشيمة أحادية المشيمة إلى تحويل الدم من أحد التوأمين (المانح) إلى الآخر (المتلقي). قد يؤدي هذا التحويل في تدفق الدم إلى نقص حاد في حجم الدم وقلة السائل الأمنيوسي لدى التوأم المانح، بينما قد يعاني التوأم المتلقي من فرط السوائل، واستسقاء الجنين، وفشل القلب عالي النتاج. [18] [19] [20]
لا يُعدّ ازدياد البلع سببًا رئيسيًا لقلة السائل الأمنيوسي؛ ومع ذلك، يقلّ بلع الجنين عند انخفاض حجم السائل الأمنيوسي، مما قد يساعد في حماية الجنين من الإصابة بقلة السائل الأمنيوسي. [21] [12] [22]
علم الأوبئة
تقل نسبة حدوث قلة السائل الأمنيوسي عن 1% في حالات الحمل المبكر. [23] [24] ومع ذلك، تبدو النسب أعلى قليلاً لدى النساء اللواتي يعانين من مخاض مبكر مع سلامة الأغشية، حيث تبلغ 2.6%. [25] وتبدأ معدلات الانتشار في الارتفاع مع اقتراب الحمل من الأسبوع التاسع والثلاثين.
أظهرت دراسة نرويجية واسعة النطاق، شملت عينة كبيرة من السكان، أن معدل انتشار قلة السائل الأمنيوسي يبلغ حوالي 1.1% بين الأسبوعين 37 و39 من الحمل، ثم يرتفع هذا المعدل تدريجيًا إلى حوالي 1.3% بحلول الأسبوع 39، و1.7% بحلول الأسبوع 40، و2.7% بحلول الأسبوع 41، ثم يقفز إلى 4.4% بحلول الأسبوع 42 من الحمل. [26] وفي دراسة مقطعية أخرى واسعة النطاق شملت 112,424 ولادة من 39 مستشفى في جميع أنحاء الصين، وُجد أن 4.4% من جميع الولادات في موعدها (المُعرّفة بأنها ≥37 أسبوعًا من الحمل) كانت مصحوبة بقلة السائل الأمنيوسي. [23] بالإضافة إلى ذلك، قد يكون انتشار قلة السائل الأمنيوسي أعلى في المناطق ذات الموارد المحدودة، حيث أظهرت دراسة أجريت عام 2022 معدل انتشار بلغ 9.4% لدى المرضى الذين بلغوا 36 أسبوعًا من الحمل على الأقل. [27]
التاريخ والحالة البدنية
العرض السريري
غالباً ما يكون المرضى المصابون بقلة السائل الأمنيوسي بدون أعراض، على الرغم من أن أعراضهم قد تختلف باختلاف السبب الكامن. فيما يلي أمثلة على الأعراض المرتبطة بقلة السائل الأمنيوسي:
- غالباً ما يعاني المرضى المصابون بتمزق الأغشية الباكر قبل المخاض (PPROM) من تسرب السوائل.
- قد يعاني المرضى المصابون بقلة السائل الأمنيوسي بسبب قصور المشيمة الرحمية الناتج عن اضطرابات ارتفاع ضغط الدم المرتبطة بالحمل من ارتفاع ضغط الدم، والصداع، وتغيرات في الرؤية، وضيق التنفس، أو ألم في الربع العلوي الأيمن أو ألم شرسوفي.
- غالباً ما تعاني المريضات المصابات بانفصال المشيمة المزمن من آلام تقلصات في البطن ونزيف مهبلي.
- قد تحمل المريضات جنيناً مصاباً بتشوهات خلقية معروفة أو تشوهات كروموسومية، يتم تشخيصها من خلال فحوصات الفحص الروتينية في الثلثين الأول والثاني من الحمل، مما يزيد من خطر إصابتهن بقلة السائل الأمنيوسي.
- قد تظهر على المرضى المصابين بالعدوى الخلقية أعراض الحمى، أو آفات مميزة، أو تاريخ من التعرض الحديث، أو نتائج غير طبيعية في التصوير بالموجات فوق الصوتية عند الفحص الروتيني.
التاريخ السريري
عند الاشتباه في قلة السائل الأمنيوسي أو تأكيدها، يجب أن يقوم التاريخ المرضي المركز بتقييم المريض بحثًا عن عوامل الخطر والعلامات والأعراض للأسباب الكامنة المحتملة، بما في ذلك السؤال عن تسرب السوائل، والنزيف المهبلي، والتقلصات، وحركة الجنين، وأعراض ارتفاع ضغط الدم المرتبط بالحمل والعدوى الخلقية المحتملة (مثل المخالطة مع المرضى مؤخرًا، أو الطفح الجلدي أو الحمى مؤخرًا، أو تاريخ تفشي الهربس).
ينبغي على الأطباء الذين يراجعون التاريخ الطبي للمريضة البحث عن حالات قد تؤدي إلى أمراض الأوعية الدموية الدقيقة لدى الأم، مثل اعتلال الكلى السكري أو أمراض المناعة الذاتية. كما يمكن أن يساعد التاريخ العائلي في تحديد احتمالية حمل المريضة لجنين مصاب بتشوهات خلقية وحالة وراثية. وينبغي أيضاً مراجعة الأدوية التي تتناولها المريضة بحثاً عن عوامل مسببة محتملة.
الفحص البدني
يُعدّ قياس ارتفاع قاع الرحم بشكل دوري جزءًا أساسيًا من الرعاية الروتينية قبل الولادة. يُحدد ارتفاع قاع الرحم بقياس المسافة من ارتفاق العانة إلى أعلى قاع الرحم. يجب أن يكون ارتفاع قاع الرحم بالسنتيمترات ضمن نطاق 3 سم من عمر الحمل بالأسابيع. ينبغي التفكير في قلة السائل الأمنيوسي عندما يكون ارتفاع قاع الرحم أقل من المتوقع. يُوصى عمومًا بإجراء فحص بالموجات فوق الصوتية لنمو الجنين وتقييم حجم السائل الأمنيوسي عندما يكون ارتفاع قاع الرحم أقل (أو أكبر) من المتوقع بمقدار 3 سم على الأقل.
ينبغي تقييم المرضى الذين تظهر عليهم أعراض تشير إلى حالة محددة مرتبطة بقلة السائل الأمنيوسي تقييماً مناسباً. على سبيل المثال، تحتاج المريضات اللاتي يعانين من تسرب السائل أو نزيف مهبلي إلى فحص بالمنظار، بينما تحتاج المريضات اللاتي يعانين من ارتفاع ضغط الدم إلى فحص عصبي ورئوي وبطني كجزء من تقييمهن للكشف عن اضطرابات ارتفاع ضغط الدم أثناء الحمل. يُرجى مراجعة المورد المصاحب لموقع StatPearls، بعنوان ” ارتفاع ضغط الدم أثناء الحمل “، لمزيد من المعلومات حول هذه الحالات.
التقييم التشخيصي الأولي لقلة السائل الأمنيوسي
يُشخَّص نقص السائل الأمنيوسي بالتصوير بالموجات فوق الصوتية. لذا، يُنصح بإجراء فحص بالموجات فوق الصوتية موجه لتقييم حجم السائل الأمنيوسي لدى جميع النساء المعرضات لخطر نقص السائل الأمنيوسي. وتُعدّ النتائج السريرية التالية مؤشرات لإجراء فحص بالموجات فوق الصوتية:
- المرضى الذين يقل ارتفاع قاع الرحم لديهم بمقدار 3 سم على الأقل عن المتوقع بالنسبة لعمر الحمل
- تشوهات هيكلية جنينية معروفة في الجهاز البولي التناسلي أو الجهاز الهضمي
- علامات أو نتائج فحص أو اختبارات جينية تتوافق مع اختلال الصيغة الصبغية للجنين
- المرضى المعرضون لخطر قصور المشيمة الرحمية (مثل المرضى الذين يعانون من ارتفاع ضغط الدم المرتبط بالحمل، وداء السكري قبل الحمل، وانفصال المشيمة المزمن)
أساليب التقييم
يُشخَّص نقص السائل الأمنيوسي بناءً على تقييم كمي لحجم السائل الأمنيوسي باستخدام الموجات فوق الصوتية. يُفضَّل تقييم السائل الأمنيوسي بطريقتين: 1) قياس عمق السائل الأمنيوسي في جيب واحد (يُسمى أحيانًا MVP أو SDP)، أو 2) حساب مؤشر السائل الأمنيوسي (AFI)، الذي يُمثِّل المجموع الكمي لقياسات عمق السائل الأمنيوسي في كل ربع من أرباع البطن الأربعة. وفقًا لورشة عمل هامة مشتركة بين التخصصات عُقدت عام 2014 من قِبَل المعهد الوطني الأمريكي لصحة الطفل والتنمية البشرية (NICHD) والعديد من المنظمات المهنية المنسقة، بما في ذلك جمعية طب الأم والجنين (SMFM)، يجب ألا يقل عرض الجيوب المقاسة عن 1 سم وأن تكون خالية من الحبل السري وأجزاء الجنين. [28] يُعتبر عمق السائل الأمنيوسي الطبيعي ≥ 2 سم و < 8 سم، بينما يُعتبر مؤشر السائل الأمنيوسي الطبيعي > 5 سم و < 24 سم.
تجدر الإشارة إلى أن كلاً من مؤشر تدفق السائل الأمنيوسي (AFI) ومؤشر حجم السائل الأمنيوسي (DVP) يرتبطان ارتباطًا ضعيفًا نسبيًا بحجم السائل الأمنيوسي الفعلي كما يُقاس باختبارات تخفيف الصبغة، والتي لا تزال تُعتبر المعيار الذهبي لتحديد حجم السائل الأمنيوسي الكمي. [29] ومع ذلك، وكما هو الحال في اختبارات تخفيف الصبغة، فإن قيم AFI وDVP غير الطبيعية ترتبط بنتائج سلبية؛ لذلك، يُوصى بإجراء تقييمات الموجات فوق الصوتية غير الجراحية لحجم السائل الأمنيوسي لتشخيص ومراقبة أي خلل فيه. [30] [31]
تقنية قياس السائل الأمنيوسي
ينبغي مراعاة تقنيات الموجات فوق الصوتية التالية للحصول على قياس دقيق للسائل الأمنيوسي:
- دوبلر الملون : يُساعد دوبلر الملون في الكشف عن الحبل السري وأجزاء الجنين التي قد تكون موجودة داخل جيب السائل الأمنيوسي. وقد أظهرت الدراسات أن إضافة دوبلر الملون تُقلل من قياسات كلٍ من مؤشر السائل الأمنيوسي (AFI) وضغط الوريد البابي (DVP) بنسبة 20% تقريبًا. [33] [34] ووجدت دراسة مستقبلية قيّمت نتائج الفترة المحيطة بالولادة لدى المرضى الذين يعانون من خلل في حجم السائل الأمنيوسي، مع استخدام دوبلر الملون وبدونه، أن إضافة دوبلر الملون لم تُغير النتائج. [35] ووجدت دراسة أخرى أن استخدام دوبلر الملون أدى إلى تشخيص زائد لقلة السائل الأمنيوسي مقارنةً بتقنيات توسيع السائل الأمنيوسي باستخدام الصبغة. [36]
- مقارنة بين قياس قطر الوريد الظهري (DVP) ومؤشر السائل الأمنيوسي (AFI) : يجب استخدام قياس قطر الوريد الظهري في حالات الحمل المتعدد، إذ يستحيل تقييم جميع أرباع البطن الأربعة لكل جنين. في حالات الحمل الفردي، يمكن استخدام كل من قياس قطر الوريد الظهري ومؤشر السائل الأمنيوسي لتشخيص قلة السائل الأمنيوسي؛ إلا أن قياس قطر الوريد الظهري يتمتع بقيمة تنبؤية إيجابية أعلى لقلة السائل الأمنيوسي مقارنةً بمؤشر السائل الأمنيوسي. [37] وقد أظهرت العديد من الدراسات العشوائية المضبوطة أن استخدام قياس قطر الوريد الظهري لتشخيص قلة السائل الأمنيوسي يرتبط بتدخلات توليدية أقل دون فرق يُذكر في نتائج الفترة المحيطة بالولادة. [38] [39] [40] لذلك، توصي الجمعيات المهنية، بما في ذلك جمعية طب الأم والجنين (SMFM) والكلية الأمريكية لأطباء التوليد وأمراض النساء (ACOG) والمعهد الأمريكي للموجات فوق الصوتية في الطب (AIUM)، باستخدام قياس قطر الوريد الظهري بدلاً من مؤشر السائل الأمنيوسي. [1] تشير الأدلة أيضًا إلى أن مؤشر السائل الأمنيوسي قد يبالغ في تقدير حجم السائل الأمنيوسي عندما يكون منخفضًا، بينما يقلل من تقديره عندما يكون مرتفعًا، مما يؤدي إلى انخفاض التدخلات لعلاج كثرة السائل الأمنيوسي مجهولة السبب الخفيفة. [35] [41] [42] [29]
تقييم أسباب قلة السائل الأمنيوسي
بمجرد تشخيص قلة السائل الأمنيوسي، ينبغي إجراء تقييم لتحديد السبب الكامن وراءها. يبدأ هذا التقييم بمراجعة سجل ما قبل الولادة، والحصول على تاريخ طبي مفصل، وإجراء فحص بالموجات فوق الصوتية موجه من قبل أخصائي التوليد.
الفحوصات الروتينية
تشمل الرعاية الروتينية قبل الولادة فحص العديد من الأسباب الكامنة المحتملة لقلة السائل الأمنيوسي، بما في ذلك اختلال الصيغة الصبغية، والتشوهات الخلقية (التي يتم تحديدها من خلال التصوير بالموجات فوق الصوتية في منتصف الثلث الثاني من الحمل)، والتعرض للحصبة الألمانية وجدري الماء. وينبغي طلب إجراء الفحوصات المخبرية المناسبة إذا لم تكن قد أُجريت بعد. في حالات الحمل بتوأم أحادي المشيمة، توصي جمعية طب الأم والجنين (SMFM) بإجراء فحص لمتلازمة نقل الدم بين التوائم (TTTS) كل أسبوعين، بدءًا من الأسبوع السادس عشر من الحمل وحتى الولادة. [18]
تقييم تمزق الأغشية
يجب تحديد حالة الأغشية لدى جميع المرضى الذين يعانون من قلة السائل الأمنيوسي. ويستدعي الأمر إجراء المزيد من الفحوصات إذا كانت الحالة غير واضحة بناءً على الفحص وحده، بما في ذلك أخذ عينة من الإفرازات المهبلية للبحث عن التبلور تحت المجهر، أو قياس درجة حموضة السائل باستخدام ورق النيتريزين، أو استخدام اختبارات تشخيصية فورية لبروتينات السائل الأمنيوسي. [43]
التصوير بالموجات فوق الصوتية الموجهة في طب التوليد
ينبغي إجراء فحص بالموجات فوق الصوتية موجه لتقييم نمو الجنين والبحث عن أي تشوهات جنينية قد تشير إلى سبب قلة السائل الأمنيوسي. يجب فحص الجهاز البولي بدقة، وتوثيق وجود الكليتين، بالإضافة إلى موقعهما وحجمهما وشكلهما وكثافة صدى الصوت فيهما، ووجود أي أكياس أو تمددات. في حال عدم وضوح الأوعية الكلوية، يُستخدم دوبلر الملون للمساعدة في تأكيد تشخيص انعدام الكلية الخلقي. كما يجب فحص المثانة بدقة، إذ يشير عدم وضوحها إلى انعدام الكلية الخلقي، بينما يشير تضخمها مع سماكة جدرانها إلى انسداد مخرج المثانة (مثل صمامات الإحليل الخلفية). ينبغي أيضًا فحص الجنين بحثًا عن أي علامات أو تشوهات غير ظاهرة تتوافق مع اختلال الصيغة الصبغية والمتلازمات الوراثية المعروفة. كما ينبغي الحصول على وزن تقديري للجنين، لأن قلة السائل الأمنيوسي غالبًا ما ترتبط بتقييد نمو الجنين.
الاختبارات الجينية التشخيصية
يُعدّ الفحص الجيني التشخيصي مناسبًا للمرضى الذين يعانون من تشوهات خلقية تمّ تحديدها بواسطة التصوير بالموجات فوق الصوتية الموجهة في حالات قلة السائل الأمنيوسي. تشمل الخيارات الرئيسية تحليل المصفوفة الصبغية (CMA)، وتسلسل الإكسوم، ولوحات الجينات المستهدفة. يمكن لتحليل المصفوفة الصبغية (CMA) الكشف عن الحذف والتضاعف الصغيرين، ويُوصى به حاليًا كفحص جيني أولي (بدلاً من النمط النووي التقليدي) في معظم الحالات. [44] مع ذلك، في حال عدم وجود تشوهات أو زيادة خطر اختلال الصيغة الصبغية في فحوصات الكشف، فإن قلة السائل الأمنيوسي مجهولة السبب لا تزيد من معدل الكشف عن التشوهات الجينية بواسطة تحليل المصفوفة الصبغية (CMA) عن المعدل الأساسي. [45] [46]
من جهة أخرى، قد يرتبط تسلسل الإكسوم بارتفاع معدلات الكشف عن الطفرات الجينية المسببة للأمراض في كل من قلة السائل الأمنيوسي مجهولة السبب وقلة السائل الأمنيوسي المصحوبة بنتائج غير طبيعية أخرى في التصوير بالموجات فوق الصوتية. في دراسة استرجاعية أُجريت عام ٢٠٢٣ على ١٢٦ مريضًا يعانون من قلة السائل الأمنيوسي، وُجد أن ٧ من أصل ٣٢ مريضًا خضعوا لتسلسل الإكسوم لديهم طفرة جينية مسببة للأمراض أو يُحتمل أن تكون مسببة لها. [٤٦] من بين هؤلاء المرضى السبعة، كان اثنان مصابين بالمرض مجهول السبب، بينما كان لدى خمسة منهم تشوهات كلوية مصاحبة.
شملت أكثر التشوهات شيوعًا التي تم الكشف عنها بواسطة تسلسل الإكسوم في تلك الدراسة متغيراتٍ تتعلق بنظام الرينين-أنجيوتنسين-ألدوستيرون، والتي تؤدي إلى خلل تكوين الأنابيب الكلوية المتنحي. حاليًا، توصي الكلية الأمريكية لعلم الوراثة الطبية وعلم الجينوم (ACMG) بالنظر في إجراء تسلسل الإكسوم فقط في حالات الحمل التي تُظهر تشوهات هيكلية جنينية عندما يكون تحليل المصفوفة الصبغية أو النمط النووي طبيعيًا؛ ومع ذلك، ينبغي النظر في استخدام لوحات الجينات المستهدفة عند الاشتباه في تشخيص محدد. [47]
اختبار العدوى الخلقية
تُعدّ عدوى TORCH سببًا غير شائع نسبيًا لقلة السائل الأمنيوسي، وعادةً ما ترتبط بأعراض أخرى. ولا يُنصح بإجراء الفحوصات المصلية المناسبة إلا إذا كان هناك اشتباه سريري بالعدوى بناءً على التاريخ المرضي للمريض أو الفحص السريري أو نتائج التصوير بالموجات فوق الصوتية.
العلاج / الإدارة
مراقبة ما قبل الولادة
ينبغي إدارة رعاية ما قبل الولادة وتحديد توقيت الولادة وفقًا للسبب الكامن وراء قلة السائل الأمنيوسي (مثل تمزق الأغشية الباكر قبل الأوان، وانفصال المشيمة، وتأخر نمو الجنين، والتشوهات الخلقية). ويمكن استخدام طرق المراقبة التالية لتقييم حالة الجنين وتوجيه قرارات العلاج:
- المراقبة الجنينية قبل الولادة : في حالات قلة السائل الأمنيوسي المعزولة، توصي الكلية الأمريكية لأطباء التوليد وأمراض النساء (ACOG) ببدء المراقبة الجنينية قبل الولادة مرة أو مرتين أسبوعيًا، بدءًا من التشخيص (أو عند بلوغ الحمل مرحلة يُنظر فيها في الولادة نظرًا لنتائج غير طبيعية) والاستمرار حتى الولادة. [48] غالبًا ما تتضمن المراقبة الجنينية قبل الولادة اختبار عدم الإجهاد وتقييم حجم السائل الأمنيوسي باستخدام قياس حجم السائل الأمنيوسي (DVP) أو مؤشر السائل الأمنيوسي (AFI)؛ وتُعتبر هذه الاختبارات مجتمعةً بمثابة ملف بيوفيزيائي مُعدَّل. ويمكن بدلاً من ذلك استخدام ملف بيوفيزيائي كامل.
- التصوير بالموجات فوق الصوتية للنمو : نظرًا للارتباط بين قلة السائل الأمنيوسي وتأخر نمو الجنين، يتم إجراء التصوير بالموجات فوق الصوتية للنمو بشكل متسلسل كل 3 إلى 4 أسابيع.
- قياس سرعة تدفق الدم باستخدام دوبلر : لا يُنصح بقياس سرعة تدفق الدم في الشريان السري باستخدام دوبلر في المرضى الذين يعانون من قلة السائل الأمنيوسي المعزولة، مع ظهور الكلى بشكل طبيعي في التصوير بالموجات فوق الصوتية، ونتائج طبيعية لاختبارات سلامة الجنين. مع ذلك، في حالة تقييد نمو الجنين، يُوصى بتقييم شدة قصور المشيمة الرحمية، بغض النظر عن سرعة تدفق السائل الأمنيوسي. [49] [48] [50]
علاج ما قبل الولادة
يمكن استخدام أساليب مختلفة لإدارة الحمل في حالات الحمل المصحوبة بقلة السائل الأمنيوسي.
ترطيب الأم
يزيد ترطيب الأم من حجم السائل الأمنيوسي. وقد قيّمت معظم الدراسات الترطيب بإعطاء المريضات ما بين 1.5 و2.5 لتر من السوائل. وأظهرت الدراسات أن كلاً من الترطيب الوريدي والفموي يُحسّن حجم السائل الأمنيوسي، مع أن الترطيب الفموي يبدو أكثر فعاليةً قليلاً من الترطيب الوريدي. [51] [52] وقد ثبت أن الترطيب الفموي بـ 2 لتر من السوائل يزيد مؤشر السائل الأمنيوسي بمعدل يتراوح بين 3.8 و5 سم، بينما يمكن للترطيب الوريدي بـ 2 لتر من محلول منخفض التوتر أن يزيد مؤشر السائل الأمنيوسي من 2.8 إلى 3.8 سم. [52] [53] [51] [54]
يبدو أن التحسن في حجم السائل الأمنيوسي يعتمد بشكل أكبر على مدة العلاج وليس على الجرعة. [55] تُحسّن جلسة واحدة من ترطيب الأم مؤشر السائل الأمنيوسي على المدى القصير، على الرغم من أن هذا التأثير غالبًا ما يزول خلال 24 ساعة. [56] [57] ومع ذلك، تُلاحظ تحسينات طويلة الأمد في مؤشر السائل الأمنيوسي عند الحفاظ على ترطيب الأم يوميًا. [58] علاوة على ذلك، يبدو أن التحسينات في مؤشر السائل الأمنيوسي المرتبطة بترطيب الأم تُقلل أيضًا من معدلات الولادة القيصرية إلى معدلات مماثلة لتلك الموجودة في حالات الحمل الطبيعي. [59]
تتوفر بيانات محدودة حول نتائج الفترة المحيطة بالولادة بعد التدخلات العلاجية للترطيب. تشير بعض الأدلة إلى أن بدء العلاج بالترطيب الفموي في حالات قلة السائل الأمنيوسي المعزولة يرتبط بزيادة وزن الولادة، ووزن المشيمة، وتحسن درجات أبغار. [60] بناءً على البيانات المتاحة، يبدو من المعقول التوصية بالترطيب الفموي باستخدام 1500 إلى 2000 مل من محلول منخفض التوتر يوميًا لمدة أسبوعين على الأقل.
التحويلة المثانية السلوية
يمكن النظر في إجراء تحويلة بين المثانة والسائل الأمنيوسي لدى المرضى الذين يعانون من قلة السائل الأمنيوسي، والذين تم تشخيصهم بين الأسبوعين السادس عشر والثامن والعشرين من الحمل، بسبب الاشتباه في انسداد المسالك البولية السفلية، في حال عدم وجود تشوهات تهدد الحياة. [61] وتشير لجنة التوافق الدولية لعام 2024 بشأن انسداد المسالك البولية السفلية إلى أن الهدف من إجراء التحويلة هو تحسين فرص بقاء الجنين على قيد الحياة في الفترة المحيطة بالولادة، وأن التدخل الجراحي قبل الولادة هو الخيار المفضل لعلاج انسداد المسالك البولية السفلية لدى الجنين. [61] ونظرًا للمخاطر الكامنة في جراحة الجنين، ينبغي في الوقت الحالي حصر إجراء التحويلة بين المثانة والسائل الأمنيوسي على المرضى الذين يتلقون العلاج في مراكز الإحالة الرئيسية.
حقن السائل الأمنيوسي
تمت دراسة الحقن المتكرر للسائل الأمنيوسي عبر الجلد عن طريق البطن والحقن المستمر للسائل الأمنيوسي عبر منفذ في المرضى الذين يعانون من قلة السائل الأمنيوسي الشديدة التي تم تشخيصها في الثلث الثاني من الحمل، بما في ذلك المرضى الذين يعانون من قلة السائل الأمنيوسي المعزولة، وتمزق الأغشية الباكر قبل الأوان، وأمراض الكلى الجنينية أو انسداد مخرج المثانة. ومع ذلك، فإن البيانات المتعلقة بنتائج الفترة المحيطة بالولادة متضاربة. أظهرت العديد من التجارب المعشاة ذات الشواهد عدم وجود تحسن في وفيات الفترة المحيطة بالولادة أو فترات الكمون في المرضى الذين يعانون من تمزق الأغشية الباكر قبل الأوان في منتصف الثلث الثاني من الحمل والذين عولجوا بالحقن المتكرر للسائل الأمنيوسي. [62] في المرضى الذين يُشتبه في إصابتهم بانسداد المسالك البولية السفلية، ذكرت لجنة التوافق الدولية نفسها المشار إليها أعلاه أنه لا ينبغي تقديم الحقن المتكرر للسائل الأمنيوسي إلا في إطار تجريبي. [61]
مواعيد التسليم
في حال وجود حالة مرضية كامنة، ينبغي تحديد موعد الولادة بناءً على توصيات خاصة بحالة المريضة. في حالة المرضى الذين يعانون من قلة السائل الأمنيوسي المعزولة، توصي الكلية الأمريكية لأطباء التوليد وأمراض النساء (ACOG) بالولادة بين الأسبوع 36 و0/7 والأسبوع 37 و6/7 من الحمل، أو عند التشخيص إذا تم التشخيص في الأسبوع 38 من الحمل أو بعده. [63]
إدارة ما قبل الولادة
يُوصى بالمراقبة الإلكترونية المستمرة للجنين (EFM) في حالات تقييد نمو الجنين، والتي غالباً ما تترافق مع قلة السائل الأمنيوسي، وكذلك في حالات تحريض المخاض، والذي يُنصح به عادةً في حالات قلة السائل الأمنيوسي. كما يستخدم الخبراء المراقبة الإلكترونية المستمرة للجنين في حالات قلة السائل الأمنيوسي المعزولة.
ومن المثير للاهتمام، أن دراسة أترابية مستقبلية أجريت عام 2019 وجدت أن أنماط مراقبة الجنين الإلكترونية (EFM) خلال الساعتين السابقتين للولادة مباشرةً لدى المرضى الذين خضعوا لتحريض المخاض في نهاية فترة الحمل مع تشخيص قلة السائل الأمنيوسي كانت مشابهة لتلك الموجودة لدى المرضى الذين خضعوا لتحريض المخاض في نهاية فترة الحمل دون قلة السائل الأمنيوسي. [64] في مجموعة قلة السائل الأمنيوسي، خضعت حوالي 75% من المرضى لولادة مهبلية تلقائية، ولم تشهد حوالي 84% منهم أي فترات من التباطؤ المتكرر. وفي تحليل مجموعة فرعية من المرضى الذين أنجبوا مواليد صغار الحجم بالنسبة لعمر الحمل (SGA)، لوحظت معدلات تباطؤ أعلى ولكنها متقاربة في كلتا مجموعتي SGA مع قلة السائل الأمنيوسي وSGA بدون قلة السائل الأمنيوسي مقارنةً بمجموعات المواليد غير المصابين بـ SGA.
أظهرت الدراسات القديمة أن التسريب الوقائي للسائل الأمنيوسي أثناء الولادة لدى المرضى الذين يعانون من قلة السائل الأمنيوسي يقلل بشكل كبير من معدلات تشوهات معدل ضربات قلب الجنين أثناء الولادة، والولادات القيصرية، والحماض عند الولادة، ودرجات أبغار لمدة 5 دقائق <7. [65]
التشخيص التفريقي
يمكن أن ينتج نقص السائل الأمنيوسي عن العديد من مضاعفات الحمل؛ [66] هذه التشخيصات السببية الكامنة، والتي يمكن تصنيفها إلى التشخيصات التفريقية التالية:
- الأم : يرتبط نقص السائل الأمنيوسي بالعديد من الحالات الطبية التي تؤدي إلى قصور المشيمة (8% من جميع حالات الحمل). تشمل الأسباب المحتملة لقصور المشيمة ارتفاع ضغط الدم المزمن، وأمراض الأوعية الدموية، وفرط التخثر، وتسمم الحمل. كما يمكن أن يرتبط نقص السائل الأمنيوسي ببعض الأدوية (مثل مثبطات الإنزيم المحول للأنجيوتنسين، ومضادات الالتهاب غير الستيرويدية، وتعاطي الكوكايين) وداء السكري لدى الأم. [66]
- الجنين : يُعدّ تمزق الأغشية السبب الأكثر شيوعًا لقلة السائل الأمنيوسي في طب التوليد. ويُمثّل التمزق المبكر للأغشية قبل الأوان وحده أكثر من 37% من حالات قلة السائل الأمنيوسي التي تُشخّص في الثلثين الثاني والثالث من الحمل. وترتبط تشوهات الجهاز البولي التناسلي (مثل انعدام الكلية واعتلال الكلية الانسدادي) بقلة السائل الأمنيوسي، وتحدث بمعدل يتراوح بين 3 إلى 7 حالات لكل 1000 ولادة حية. كما ترتبط حالات الحمل المتأخر، وتقييد نمو الجنين (5% من حالات الثلث الثاني و20.5% من حالات الثلث الثالث)، والتشوهات الكروموسومية (10% من حالات قلة السائل الأمنيوسي في الثلث الثاني)، ووفاة الجنين بقلة السائل الأمنيوسي. [16]
- أسباب قلة السائل الأمنيوسي المشيمية : تشمل الأسباب المشيمية لقلة السائل الأمنيوسي انفصال المشيمة (8.6% من جميع حالات قلة السائل الأمنيوسي) ومتلازمة نقل الدم بين التوائم (متلازمة قلة السائل الأمنيوسي – كثرة السائل الأمنيوسي). [16]
- مجهول السبب : تحدث غالبية حالات قلة السائل الأمنيوسي، والتي تمثل 50.7% من التشخيصات، في الثلث الثالث من الحمل، وعادة ما ترتبط بنتائج أفضل. [16]
التكهن
تختلف إدارة قلة السائل الأمنيوسي وتوقعات سير المرض اختلافًا كبيرًا تبعًا للسبب الكامن، وعمر الحمل عند التشخيص، وشدة قلة السائل الأمنيوسي. فعلى وجه التحديد، يكون مآل المرضى الذين يعانون من تشوهات في الجهاز البولي التناسلي، أو تشوهات كروموسومية، أو تأخر نمو الجنين أسوأ من أولئك الذين يعانون من قلة السائل الأمنيوسي المعزولة. [67] [68] على سبيل المثال، في دراسة استعادية شملت 131 جنينًا يعانون من قلة السائل الأمنيوسي بسبب تشوهات كلوية، اختارت 35% منهن إنهاء الحمل، وتوفي الجنين داخل الرحم لدى 8% منهن، وتوفي حديثو الولادة أو بعد حديثي الولادة لدى 27% منهن، بينما نجا 30% منهن. [69]
يُرجّح أن يرتبط تشخيص قلة السائل الأمنيوسي خلال الثلث الثاني من الحمل بتشوهات جنينية خطيرة أو أمراض الأم، بينما يُرجّح أن يكون التشخيص في الثلث الثالث من الحمل مجهول السبب. في دراسة سابقة أُجريت عام ١٩٩٦، لم يُعرف سبب قلة السائل الأمنيوسي إلا في ٤٪ فقط من حالات الحمل في الثلث الثاني، بينما كانت ٥٢٪ من الحالات التي شُخّصت في الثلث الثالث مجهولة السبب. [١٦] في هذه الدراسة، نجا ١٠.٢٪ فقط من الأجنة التي شُخّصت في الثلث الثاني، بينما أُنهيت ٦٠٪ من حالات الحمل بسبب سوء التوقعات. وبلغ معدل البقاء على قيد الحياة ٨٥.٣٪ عند تشخيص قلة السائل الأمنيوسي في الثلث الثالث من الحمل.
في المرضى الذين تم تشخيص إصابتهم بقلة السائل الأمنيوسي في الثلث الثاني من الحمل، يُعدّ نقص تنسج الرئة أهم مؤشر على وفيات الجنين. ويبلغ نقص تنسج الرئة ذروته عندما تتطور قلة السائل الأمنيوسي قبل الأسبوع السادس والعشرين من الحمل، أي عندما تكون الأكياس الطرفية لرئة الجنين في طور النمو. كما أن انخفاض حجم السائل الأمنيوسي خلال الثلث الثاني وبداية الثلث الثالث من الحمل يزيد من احتمالية حدوث تقلصات في الأطراف وعيوب خلقية نتيجة ضغط أجزاء الجنين.
المضاعفات
قد يؤدي نقص السائل الأمنيوسي الشديد أو انعدامه في الثلث الثاني من الحمل إلى وفاة الجنين داخل الرحم أو ولادته قبل بلوغه مرحلة الحياة أو في الفترة المحيطة بها. إضافةً إلى ذلك، قد يؤدي ضغط الجنين داخل الرحم إلى حالة تُعرف بمتلازمة بوتر، والتي تشمل نقص تنسج الرئة، وتقلصات الأطراف، وتسطح الوجه. [16]
يرتبط نقص السائل الأمنيوسي المعزول الذي يتم تشخيصه في الثلث الثالث من الحمل بزيادة معدلات انضغاط الحبل السري، واضطرابات في معدل ضربات قلب الجنين، والولادة القيصرية، ومتلازمة شفط العقي، ودخول وحدة العناية المركزة لحديثي الولادة. [2] [70]
الوقاية وتثقيف المرضى:
ينبغي أن يركز تثقيف المريض بشأن قلة السائل الأمنيوسي على أهمية الحفاظ على ترطيب كافٍ للأم وتلقي الرعاية الروتينية قبل الولادة طوال فترة الحمل.
ينبغي توعية المريضات بأن احتياجهنّ الإجمالي للماء خلال فترة الحمل يبلغ حوالي 3 لترات يوميًا، مما يساعد على الوقاية من قلة السائل الأمنيوسي المرتبطة بجفاف الأم. وتوصي الكلية الأمريكية لأطباء التوليد وأمراض النساء (ACOG) على موقعها الإلكتروني المخصص للمريضات بشرب ما بين 64 و96 أونصة سائلة (8 إلى 12 كوبًا أو 1.7 إلى 2.8 لتر) من الماء يوميًا. وتزيد درجات الحرارة المرتفعة، والنشاط البدني، والارتفاعات العالية، وانخفاض الرطوبة، والمرض من إجمالي احتياج الجسم للماء. [71]
تُمكّن الرعاية المنتظمة قبل الولادة فريق الرعاية الصحية من التعرف على قلة السائل الأمنيوسي وتشخيصها فورًا، بالإضافة إلى أي أمراض كامنة. وبناءً على ذلك، يستطيع فريق الرعاية السريرية التوصية بالمراقبة المناسبة قبل الولادة وتحديد التوقيت الأمثل للولادة لتقليل مخاطر المضاعفات التي قد تصيب الجنين والأم والمرتبطة بقلة السائل الأمنيوسي.
تحسين نتائج فرق الرعاية الصحية
تتطلب رعاية وعلاج قلة السائل الأمنيوسي نهجًا تعاونيًا متعدد التخصصات لتعزيز الرعاية المتمحورة حول المريض، وتحسين النتائج، وضمان سلامة المريض، ورفع كفاءة الفريق الطبي. يجب على الأطباء والممارسين الصحيين المتقدمين والممرضين والصيادلة وغيرهم من المتخصصين في الرعاية الصحية العمل معًا بسلاسة لمعالجة تعقيدات هذه الحالة. غالبًا ما يكون أطباء التوليد أو القابلات المدربات سريريًا أول من يشتبه في قلة السائل الأمنيوسي أثناء الرعاية الروتينية قبل الولادة عندما تبدو قياسات ارتفاع قاع الرحم أقل من المتوقع. تدفع هذه النتائج فنيي الموجات فوق الصوتية في طب التوليد إلى تطبيق خبراتهم التشخيصية من خلال تحديد قلة السائل الأمنيوسي وفقًا لمعايير موحدة وتقييم التشوهات الكامنة المحتملة من خلال التصوير التفصيلي.
بعد التشخيص، يُساهم أخصائيو طب الأم والجنين بشكلٍ كبير في رعاية المرضى الذين يعانون من حالات أكثر خطورة أو أمراض كامنة، وذلك من خلال تصميم خطط رعاية فردية. في حالات مثل قلة السائل الأمنيوسي في الثلث الثاني من الحمل، أو تمزق الأغشية الباكر قبل الأوان، أو التشوهات الخلقية الشديدة، يلعب أطباء حديثي الولادة دورًا محوريًا في تقديم التوجيه والدعم اللازمين للنتائج المتوقعة للمواليد. بالإضافة إلى ذلك، يُمكن استشارة أخصائيي علم الوراثة لتقييم الاضطرابات الوراثية أو الكروموسومية المحتملة إذا أشارت إليها السجلات الطبية أو نتائج التصوير.
يُعدّ دور الممرضات أساسيًا في رعاية المرضى طوال مراحل الحمل والولادة، لا سيما أثناء المخاض، حيث يراقبن حالة الأم والجنين عن كثب، ويتعاملن مع المضاعفات المحتملة المرتبطة بقلة السائل الأمنيوسي، مثل انضغاط الحبل السري أو عدم انتظام نبضات قلب الجنين. وتُعدّ يقظتهنّ بجانب سرير المريض أمرًا بالغ الأهمية لضمان أفضل النتائج للأم والوليد. كما أن التواصل الفعال بين مختلف التخصصات الطبية، واستراتيجيات الرعاية المنسقة، بما في ذلك الإحالات في الوقت المناسب واتخاذ القرارات المشتركة، ضرورية لإدارة تعقيدات قلة السائل الأمنيوسي، مع إعطاء الأولوية لسلامة المريض وتعزيز أداء الفريق.
-
References
- 1.
- AIUM-ACR-ACOG-SMFM-SRU Practice Parameter for the Performance of Standard Diagnostic Obstetric Ultrasound Examinations. J Ultrasound Med. 2018 Nov;37(11):E13-E24. [PubMed]
- 2.
- Rabie N, Magann E, Steelman S, Ounpraseuth S. Oligohydramnios in complicated and uncomplicated pregnancy: a systematic review and meta-analysis. Ultrasound Obstet Gynecol. 2017 Apr;49(4):442-449. [PubMed]
- 3.
- Newbould MJ, Lendon M, Barson AJ. Oligohydramnios sequence: the spectrum of renal malformations. Br J Obstet Gynaecol. 1994 Jul;101(7):598-604. [PubMed]
- 4.
- Yang Z, Yao J, Yin Z, Yang Y, Wei Z. Amnioinfusion compared with expectant management in oligohydramnios with intact amnions in the second and early third trimesters. Acta Obstet Gynecol Scand. 2024 Sep;103(9):1829-1837. [PMC free article] [PubMed]
- 5.
- Brace RA. Physiology of amniotic fluid volume regulation. Clin Obstet Gynecol. 1997 Jun;40(2):280-9. [PubMed]
- 6.
- Fägerquist M, Fägerquist U, Odén A, Blomberg SG. Fetal urine production and accuracy when estimating fetal urinary bladder volume. Ultrasound Obstet Gynecol. 2001 Feb;17(2):132-9. [PubMed]
- 7.
- Sherer DM. A review of amniotic fluid dynamics and the enigma of isolated oligohydramnios. Am J Perinatol. 2002 Jul;19(5):253-66. [PubMed]
- 8.
- Seol HJ, Kim HY, Cho GJ, Oh MJ. Hourly fetal urine production rate in isolated oligohydramnios at term. PLoS One. 2021;16(5):e0250659. [PMC free article] [PubMed]
- 9.
- Gilbert WM, Brace RA. The missing link in amniotic fluid volume regulation: intramembranous absorption. Obstet Gynecol. 1989 Nov;74(5):748-54. [PubMed]
- 10.
- Grassi R, Farina R, Floriani I, Amodio F, Romano S. Assessment of fetal swallowing with gray-scale and color Doppler sonography. AJR Am J Roentgenol. 2005 Nov;185(5):1322-7. [PubMed]
- 11.
- Ross MG, Nijland MJ. Fetal swallowing: relation to amniotic fluid regulation. Clin Obstet Gynecol. 1997 Jun;40(2):352-65. [PubMed]
- 12.
- Brace RA, Anderson DF, Cheung CY. Ovine fetal swallowing responses to polyhydramnios. Physiol Rep. 2014;2(3):e00279. [PMC free article] [PubMed]
- 13.
- Magann EF, Bass JD, Chauhan SP, Young RA, Whitworth NS, Morrison JC. Amniotic fluid volume in normal singleton pregnancies. Obstet Gynecol. 1997 Oct;90(4 Pt 1):524-8. [PubMed]
- 14.
- Sandlin AT, Ounpraseuth ST, Spencer HJ, Sick CL, Lang PM, Magann EF. Amniotic fluid volume in normal singleton pregnancies: modeling with quantile regression. Arch Gynecol Obstet. 2014 May;289(5):967-72. [PubMed]
- 15.
- Shenker L, Reed KL, Anderson CF, Borjon NA. Significance of oligohydramnios complicating pregnancy. Am J Obstet Gynecol. 1991 Jun;164(6 Pt 1):1597-9; discussion 1599-600. [PubMed]
- 16.
- Shipp TD, Bromley B, Pauker S, Frigoletto FD, Benacerraf BR. Outcome of singleton pregnancies with severe oligohydramnios in the second and third trimesters. Ultrasound Obstet Gynecol. 1996 Feb;7(2):108-13. [PubMed]
- 17.
- D’Ambrosio V, Vena F, Scopelliti A, D’Aniello D, Savastano G, Brunelli R, Giancotti A. Use of non-steroidal anti-inflammatory drugs in pregnancy and oligohydramnios: a review. J Matern Fetal Neonatal Med. 2023 Dec;36(2):2253956. [PubMed]
- 18.
- Society for Maternal-Fetal Medicine (SMFM). Miller RS, Miller JL, Monson MA, Porter TF, Običan SG, Simpson LL., SMFM Publications Committee. Electronic address: pubs@smfm.org. Society for Maternal-Fetal Medicine Consult Series #72: Twin-twin transfusion syndrome and twin anemia-polycythemia sequence. Am J Obstet Gynecol. 2024 Oct;231(4):B16-B37. [PubMed]
- 19.
- Wieacker P, Wilhelm C, Prömpeler H, Petersen KG, Schillinger H, Breckwoldt M. Pathophysiology of polyhydramnios in twin transfusion syndrome. Fetal Diagn Ther. 1992;7(2):87-92. [PubMed]
- 20.
- Kontopoulos E, Chmait RH, Quintero RA. Twin-to-Twin Transfusion Syndrome: Definition, Staging, and Ultrasound Assessment. Twin Res Hum Genet. 2016 Jun;19(3):175-83. [PubMed]
- 21.
- Brace RA, Anderson DF, Cheung CY. Fetal swallowing as a protective mechanism against oligohydramnios and polyhydramnios in late gestation sheep. Reprod Sci. 2013 Mar;20(3):326-30. [PMC free article] [PubMed]
- 22.
- Kullama LK, Agnew CL, Day L, Ervin MG, Ross MG. Ovine fetal swallowing and renal responses to oligohydramnios. Am J Physiol. 1994 Mar;266(3 Pt 2):R972-8. [PubMed]
- 23.
- Hou L, Wang X, Hellerstein S, Zou L, Ruan Y, Zhang W. Delivery mode and perinatal outcomes after diagnosis of oligohydramnios at term in China. J Matern Fetal Neonatal Med. 2020 Jul;33(14):2408-2414. [PubMed]
- 24.
- Figueroa L, McClure EM, Swanson J, Nathan R, Garces AL, Moore JL, Krebs NF, Hambidge KM, Bauserman M, Lokangaka A, Tshefu A, Mirza W, Saleem S, Naqvi F, Carlo WA, Chomba E, Liechty EA, Esamai F, Swanson D, Bose CL, Goldenberg RL. Oligohydramnios: a prospective study of fetal, neonatal and maternal outcomes in low-middle income countries. Reprod Health. 2020 Jan 30;17(1):19. [PMC free article] [PubMed]
- 25.
- Kim BJ, Romero R, Mi Lee S, Park CW, Shin Park J, Jun JK, Yoon BH. Clinical significance of oligohydramnios in patients with preterm labor and intact membranes. J Perinat Med. 2011 Mar;39(2):131-6. [PMC free article] [PubMed]
- 26.
- Murzakanova G, Räisänen S, Jacobsen AF, Sole KB, Bjarkø L, Laine K. Adverse perinatal outcomes in 665,244 term and post-term deliveries-a Norwegian population-based study. Eur J Obstet Gynecol Reprod Biol. 2020 Apr;247:212-218. [PubMed]
- 27.
- Twesigomwe G, Migisha R, Agaba DC, Owaraganise A, Aheisibwe H, Tibaijuka L, Abesiga L, Ngonzi J, Tornes YF. Prevalence and associated factors of oligohydramnios in pregnancies beyond 36 weeks of gestation at a tertiary hospital in southwestern Uganda. BMC Pregnancy Childbirth. 2022 Aug 02;22(1):610. [PMC free article] [PubMed]
- 28.
- Reddy UM, Abuhamad AZ, Levine D, Saade GR., Fetal Imaging Workshop Invited Participants. Fetal imaging: executive summary of a joint Eunice Kennedy Shriver National Institute of Child Health and Human Development, Society for Maternal-Fetal Medicine, American Institute of Ultrasound in Medicine, American College of Obstetricians and Gynecologists, American College of Radiology, Society for Pediatric Radiology, and Society of Radiologists in Ultrasound Fetal Imaging Workshop. J Ultrasound Med. 2014 May;33(5):745-57. [PubMed]
- 29.
- Dildy GA, Lira N, Moise KJ, Riddle GD, Deter RL. Amniotic fluid volume assessment: comparison of ultrasonographic estimates versus direct measurements with a dye-dilution technique in human pregnancy. Am J Obstet Gynecol. 1992 Oct;167(4 Pt 1):986-94. [PubMed]
- 30.
- Society for Maternal-Fetal Medicine (SMFM). Electronic address: pubs@smfm.org. Dashe JS, Pressman EK, Hibbard JU. SMFM Consult Series #46: Evaluation and management of polyhydramnios. Am J Obstet Gynecol. 2018 Oct;219(4):B2-B8. [PubMed]
- 31.
- Committee on Practice Bulletins—Obstetrics and the American Institute of Ultrasound in Medicine. Practice Bulletin No. 175: Ultrasound in Pregnancy. Obstet Gynecol. 2016 Dec;128(6):e241-e256. [PubMed]
- 32.
- Hughes DS, Whittington JR, Kim H, Gunderman B, Ounpraseuth S, Magann EF. Is There a Difference in Sonographic Estimation of Amniotic Fluid Volume When Measuring With the Probe Perpendicular to the Floor Compared With Perpendicular to the Uterine Contour? J Obstet Gynaecol Can. 2019 Sep;41(9):1295-1301. [PubMed]
- 33.
- Goldkrand JW, Hough TM, Lentz SU, Clements SP, Bryant JL, Hodges JA. Comparison of the amniotic fluid index with gray-scale and color Doppler ultrasound. J Matern Fetal Neonatal Med. 2003 May;13(5):318-22. [PubMed]
- 34.
- Zlatnik MG, Olson G, Bukowski R, Saade GR. Amniotic fluid index measured with the aid of color flow Doppler. J Matern Fetal Neonatal Med. 2003 Apr;13(4):242-5. [PubMed]
- 35.
- Odibo IN, Whittemore BS, Hughes DS, Simmons PM, Ounpraseuth ST, Magann EF. Addition of Color Doppler Sonography for Detection of Amniotic Fluid Disturbances and Its Implications on Perinatal Outcomes. J Ultrasound Med. 2017 Sep;36(9):1875-1881. [PubMed]
- 36.
- Magann EF, Chauhan SP, Barrilleaux PS, Whitworth NS, McCurley S, Martin JN. Ultrasound estimate of amniotic fluid volume: color Doppler overdiagnosis of oligohydramnios. Obstet Gynecol. 2001 Jul;98(1):71-4. [PubMed]
- 37.
- Hughes DS, Magann EF, Whittington JR, Wendel MP, Sandlin AT, Ounpraseuth ST. Accuracy of the Ultrasound Estimate of the Amniotic Fluid Volume (Amniotic Fluid Index and Single Deepest Pocket) to Identify Actual Low, Normal, and High Amniotic Fluid Volumes as Determined by Quantile Regression. J Ultrasound Med. 2020 Feb;39(2):373-378. [PubMed]
- 38.
- Magann EF, Sanderson M, Martin JN, Chauhan S. The amniotic fluid index, single deepest pocket, and two-diameter pocket in normal human pregnancy. Am J Obstet Gynecol. 2000 Jun;182(6):1581-8. [PubMed]
- 39.
- Kehl S, Schelkle A, Thomas A, Puhl A, Meqdad K, Tuschy B, Berlit S, Weiss C, Bayer C, Heimrich J, Dammer U, Raabe E, Winkler M, Faschingbauer F, Beckmann MW, Sütterlin M. Single deepest vertical pocket or amniotic fluid index as evaluation test for predicting adverse pregnancy outcome (SAFE trial): a multicenter, open-label, randomized controlled trial. Ultrasound Obstet Gynecol. 2016 Jun;47(6):674-9. [PubMed]
- 40.
- Nabhan AF, Abdelmoula YA. Amniotic fluid index versus single deepest vertical pocket as a screening test for preventing adverse pregnancy outcome. Cochrane Database Syst Rev. 2008 Jul 16;2008(3):CD006593. [PMC free article] [PubMed]
- 41.
- Sekhon S, Rosenbloom JI, Doering M, Conner SN, Macones GA, Colditz GA, Tuuli MG, Carter EB. Diagnostic utility of maximum vertical pocket versus amniotic fluid index in assessing amniotic fluid volume for the prediction of adverse maternal and fetal outcomes: a systematic review and meta-analysis. J Matern Fetal Neonatal Med. 2021 Nov;34(22):3730-3739. [PubMed]
- 42.
- Bicocca MJ, Qureshey EJ, Chauhan SP, Hernandez-Andrade E, Sibai BM, Nowlen C, Stafford I. Semiquantitative Assessment of Amniotic Fluid Among Individuals With and Without Diabetes Mellitus. J Ultrasound Med. 2022 Feb;41(2):447-455. [PubMed]
- 43.
- Dayal S, Jenkins SM, Hong PL. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Oct 31, 2024. Preterm and Term Prelabor Rupture of Membranes (PPROM and PROM) [PubMed]
- 44.
- Vora NL, Norton ME. Prenatal exome and genome sequencing for fetal structural abnormalities. Am J Obstet Gynecol. 2023 Feb;228(2):140-149. [PMC free article] [PubMed]
- 45.
- Singer A, Maya I, Sukenik-Halevy R, Tenne T, Lev D, Ben Shachar S, Sagi-Dain L. Microarray findings in pregnancies with oligohydramnios – a retrospective cohort study and literature review. J Perinat Med. 2019 Dec 18;48(1):53-58. [PubMed]
- 46.
- Shi X, Ding H, Li C, Liu L, Yu L, Zhu J, Wu J. Clinical utility of chromosomal microarray analysis and whole exome sequencing in foetuses with oligohydramnios. Ann Med. 2023 Dec;55(1):2215539. [PMC free article] [PubMed]
- 47.
- Monaghan KG, Leach NT, Pekarek D, Prasad P, Rose NC., ACMG Professional Practice and Guidelines Committee. The use of fetal exome sequencing in prenatal diagnosis: a points to consider document of the American College of Medical Genetics and Genomics (ACMG). Genet Med. 2020 Apr;22(4):675-680. [PubMed]
- 48.
- Indications for Outpatient Antenatal Fetal Surveillance: ACOG Committee Opinion, Number 828. Obstet Gynecol. 2021 Jun 01;137(6):e177-e197. [PubMed]
- 49.
- Society for Maternal-Fetal Medicine (SMFM). Electronic address: pubs@smfm.org. Martins JG, Biggio JR, Abuhamad A. Society for Maternal-Fetal Medicine Consult Series #52: Diagnosis and management of fetal growth restriction: (Replaces Clinical Guideline Number 3, April 2012). Am J Obstet Gynecol. 2020 Oct;223(4):B2-B17. [PubMed]
- 50.
- Antepartum Fetal Surveillance: ACOG Practice Bulletin, Number 229. Obstet Gynecol. 2021 Jun 01;137(6):e116-e127. [PubMed]
- 51.
- Doi S, Osada H, Seki K, Sekiya S. Effect of maternal hydration on oligohydramnios: a comparison of three volume expansion methods. Obstet Gynecol. 1998 Oct;92(4 Pt 1):525-9. [PubMed]
- 52.
- Deka D, Malhotra B. Role of maternal oral hydration in increasing amniotic fluid volume in pregnant women with oligohydramnios. Int J Gynaecol Obstet. 2001 May;73(2):155-6. [PubMed]
- 53.
- Burgos J, Quintana E, Cobos P, Osuna C, Centeno Mdel M, Melchor JC. Effect of maternal intravenous fluid therapy on external cephalic version at term: a prospective cohort study. Am J Obstet Gynecol. 2014 Dec;211(6):665.e1-7. [PubMed]
- 54.
- Azarkish F, Janghorban R, Bozorgzadeh S, Arzani A, Balouchi R, Didehvar M. The effect of maternal intravenous hydration on amniotic fluid index in oligohydramnios. BMC Res Notes. 2022 Mar 07;15(1):95. [PMC free article] [PubMed]
- 55.
- Gizzo S, Noventa M, Vitagliano A, Dall’Asta A, D’Antona D, Aldrich CJ, Quaranta M, Frusca T, Patrelli TS. An Update on Maternal Hydration Strategies for Amniotic Fluid Improvement in Isolated Oligohydramnios and Normohydramnios: Evidence from a Systematic Review of Literature and Meta-Analysis. PLoS One. 2015;10(12):e0144334. [PMC free article] [PubMed]
- 56.
- Malhotra B, Deka D. Duration of the increase in amniotic fluid index (AFI) after acute maternal hydration. Arch Gynecol Obstet. 2004 Mar;269(3):173-5. [PubMed]
- 57.
- Ghafarnejad M, Tehrani MB, Anaraki FB, Mood NI, Nasehi L. Oral hydration therapy in oligohydramnios. J Obstet Gynaecol Res. 2009 Oct;35(5):895-900. [PubMed]
- 58.
- Fait G, Pauzner D, Gull I, Lessing JB, Jaffa AJ, Wolman I. Effect of 1 week of oral hydration on the amniotic fluid index. J Reprod Med. 2003 Mar;48(3):187-90. [PubMed]
- 59.
- Patrelli TS, Gizzo S, Cosmi E, Carpano MG, Di Gangi S, Pedrazzi G, Piantelli G, Modena AB. Maternal hydration therapy improves the quantity of amniotic fluid and the pregnancy outcome in third-trimester isolated oligohydramnios: a controlled randomized institutional trial. J Ultrasound Med. 2012 Feb;31(2):239-44. [PubMed]
- 60.
- Anant M, Murmu S, Priya S. A Randomized Trial of Inpatient and Home-Based Maternal Oral Hydration Therapy in Isolated Oligohydramnios and Its Effect on Amniotic Fluid Index and Perinatal Outcome. Cureus. 2023 Jul;15(7):e41326. [PMC free article] [PubMed]
- 61.
- Mustafa HJ, Khalil A, Johnson S, Gordijn SJ, Ganzevoort W, Melling C, Koh CJ, Mandy GT, Kilby MD, Johnson A, Quintero RA, Ryan G, Shamshirsaz AA, Nassr AA., LUTO Working Group. Fetal lower urinary tract obstruction: international Delphi consensus on management and core outcome set. Ultrasound Obstet Gynecol. 2024 Nov;64(5):635-650. [PMC free article] [PubMed]
- 62.
- Celik E, Yildiz AB, Guler Cekic S, Unal C, Ayhan I, Melekoglu R, Gursoy T. Amnioinfusion vs. standard management for the second trimester PPROM: a systematic review and meta-analysis of observational studies and RCTs. J Matern Fetal Neonatal Med. 2023 Dec;36(2):2230511. [PubMed]
- 63.
- American College of Obstetricians and Gynecologists’ Committee on Obstetric Practice, Society for Maternal-Fetal Medicine. Medically Indicated Late-Preterm and Early-Term Deliveries: ACOG Committee Opinion, Number 831. Obstet Gynecol. 2021 Jul 01;138(1):e35-e39. [PubMed]
- 64.
- Rhoades JS, Stout MJ, Macones GA, Cahill AG. Effect of Oligohydramnios on Fetal Heart Rate Patterns during Term Labor Induction. Am J Perinatol. 2019 Jun;36(7):715-722. [PubMed]
- 65.
- Pitt C, Sanchez-Ramos L, Kaunitz AM, Gaudier F. Prophylactic amnioinfusion for intrapartum oligohydramnios: a meta-analysis of randomized controlled trials. Obstet Gynecol. 2000 Nov;96(5 Pt 2):861-6. [PubMed]
- 66.
- Peipert JF, Donnenfeld AE. Oligohydramnios: a review. Obstet Gynecol Surv. 1991 Jun;46(6):325-39. [PubMed]
- 67.
- Mehler K, Gottschalk I, Burgmaier K, Volland R, Büscher AK, Feldkötter M, Keller T, Weber LT, Kribs A, Habbig S. Prenatal parental decision-making and postnatal outcome in renal oligohydramnios. Pediatr Nephrol. 2018 Apr;33(4):651-659. [PubMed]
- 68.
- Chauhan SP, Taylor M, Shields D, Parker D, Scardo JA, Magann EF. Intrauterine growth restriction and oligohydramnios among high-risk patients. Am J Perinatol. 2007 Apr;24(4):215-21. [PubMed]
- 69.
- Nishi K, Ozawa K, Kamei K, Sato M, Ogura M, Muromoto J, Sugibayashi R, Isayama T, Ito Y, Wada S, Yokoo T, Ishikura K. Long-Term Outcomes, Including Fetal and Neonatal Prognosis, of Renal Oligohydramnios: A Retrospective Study over 22 Years. J Pediatr. 2024 Oct;273:114151. [PubMed]
- 70.
- Hofmeyr GJ, Gülmezoglu AM. Maternal hydration for increasing amniotic fluid volume in oligohydramnios and normal amniotic fluid volume. Cochrane Database Syst Rev. 2002;(1):CD000134. [PubMed]
- 71.
- Yamada Y, Zhang X, Henderson MET, Sagayama H, Pontzer H, Watanabe D, Yoshida T, Kimura M, Ainslie PN, Andersen LF, Anderson LJ, Arab L, Baddou I, Bedu-Addo K, Blaak EE, Blanc S, Bonomi AG, Bouten CVC, Bovet P, Buchowski MS, Butte NF, Camps SG, Close GL, Cooper JA, Cooper R, Das SK, Dugas LR, Eaton S, Ekelund U, Entringer S, Forrester T, Fudge BW, Goris AH, Gurven M, Halsey LG, Hambly C, El Hamdouchi A, Hoos MB, Hu S, Joonas N, Joosen AM, Katzmarzyk P, Kempen KP, Kraus WE, Kriengsinyos W, Kushner RF, Lambert EV, Leonard WR, Lessan N, Martin CK, Medin AC, Meijer EP, Morehen JC, Morton JP, Neuhouser ML, Nicklas TA, Ojiambo RM, Pietiläinen KH, Pitsiladis YP, Plange-Rhule J, Plasqui G, Prentice RL, Rabinovich RA, Racette SB, Raichlen DA, Ravussin E, Redman LM, Reilly JJ, Reynolds RM, Roberts SB, Schuit AJ, Sardinha LB, Silva AM, Sjödin AM, Stice E, Urlacher SS, Valenti G, Van Etten LM, Van Mil EA, Wells JCK, Wilson G, Wood BM, Yanovski JA, Murphy-Alford AJ, Loechl CU, Luke AH, Rood J, Westerterp KR, Wong WW, Miyachi M, Schoeller DA, Speakman JR., International Atomic Energy Agency (IAEA) Doubly Labeled Water (DLW) Database Consortium§ Variation in human water turnover associated with environmental and lifestyle factors. Science. 2022 Nov 25;378(6622):909-915. [PMC free article] [PubMed]