تبرز الجنين في الرحم
متلازمة استنشاق العقي عند حديث الولادة, ما سبب تبرز الجنين داخل الرحم؟ تبرز الجنين في الرحم, كيف أعرف أن البيبي تبرز؟ هل يخرج الجنين ويتبرز داخل الرحم ؟ كيف تخرج فضلات الجنين في بطن أمه؟
ملخص:
على عكس البول فإن الجنين في الاحوال الطبيعية لا يتبرز داخل الرحم , بينما يبول الجنين كيرا و يعود ليبلع بوله مع السائل الامنيوسي , فلماذا يتبرز الجنين أحيانا داخل الرحم؟ وهل تبرز الجنين خطر عليه؟
يسمى براز الجنين بالعقي.
و يتكون العقي من المواد التي يبلعها الجنين خلال وجوده في الرحم و هي:
- الخلايا الظهارية في الأمعاء
- الزغب (شعر جسم الجنين )
- المخاط الذي تفرزه أمعاء الجنين
- السائل الأمنيوسي
- الصفراء التي تفرزها مرارة الجنين
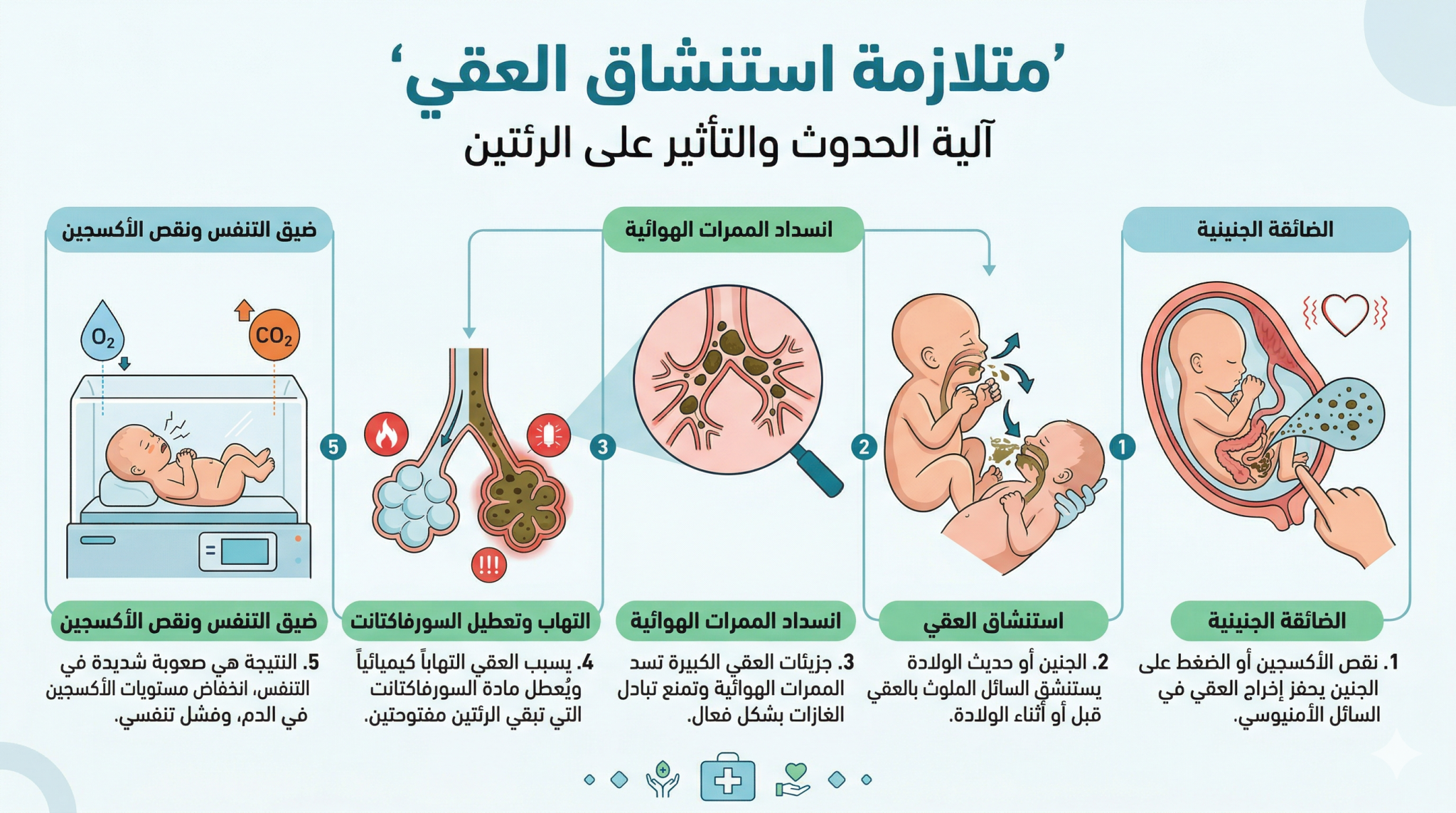
وتبرز الجنين داخل الرحم قبل الولادة هو أمر غير طبيعي وهو غالباً ما يكون دليلاً على تألم الجنين ونقص الأكسجين.
هذا النقص يحفز أمعاءه على الإفراغ، ومع الشعور بالاختناق، قد يأخذ الجنين نفساً عميقاً (شهقة) تسحب هذا البراز إلى داخل رئتيه.”بدلا بلعه مع ماء الجنين
لماذا يتبرز الجنين داخل الرحم ؟
السبب قد يكون قصور او فشل المشيمة او الحمل الطويل, او انضغاط الحبل السري واحيانا في الولادة المقعدية , و فيما يخص الام فقد يتبرز الجنين اذا كانت الام تدخن او لديها سكري غير مضبوط او ارتفاع ضغط شرياني غير معالج
هل تبرز الجنين في الرحم خطر على الجنين ؟
قد يكون الامر كذلك في بعض الحالات وخطرة تبرز الجنين ليست في بلع البراز مع ماء الجنين بل في دخول العقي او براز الجنين الى الرئتين لأن براز الجنين لزج جداً ويعرض الطفل لحظة الولادة الى ضيق النفس ونقص الاوكسجين
فالخطورة هي من لحظة الولادة و ليست داخل الرحم :
وتسمى هذه الحالة متلازمة استنشاق العقي. هذا البراز يسد المجاري التنفسية، يسبب التهاباً رئوياً، وقد يؤدي لتعطيل تبادل الأكسجين تماماً. تزداد هذه الخطورة بشكل خاص في حالات الحمل المديد (بعد الشهر التاسع) أو في حالات الولادة المقعدية.”
كيف أعرف أن الجنين تبرز في الرحم خلال الحمل؟
يجب الشك اذا وجدت اسباب مؤهبة وإذا لاحظتِ انخفاضاً مفاجئاً وملحوظاً في عدد حركات الجنين او إذا أصبحت الحركة عنيفة وهائجة بشكل غير معتاد ثم توقفت
وعند الطبيبة يكون التشخيص من خلال تخطيط قلب الجنين والتصوير بالسونار وفحوص حيوية الجنين
كيف أعرف أن الجنين تبرز في الرحم عند الولادة؟
يكون لون السائل الامنيوسي أخضر وقد يحتاج المولود للاوكسجين
علاج تبرز الجنين في الرحم قبل الولادة:
يتم التركيز على علاج السبب الذس أدى الى تبرز الجنين مثل علاج قصور وفشل المسيمة او سكري الام او تعديل وضع الجنين او إجراء ولادة فورية في حال الحمل المديد
علاج تبرز الجنين في الرحم بعد الولادة :
العلامة الأبرز هي تلون السائل الأمنيوسي باللون الأخضر. عند الولادة، قد يعاني الطفل من سرعة التنفس أو الزرقة.
التدخل الطبي: كأطباء، نقوم فوراً بسحب المفرزات من بلعوم الطفل بمجرد خروج الرأس، وفي الحالات الشديدة نستخدم التنبيب الرغامي ودعم التنفس بالأكسجين.”
المتابعة الدقيقة للحمل ولنبض الجنين وسلامة المشيمة هي مفتاح الأمان.
تفاصيل أكثر فيما يلي :
التعريف/المقدمة:
العقي هو المادة الأولية الموجودة في أمعاء الجنين النامي، ويمثل أول تبرز للمولود الجديد. قد يكون لون العقي أخضر أو بني أو أصفر. [1] يتبرز الأطفال حديثو الولادة الأصحاء مكتملو النمو خلال 24 إلى 48 ساعة بعد الولادة. [2] [3] أما الأطفال الخدج، فعادةً ما يتأخر تبرزهم. [4] [5]
قضايا تثير القلق:
يُشكل وجود العقي في السائل الأمنيوسي حوالي 12-20% من حالات الولادة، وترتفع هذه النسبة بشكل ملحوظ في حالات الولادة المتأخرة (تصل إلى 40%). [6] [7] [8] قد يُشير خروج العقي داخل الرحم إلى نضج طبيعي للجهاز الهضمي، أو قد يكون، وهو ما يُثير القلق، علامة على نقص الأكسجة الحاد أو المزمن لدى الجنين. [6] [ 7] [8] تشمل بعض الحالات المرتبطة بخروج العقي داخل الرحم: قصور المشيمة، وتسمم الحمل، وقلة السائل الأمنيوسي، والتهابات ما حول الولادة، وبعض الأدوية التي تتناولها الأم، مثل الكوكايين. [6] [7] [8] يكون الأطفال الذين يولدون بسائل أمنيوسي ملوث بالعقي أكثر عرضة للإصابة بمضاعفات خطيرة، مثل الاختناق الوليدي وضيق التنفس. [6] [8] قد يؤدي استنشاق العقي عن طريق الخطأ داخل الرحم أو أثناء الولادة إلى مضاعفات خطيرة للرضيع، تُعرف باسم متلازمة استنشاق العقي. [9] تحدث هذه المضاعفات لدى حوالي 3-9% من الأطفال الذين يولدون بسائل أمنيوسي ملطخ بالعقي. [10] وللحد من مخاطر العواقب السلبية المرتبطة بتلطخ السائل الأمنيوسي بالعقي، توصي إرشادات الكلية الأمريكية لأطباء التوليد وأمراض النساء لعام 2014 بتحريض المخاض عند أو بعد الأسبوع 42 من الحمل. [11] وبالمثل، يُنصح بالنظر في تحريض المخاض بين الأسبوعين 41 و42 من الحمل. [11] يُعد خروج العقي داخل الرحم قبل الأسبوع 32 من الحمل نادرًا، وفي الأطفال الخدج، قد يشير السائل الأمنيوسي الملطخ بالعقي إلى التهاب المشيمة والسلى، أو تعفن الدم الجنيني (مثل داء الليستريات)، أو انضغاط الحبل السري داخل الرحم. [12] [13] [6] [8]
الأهمية السريرية:
يُشير خروج العقي خلال 24-48 ساعة من الولادة إلى سلامة أمعاء المولود الجديد وانفتاحها. [14] يُعدّ هذا التقييم مهمًا للفحص الأولي للمولود. [15] [16] قد يُشير عدم خروج العقي بعد 48 ساعة لدى الأطفال مكتملي النمو إلى وجود مرض أو انسداد في أمعاء الرضيع. [17] تشمل التشخيصات التفريقية لتأخر خروج العقي داء هيرشسبرونغ، ومتلازمة انسداد العقي، والعلوص العقي، والتشوهات الشرجية المستقيمية، ومتلازمة القولون الأيسر الصغير، وانسداد الأمعاء. [18] كما يُمكن أن يُؤدي قصور الغدة الدرقية، والإنتان، واضطرابات الكهارل (فرط كالسيوم الدم، نقص بوتاسيوم الدم)، والأدوية التي تتناولها الأم (كبريتات المغنيسيوم، المخدرات غير المشروعة) إلى تأخير خروج العقي. [18] [5] [12]
تدخلات التمريض، والمهن الصحية المساعدة، والفرق متعددة التخصصات
في حال تمزق الأغشية الجنينية، ينبغي على الممرضة تقييم لون السائل الأمنيوسي. يجب أن يكون السائل الأمنيوسي صافيًا، أو بلون القش مع وجود جزيئات صغيرة من الطلاء الدهني فيه. [19] يشير تلون السائل باللون البني أو الأخضر إلى خروج العقي. ولأن الجنين يبتلع السائل الأمنيوسي داخل الرحم، فقد يتواجد العقي في بلعوم فم الرضيع عند الولادة. [20] أثناء الولادة، إذا لوحظ وجود العقي في السائل الأمنيوسي، يجب إشراك فريق إنعاش حديثي الولادة على الفور.
تقليديًا، كان يُجرى شفط مجرى الهواء أثناء الولادة في حال وجود سائل أمنيوسي ملطخ بالعقي. [21] وتوصي أحدث الإرشادات بتغيير هذه الممارسات، مشيرةً إلى أن فوائد هذه الإجراءات غير معروفة، بل وقد تكون ضارة. [21] [22] [23] وفي الإرشادات المُحدَّثة لعام 2015 الصادرة عن جمعية القلب الأمريكية/الأكاديمية الأمريكية لطب الأطفال (AHA/AAP)، لا يُوصى بشفط مجرى الهواء بشكل روتيني أثناء الولادة قبل خروج الكتفين. [22] [23]
إذا كان الرضيع نشيطًا ويتمتع بقوة عضلية جيدة وقدرة تنفسية طبيعية، فيمكن تقديم المزيد من الرعاية له في غرفة الولادة. [22] لا يُنصح بشفط السائل الملطخ بالعقي من البلعوم الفموي بشكل روتيني لدى هؤلاء الرضع. مع ذلك، إذا كان مجرى الهواء مسدودًا، فيُنصح بتنظيفه عن طريق شفط العقي. [24] يُوصى بالمراقبة الدقيقة في قسم حديثي الولادة.
إذا كان الرضيع ضعيفًا ويعاني من ضعف في التوتر العصبي، وعدم كفاية في التنفس، وبطء في ضربات القلب (أقل من 100 نبضة/دقيقة)، فقد كان شفط مجرى الهواء بعد الولادة إجراءً روتينيًا شائعًا في الماضي لتقليل احتمالية الإصابة بمتلازمة شفط العقي. [21] لا توصي إرشادات جمعية القلب الأمريكية/الأكاديمية الأمريكية لطب الأطفال لعام 2015 بهذا الإجراء، بل توصي بالتدبير المناسب الفوري لدعم التهوية والأكسجة، مثل البدء بالتهوية بالضغط الإيجابي. [22] [23] قد تكون هناك حاجة إلى تدخلات مثل التنبيب الرغامي للتهوية بالضغط الإيجابي في الحالات الشديدة، وقد يلزم نقل الرضيع فورًا إلى وحدة العناية المركزة لحديثي الولادة لمزيد من الرعاية. [22] يوصى بتنظيف مجرى الهواء عن طريق شفط العقي إذا كان مجرى الهواء مسدودًا. [24] تؤكد إرشادات جمعية القلب الأمريكية/الأكاديمية الأمريكية لطب الأطفال لعام 2015 على اتباع نفس خطوات الإنعاش للرضع الذين لديهم سائل أمنيوسي ملطخ بالعقي، على غرار الرضع الذين لديهم سائل أمنيوسي صافٍ. [23]
مراقبة التمريض، والمهن الصحية المساعدة، والفريق متعدد التخصصات
أثناء المخاض، يُمكن لتقييم لون السائل الأمنيوسي تحديد ما إذا كان الرضيع مُعرّضًا لخطر استنشاق السائل الأمنيوسي عند الولادة. في حال ملاحظة وجود العقي في السائل الأمنيوسي، يجب إشراك فريق إنعاش حديثي الولادة. في المناطق ذات الموارد المحدودة في مجال رعاية ما حول الولادة، يُمكن تجربة حقن السائل الأمنيوسي، ولكن فوائد هذا الإجراء غير واضحة. [25] تُؤكد أحدث الإرشادات على اتباع نفس إجراءات الإنعاش للرضع الذين لديهم سائل أمنيوسي مُلطّخ بالعقي، على غرار الرضع الذين لديهم سائل أمنيوسي صافٍ. [23] يُعد تقييم التنفس، ولون السائل الأمنيوسي، وعلامات ضيق التنفس (الأنين، وتوسع فتحتي الأنف، وانكماش ما بين الأضلاع، وتسرع التنفس) ضروريًا بعد الولادة. يُعد فحص خروج العقي، الذي يحدث عادةً خلال الأربع والعشرين ساعة الأولى من حياة المولود، جزءًا من الفحص الأولي للمولود الجديد، ويُشير إلى سلامة الجهاز الهضمي وفتحة الشرج.
متلازمة استنشاق العقي بعد تبرز الجنين في الرحم:
هي سببٌ رئيسي لضيق التنفس لدى حديثي الولادة، وتنشأ عندما يتعرضون لسائل أمنيوسي ملوث بالعقي، فتظهر عليهم أعراض لا تُعزى إلى حالات أخرى. ورغم شيوع خروج العقي لدى الأطفال مكتملي النمو ومتأخري النمو، إلا أن استنشاق هذه المادة السميكة المليئة بالشوائب قد يُسبب انسدادًا في المجاري التنفسية، والتهابًا، وتعطيلًا للمادة الفعالة السطحية، وضعفًا في التهوية. يستعرض هذا المقرر الدراسي كيفية مساهمة هذه العمليات في نقص الأكسجة، وعدم تطابق التهوية مع التروية، ومضاعفات مثل ارتفاع ضغط الدم الرئوي المستمر لدى حديثي الولادة ومتلازمات تسرب الهواء، فضلًا عن الأعراض السريرية التي تتراوح بين ضيق تنفس خفيف وفشل تنفسي حاد. لذا، يُعد التشخيص والتدخل في الوقت المناسب أمرًا بالغ الأهمية.
يستكشف هذا النشاط الفيزيولوجيا المرضية، والتقييم التشخيصي، والإدارة الداعمة لمتلازمة شفط العقي. كما سيُحسّن المشاركون قدرتهم على تحديد عوامل الخطر، وتفسير النتائج السريرية، وتطبيق استراتيجيات فعّالة للأكسجة والتهوية بالتعاون مع فريق متعدد التخصصات. صُمم هذا النشاط للعاملين في مجال الرعاية الصحية لتعزيز كفاءة المتعلم في تشخيص متلازمة شفط العقي، وإجراء التقييم الموصى به، واتخاذ القرارات المتعلقة بدعم الجهاز التنفسي والقلب والأوعية الدموية، وتطبيق نهج مناسب متعدد التخصصات لإدارة هذه الحالة لتحقيق أفضل النتائج للرضع المصابين.
أهداف:
- تحديد العمليات الفيزيولوجية المرضية الرئيسية المتورطة في متلازمة شفط العقي.
- قم بتمييز متلازمة شفط العقي عن الأسباب الأخرى لضيق التنفس عند حديثي الولادة باستخدام النتائج السريرية.
- تقييم الرضع المشتبه بإصابتهم بمتلازمة شفط العقي باستخدام أدوات قائمة على الأدلة.
- تنسيق الرعاية بين مختلف الفرق المهنية لتحسين النتائج لدى المرضى الذين يعانون من متلازمة شفط العقي.
مقدمة:
يُعدّ العقي أول براز يخرجه المولود الجديد. في بعض الأحيان، يخرج العقي أثناء المخاض أو الولادة، مما يؤدي إلى ظهور سائل أمنيوسي ملطخ بالعقي. متلازمة استنشاق العقي هي متلازمة ضيق تنفس لدى حديثي الولادة، تحدث عندما لا تُعزى أعراض الجهاز التنفسي إلى سبب آخر. [1] يتسم طيف الأعراض المرتبطة باستنشاق العقي بالاتساع، بدءًا من ضيق تنفس خفيف وصولًا إلى فشل تنفسي حاد. كما تم رصد حالات أكثر خطورة على الحياة مرتبطة بمتلازمة استنشاق العقي، ولا سيما ارتفاع ضغط الدم الرئوي المستمر لدى حديثي الولادة ومتلازمات تسرب الهواء. [2]
أسباب المرض:
تحدث متلازمة استنشاق العقي عندما يستنشق المولود الجديد السائل الأمنيوسي الملطخ بالعقي. يُعدّ السائل الأمنيوسي الملطخ بالعقي شائعًا نسبيًا، ولكنه لا يؤدي دائمًا إلى متلازمة استنشاق العقي. [3] قد يُحفّز الإجهاد الرحمي الناتج عن نقص الأكسجة أو العدوى خروج العقي مبكرًا من الجنين. وعلى عكس براز الرضيع، يبدو العقي أغمق لونًا وأكثر كثافة. يتكوّن العقي من تراكم بقايا الخلايا الجنينية، بما في ذلك الجلد، ومواد الجهاز الهضمي، والشعر، وإفرازات مختلفة. [4] يؤدي استنشاق هذه المواد إلى انسداد المجاري التنفسية، وتحفيز الاستجابات الالتهابية، وتعطيل المادة الفعالة بالسطح. تُضعف هذه التأثيرات مجتمعةً التهوية والأكسجة، مما يُسبب في النهاية ضيقًا تنفسيًا لدى المولود الجديد.
علم الأوبئة ونسب حدوث تبرز الجنين ومتلازمة استنشاق العقي:
يُعدّ السائل الأمنيوسي الملوث بالعقي أكثر شيوعًا لدى حديثي الولادة الذين تجاوزوا موعد الولادة، ويختلف معدل انتشاره باختلاف عمر الحمل. وقد وثّقت إحدى الدراسات وجوده لدى 5.1% من الخدّج، و16.5% من مكتملي النمو، و27.1% من حديثي الولادة الذين تجاوزوا موعد الولادة. [5] ورغم أن فحص السائل الأمنيوسي الملوث بالعقي لا يزال ضروريًا لتشخيص متلازمة شفط العقي، إلا أن نسبة الإصابة به تتراوح بين 2% و10% فقط من الأطفال الذين يولدون عبر سائل أمنيوسي ملوث بالعقي. [3] أما لدى الخدّج، فتقل احتمالية الإصابة به، وقد يُشير إلى الاختناق أو أي مؤشر آخر على الإجهاد داخل الرحم. [6]
يعتمد معدل الإصابة بمتلازمة استنشاق العقي أيضًا على مدى توفر الرعاية الصحية، ويرتفع في المناطق التي تكثر فيها الولادات المتأخرة. وقد لوحظت معدلات أقل في المناطق التي ترتفع فيها نسبة الولادات القيصرية المبكرة، على الرغم من المخاطر الأخرى المرتبطة بالولادة القيصرية. [7] كما أفادت إحدى الدراسات بارتفاع معدل الإصابة بمتلازمة استنشاق العقي في السائل الأمنيوسي لدى المرضى السود. [7] [8] وتشير بعض البيانات إلى أن إعطاء السائل الأمنيوسي أثناء الولادة للأمهات اللاتي يعانين من تلوث السائل الأمنيوسي بالعقي يقلل من معدل الإصابة بمتلازمة استنشاق العقي لدى حديثي الولادة. [9] ومع ذلك، لا يُعد هذا الإجراء معيارًا للرعاية في معظم المراكز الطبية.
الفيزيولوجيا المرضية
لا تزال الآلية المرضية لمتلازمة استنشاق العقي غير مفهومة تمامًا، إلا أن خمس عمليات رئيسية تُشكل الفهم الحالي لها: مرور العقي، والاستنشاق، وانسداد مجرى الهواء، والالتهاب، وتعطيل المادة الفعالة سطحيًا. تُقلل هذه العمليات مجتمعةً من التهوية السنخية وتُفاقم عدم تطابق التهوية والتروية، وهو السبب الرئيسي لنقص الأكسجة لدى الرضع المصابين بمتلازمة استنشاق العقي. يُحفز نقص الأكسجة المستمر تضيق الأوعية الدموية الرئوية، مما يزيد من مقاومة الأوعية الدموية الرئوية ويُسبب تحويل الدم من اليمين إلى اليسار، وهي تغييرات قد تُؤدي إلى ارتفاع ضغط الدم الرئوي المستمر لدى حديثي الولادة. [10]
مرور العقي
نادرًا ما يحدث التبرز الجنيني بين الأسبوعين العشرين والرابع والثلاثين من الحمل. [11] يصبح التبرز داخل الرحم أكثر شيوعًا لدى الأطفال المولودين في أواخر فترة الحمل وبعد الأسبوع السابع والثلاثين. [12] تشمل العوامل المساهمة المقترحة زيادة التمعج، وارتخاء العضلة العاصرة الشرجية، وتغيرات في التوتر العصبي المبهمي والودي أثناء ضائقة الجنين ونقص الأكسجة.
الطموح
أثناء الولادة، عادةً ما يحرك تنفس الجنين السائل الأمنيوسي داخل وخارج الرئتين. وعندما يتلوث السائل بالعقي، يزداد خطر الاستنشاق. ويمكن أن يؤدي نقص الأكسجين إلى تفاقم لهث الجنين، مما ينتج عنه استنشاق كمية أكبر من السائل الملوث بالعقي. [13]
انسداد مجرى الهواء
قد يؤدي تراكم العقي الكثيف مع ضيق مجاري الهواء لدى الجنين إلى انسداد تدفق الهواء، مما يُشابه استنشاق جسم غريب. وقد يُسبب انسداد العقي انسدادًا كاملًا مع انهيار الرئة البعيدة وانخماصها. أما الانسداد الجزئي فيُحدث تأثيرًا يُشبه صمام الكرة مع احتباس الهواء وزيادة خطر متلازمات تسرب الهواء، وخاصة استرواح الصدر. وتشير الأدلة الحديثة إلى أن الانسداد لا يحدث دائمًا مع متلازمة استنشاق العقي، ولا يُمكن أن يُفسرها بشكل كامل. [14]
اشتعال
تُفعّل مكونات العقي مسارات التهابية تُسهم في ضيق التنفس وتُسبب التهاب الرئة الكيميائي. وقد وُثّقت مستويات مرتفعة من ميتالوبروتينيز المصفوفة-8، وإنترلوكين-6، وإنترلوكين-8، وإنترفيرون-غاما، وعامل نخر الورم-ألفا لدى الرضع المصابين. [15] [16]
تعطيل المواد الفعالة بالسطح:
يمكن أن يؤدي الالتهاب والتحلل المائي إلى تغيير وتعطيل المادة الفعالة سطحياً او السورفاكتانت. [17] وهذا بدوره يؤدي إلى زيادة التوتر السطحي، وانخفاض مرونة الجهاز التنفسي، وضعف الأكسجة. وبالتالي، يساهم ذلك في تفاقم ضيق التنفس المصاحب لمتلازمة استنشاق العقي.
التاريخ والحالة البدنية
التاريخ السريري
تشمل السمات التاريخية ذات الصلة التي تدعم تشخيص متلازمة استنشاق العقي: ولادة طفل مكتمل النمو أو متأخر النمو، وضيق تنفس حديث الولادة دون وجود تفسير بديل، ووجود سائل أمنيوسي ملطخ بالعقي. تخلق هذه العناصر سياقًا سريريًا يثير الشك في استنشاق العقي عند ظهور ضيق التنفس بعد الولادة بفترة وجيزة. [10]
نتائج الفحص البدني
قد يكشف الفحص السريري عن عدة علامات تتوافق مع متلازمة استنشاق العقي. تشمل علامات تأخر الولادة فقدان الطلاء الدهني، وتقشر الجلد، وطول الأظافر. أما مؤشرات ضيق التنفس عند الولادة فتشمل عادةً بطء القلب، ونقص الأكسجة، والزرقة، وسرعة التنفس. كما أن اكتئاب ما بعد الولادة، والذي يتجلى في ضعف الرضيع أو خموله، يعزز المخاوف. ويؤكد وجود العقي في السائل الأمنيوسي وظهوره بوضوح على جلد المولود أو الحبل السري التشخيص.
تقييم
تُعدّ السمات السريرية أساسية في تشخيص متلازمة استنشاق العقي المشتبه بها. وهذا أمر بالغ الأهمية، إذ قد يكون التدخل المبكر والتدبير العلاجي ضروريين لدعم الجهاز التنفسي والقلب والأوعية الدموية. بالإضافة إلى التقييم السريري، تشمل الدراسات التشخيصية المستخدمة في تقييم متلازمة استنشاق العقي ما يلي:
- صورة الصدر بالأشعة السينية : تكون نتائج التصوير المبكر غير نوعية، وتشمل كثافات خطية ثنائية الجانب. أما النتائج اللاحقة فتشمل فرط انتفاخ الرئتين، وتسطح الحجاب الحاجز، وانخماص الرئة. كما يمكن رؤية استرواح الصدر.
- تحليل غازات الدم الشرياني (ABG) : اختبار تشخيصي يُستخدم لتقييم شدة الفشل التنفسي وتوجيه العلاج (التنبيب، التهوية الميكانيكية). في الحالات الشديدة، يُظهر تحليل غازات الدم الشرياني نقص الأكسجة، وفرط ثاني أكسيد الكربون، وحموضة الدم التنفسية.
- قياس التأكسج النبضي : تقيس أداة التقييم هذه مستوى الأكسجة ودرجة التحويل (التفاضل قبل القناة وبعد القناة).
- تخطيط صدى القلب : أداة أساسية لتقييم وظائف القلب والكشف عن علامات ارتفاع ضغط الدم الرئوي المستمر عند حديثي الولادة واختلال وظائف البطين الأيمن. كما يساعد تخطيط صدى القلب في تحديد تشريح القلب وتقييم أي تحويل دموي من اليمين إلى اليسار على مستوى القلب.
- زراعة الدم والقصبة الهوائية : يُعدّ تقييم الإنتان والالتهاب الرئوي أمرًا بالغ الأهمية في سياق ضائقة حديثي الولادة. غالبًا ما يُبدأ العلاج التجريبي بالمضادات الحيوية؛ ومع ذلك، تشير الدراسات إلى أنه على الرغم من ارتفاع مؤشرات الالتهاب، إلا أن العلاقة بين ارتفاع مؤشرات الالتهاب وإيجابية زراعة الدم ضعيفة. [18]
العلاج / الإدارة
ينبغي أن يتلقى الرضع المولودون بسائل أمنيوسي ملوث بالعقي رعاية حديثي الولادة الروتينية مع مراقبتهم عن كثب لرصد أي علامات ضيق تنفس، وذلك وفقًا لإرشادات الإنعاش المعتمدة لحديثي الولادة. لم تعد إرشادات عام 2015 الصادرة عن جمعية القلب الأمريكية، واللجنة الدولية للاتصال بشأن الإنعاش، والأكاديمية الأمريكية لطب الأطفال توصي بالشفط الرغامي الروتيني للرضع غير النشطين المصابين بسائل أمنيوسي ملوث بالعقي. [19] [20] [21] ولا تزال المراقبة المستمرة للمؤشرات السريرية لمتلازمة استنشاق العقي ضرورية لتمكين التدخل في الوقت المناسب. يُعد استنشاق العقي عامل خطر كبير للاختناق عند الولادة، مما قد يستدعي استخدام التبريد العلاجي. [22] [23] [22] ومع ذلك، قد يؤدي هذا العلاج بدوره إلى تفاقم ارتفاع ضغط الدم الرئوي، مما يستلزم توخي الحذر الشديد والمراقبة الدقيقة في مركز قادر على توفير مجموعة كاملة من العلاجات، مثل الأكسجة الغشائية خارج الجسم (ECMO). [24]
يركز علاج متلازمة شفط العقي بشكل أساسي على الرعاية الداعمة، حيث يُحسّن التشخيص والتدخل المبكران النتائج ويقللان من معدلات الاعتلال والوفيات. ويتطلب العلاج الفعال فريقًا متعدد التخصصات منسقًا، يضم أطباء التوليد، والقابلات، وأطباء حديثي الولادة، وأخصائيي العلاج التنفسي، والممرضات، وأطباء أمراض الرئة للأطفال، وأطباء القلب للأطفال.
غالبًا ما يصبح العلاج بالأكسجين ضروريًا، مع استهداف تشبع الأكسجين بنسبة تزيد عن 90% لمنع نقص الأكسجة في الأنسجة ودعم الأكسجة الكافية. يمكن أن يؤدي نقص الأكسجة إلى تضيق الأوعية الدموية الرئوية، مما يزيد من مقاومة الأوعية الدموية الرئوية ويزيد من تفاقم ارتفاع ضغط الدم الرئوي المستمر عند حديثي الولادة. قد يكون الدعم التنفسي ضروريًا في حالات نقص الأكسجة المستعصي، أو احتباس ثاني أكسيد الكربون، أو تفاقم ضيق التنفس، كما أنه يدعم المرضى الذين يعانون من ارتفاع ضغط الدم الرئوي المستمر عند حديثي الولادة أو متلازمات تسرب الهواء. لا توجد استراتيجية تهوية موحدة؛ يساعد رصد الأكسجة وإجراء تحاليل غازات الدم الشرياني المتكررة على تحسين الدعم التنفسي. قد تتطلب الحالات الشديدة والمستعصية استخدام جهاز الأكسجة الغشائية خارج الجسم (ECMO) لتحقيق استقرار القلب والجهاز التنفسي.
لا يُعدّ العلاج بالمواد الفعالة سطحيًا إجراءً قياسيًا، ولكنه قد يُفيد الحالات التي يُساهم فيها تعطيل هذه المواد في قصور الجهاز التنفسي. [2] [25] تشير بعض البيانات إلى أن المواد الفعالة سطحيًا قد تُقلل الحاجة إلى التهوية الميكانيكية، من بين فوائد أخرى، ولكن هناك حاجة إلى تجارب سريرية مستقبلية أوسع نطاقًا لتأكيد هذه النتائج. [26] يُمكن أن يُساعد استنشاق أكسيد النيتريك، وهو موسع للأوعية الدموية الرئوية، في السيطرة على ارتفاع ضغط الدم الرئوي وارتفاع ضغط الدم الرئوي المستمر عند حديثي الولادة، مما يُحسّن الأكسجة ويُقلل التحويلة من اليمين إلى اليسار. في الحالات الشديدة، يُمكن استخدام موسعات إضافية للأوعية الدموية الرئوية. كما يُمكن أن يُساعد جهاز التذبذب عالي التردد في زيادة الأكسجة عن طريق الحفاظ على متوسط ضغط مرتفع في مجرى الهواء. قد يُساعد استنشاق أكسيد النيتريك في تجنب الحاجة إلى جهاز الأكسجة الغشائية خارج الجسم (ECMO) عن طريق خفض ارتفاع ضغط الدم الرئوي.
التشخيص التفريقي
ينبغي أن تشمل التشخيصات التفريقية لمتلازمة شفط العقي أسبابًا أخرى لضيق حديثي الولادة، بما في ذلك:
- متلازمة الضائقة التنفسية (أكثر شيوعًا عند الأطفال الخدج)
- تسرع التنفس العابر عند حديثي الولادة (عادة ما يزول في غضون 72 ساعة)
- في حالات الإنتان/العدوى/الالتهاب الرئوي، يجب تقييم أي مولود جديد يعاني من ضائقة بحثًا عن العدوى
- أمراض القلب الخلقية (يتم تشخيصها عادةً عن طريق تخطيط صدى القلب)
التكهن
تُقدّر نسبة الوفيات في متلازمة استنشاق العقي بنحو 1.2%، وذلك استنادًا إلى دراسة استرجاعية واسعة النطاق أُجريت في الولايات المتحدة. وهذه النسبة أقل من نسبة الوفيات المُسجّلة في الدول النامية. [27] يتعافى معظم الرضع المصابين تمامًا، مع توقعات جيدة على المدى الطويل ومضاعفات قليلة طويلة الأمد.
المضاعفات
تشمل المضاعفات قصيرة المدى لمتلازمة استنشاق العقي ما يلي:
- اعتلال الدماغ الإقفاري بنقص الأكسجة
- ارتفاع ضغط الدم الرئوي المستمر عند حديثي الولادة
- متلازمات تسرب الهواء، وخاصة عند حديثي الولادة في أواخر فترة الحمل [28]
تشمل المضاعفات طويلة الأمد لمتلازمة استنشاق العقي ما يلي:
- تطور لاحق لأمراض مجرى الهواء التفاعلية
- كما أنهم معرضون لخطر الإصابة باضطرابات النمو العصبي، والتي قد تكون مرتبطة أيضًا بالتنبيب المطول والتهوية الميكانيكية والحاجة المطولة للأكسجين.
الاستشارات
تشمل الاستشارات التي قد تُجرى في إدارة متلازمة شفط العقي ما يلي:
- طب قلب الأطفال، إذا لزم الأمر إجراء تخطيط صدى القلب
- فريق ECMO، إذا لزم الأمر، لإجراء عملية القسطرة
الوقاية وتثقيف المرضى:
يُصيب استنشاق العقي بشكل أساسي الأطفال حديثي الولادة مكتملي النمو أو الذين وُلدوا بعد اكتمال نموهم، والذين تم إدخال العقي إلى السائل الأمنيوسي. تحدث هذه الحالة في أقل من 10% من الرضع الذين تعرضوا لسائل أمنيوسي ملوث بالعقي. وهي تُعدّ سببًا رئيسيًا لضيق التنفس لدى حديثي الولادة، مما يستدعي التشخيص والعلاج الفوريين. ينبغي على الأطباء تقييم الحالة واستبعاد الأسباب المحتملة الأخرى، مثل التهابات حديثي الولادة، لضمان التشخيص الدقيق. في المقابل، قد يُصاب الرضع بمتلازمة استنشاق العقي دون وجود تاريخ سابق لاستنشاق العقي في السائل الأمنيوسي. [29]
يلعب تثقيف الوالدين دورًا بالغ الأهمية، إذ تتضمن إدارة الحالة عادةً إدخال الطفل إلى وحدة العناية المركزة لحديثي الولادة، وتركز على الرعاية الداعمة. ويؤدي التشخيص المبكر والتدخل في الوقت المناسب إلى تحسين النتائج بشكل ملحوظ، ويتعافى معظم الأطفال المصابين تمامًا مع الحد الأدنى من المضاعفات طويلة الأمد.
تحسين نتائج فرق الرعاية الصحية
متلازمة استنشاق العقي تحدث عندما يستنشق المولود الجديد السائل الأمنيوسي الملوث بالعقي، وتصيب في أغلب الأحيان الأطفال مكتملي النمو أو الذين تجاوزوا موعد ولادتهم. على الرغم من أن أقل من 10% من الأطفال الذين يتعرضون للسائل الملوث بالعقي يصابون بهذه المتلازمة، إلا أنها تُعد سببًا رئيسيًا لضيق التنفس لدى حديثي الولادة. تشمل الآليات الفيزيولوجية المرضية انسداد مجرى الهواء، والالتهاب، وتعطيل المادة الفعالة السطحية، مما يُسهم في نقص الأكسجة، وفي الحالات الشديدة، ارتفاع ضغط الدم الرئوي المستمر لدى حديثي الولادة. يُعد التشخيص المبكر، والتمييز بين هذه المتلازمة وغيرها من أسباب ضيق التنفس لدى حديثي الولادة، والتدبير الداعم الفوري، أمورًا بالغة الأهمية لتحسين النتائج. يتعافى معظم الأطفال تمامًا مع التدخل في الوقت المناسب، ولكن غالبًا ما تتطلب الرعاية إدخالهم إلى وحدة العناية المركزة لحديثي الولادة والتنسيق بين العديد من المتخصصين في الرعاية الصحية.
تتطلب الإدارة الفعالة لمتلازمة شفط العقي مهارات ومسؤوليات منسقة بين أعضاء الفريق متعدد التخصصات. يجب على الأطباء، وأطباء الممارسة العامة، والممارسين المتقدمين، تقييم وتشخيص الرضع بسرعة، وبدء دعم الجهاز التنفسي، وتحديد الحاجة إلى تدخلات متقدمة. يراقب الممرضون وأخصائيو العلاج التنفسي مستوى الأكسجين، ويطبقون استراتيجيات التهوية، ويقدمون رعاية مستمرة بجانب سرير الرضيع. يضمن الصيادلة توفر الأدوية بالجرعات المناسبة، بما في ذلك السورفاكتانت أو أكسيد النيتريك المستنشق عند الحاجة. يعزز التواصل والتنسيق بين مختلف التخصصات سلامة المريض، ويحسن قرارات العلاج، ويرفع من أداء الفريق، مما يضمن حصول المواليد الجدد على رعاية في الوقت المناسب، قائمة على الأدلة، ومتمحورة حول المريض.
آخر تحديث: 06/04/2026
References
- 1.
- Fanaroff AA. Meconium aspiration syndrome: historical aspects. J Perinatol. 2008 Dec;28 Suppl 3:S3-7. [PubMed]
- 2.
- Vain NE, Batton DG. Meconium “aspiration” (or respiratory distress associated with meconium-stained amniotic fluid?). Semin Fetal Neonatal Med. 2017 Aug;22(4):214-219. [PubMed]
- 3.
- Whitfield JM, Charsha DS, Chiruvolu A. Prevention of meconium aspiration syndrome: an update and the Baylor experience. Proc (Bayl Univ Med Cent). 2009 Apr;22(2):128-31. [PMC free article] [PubMed]
- 4.
- RAPOPORT S, BUCHANAN DJ. The composition of Meconium; isolation of blood-group-specific polysaccharides; abnormal compositions of meconium in meconium ileus. Science. 1950 Aug 04;112(2901):150-3. [PubMed]
- 5.
- Balchin I, Whittaker JC, Lamont RF, Steer PJ. Maternal and fetal characteristics associated with meconium-stained amniotic fluid. Obstet Gynecol. 2011 Apr;117(4):828-835. [PubMed]
- 6.
- Khare C, Abraham AR, Gautam G, Patel S. Meconium aspiration syndrome in a preterm newborn: An orphan disease. Trop Doct. 2024 Apr;54(2):207-208. [PubMed]
- 7.
- Saleh AM, Dudenhausen JW, Ahmed B. Increased rates of cesarean sections and large families: a potentially dangerous combination. J Perinat Med. 2017 Jul 26;45(5):517-521. [PubMed]
- 8.
- Alexander GR, Hulsey TC, Robillard PY, De Caunes F, Papiernik E. Determinants of meconium-stained amniotic fluid in term pregnancies. J Perinatol. 1994 Jul-Aug;14(4):259-63. [PubMed]
- 9.
- Davis JD, Sanchez-Ramos L, McKinney JA, Lin L, Kaunitz AM. Intrapartum amnioinfusion reduces meconium aspiration syndrome and improves neonatal outcomes in patients with meconium-stained fluid: a systematic review and meta-analysis. Am J Obstet Gynecol. 2023 May;228(5S):S1179-S1191.e19. [PubMed]
- 10.
- Osman A, Halling C, Crume M, Al Tabosh H, Odackal N, Ball MK. Meconium aspiration syndrome: a comprehensive review. J Perinatol. 2023 Oct;43(10):1211-1221. [PubMed]
- 11.
- Abramovich DR, Gray ES. Physiologic fetal defecation in midpregnancy. Obstet Gynecol. 1982 Sep;60(3):294-6. [PubMed]
- 12.
- Matthews TG, Warshaw JB. Relevance of the gestational age distribution of meconium passage in utero. Pediatrics. 1979 Jul;64(1):30-1. [PubMed]
- 13.
- Hooper SB, Harding R. Changes in lung liquid dynamics induced by prolonged fetal hypoxemia. J Appl Physiol (1985). 1990 Jul;69(1):127-35. [PubMed]
- 14.
- Ghidini A, Spong CY. Severe meconium aspiration syndrome is not caused by aspiration of meconium. Am J Obstet Gynecol. 2001 Oct;185(4):931-8. [PubMed]
- 15.
- Lee J, Romero R, Lee KA, Kim EN, Korzeniewski SJ, Chaemsaithong P, Yoon BH. Meconium aspiration syndrome: a role for fetal systemic inflammation. Am J Obstet Gynecol. 2016 Mar;214(3):366.e1-9. [PMC free article] [PubMed]
- 16.
- Okazaki K, Kondo M, Kato M, Kakinuma R, Nishida A, Noda M, Taniguchi K, Kimura H. Serum cytokine and chemokine profiles in neonates with meconium aspiration syndrome. Pediatrics. 2008 Apr;121(4):e748-53. [PubMed]
- 17.
- Autilio C, Echaide M, Shankar-Aguilera S, Bragado R, Amidani D, Salomone F, Pérez-Gil J, De Luca D. Surfactant Injury in the Early Phase of Severe Meconium Aspiration Syndrome. Am J Respir Cell Mol Biol. 2020 Sep;63(3):327-337. [PubMed]
- 18.
- Periasamy U, Salvador A, Janeczko M. Pattern of Inflammatory Markers and Use of Antibiotics in Meconium Aspiration Syndrome: A Retrospective Cohort Study. Cureus. 2023 Sep;15(9):e44921. [PMC free article] [PubMed]
- 19.
- Wyckoff MH, Aziz K, Escobedo MB, Kapadia VS, Kattwinkel J, Perlman JM, Simon WM, Weiner GM, Zaichkin JG. Part 13: Neonatal Resuscitation: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015 Nov 03;132(18 Suppl 2):S543-60. [PubMed]
- 20.
- Perlman JM, Wyllie J, Kattwinkel J, Wyckoff MH, Aziz K, Guinsburg R, Kim HS, Liley HG, Mildenhall L, Simon WM, Szyld E, Tamura M, Velaphi S., Neonatal Resuscitation Chapter Collaborators. Part 7: Neonatal Resuscitation: 2015 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Circulation. 2015 Oct 20;132(16 Suppl 1):S204-41. [PubMed]
- 21.
- Dini G, Ceccarelli S, Celi F, Semeraro CM, Gorello P, Verrotti A. Meconium aspiration syndrome: from pathophysiology to treatment. Ann Med Surg (Lond). 2024 Apr;86(4):2023-2031. [PMC free article] [PubMed]
- 22.
- Shah M, Sakr M, Balasundaram P. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Sep 14, 2025. Neonatal Therapeutic Hypothermia. [PubMed]
- 23.
- Gillam-Krakauer M, Shah M, Gowen Jr CW. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Oct 5, 2024. Birth Asphyxia. [PubMed]
- 24.
- Sankaran D, Li JRA, Lakshminrusimha S. Meconium Aspiration Syndrome, Hypoxic-Ischemic Encephalopathy and Therapeutic Hypothermia-A Recipe for Severe Pulmonary Hypertension? Children (Basel). 2024 Jun 01;11(6) [PMC free article] [PubMed]
- 25.
- Dargaville PA, Herting E, Soll RF. Neonatal surfactant therapy beyond respiratory distress syndrome. Semin Fetal Neonatal Med. 2023 Dec;28(6):101501. [PubMed]
- 26.
- Prasath A, Chotzoglou E, Ahmad A, Diaz E, Burchfield P, Brown LS, Nelson DB, Stumpf K, Kakkilaya V. Less invasive surfactant administration for meconium aspiration syndrome. BMJ Paediatr Open. 2025 May 12;9(1) [PMC free article] [PubMed]
- 27.
- Singh BS, Clark RH, Powers RJ, Spitzer AR. Meconium aspiration syndrome remains a significant problem in the NICU: outcomes and treatment patterns in term neonates admitted for intensive care during a ten-year period. J Perinatol. 2009 Jul;29(7):497-503. [PubMed]
- 28.
- Luo L, Zhang M, Tang J, Li W, He Y, Qu Y, Mu D. Clinical characteristics of meconium aspiration syndrome in neonates with different gestational ages and the risk factors for neurological injury and death: A 9-year cohort study. Front Pediatr. 2023;11:1110891. [PMC free article] [PubMed]
- 29.
- Padre J, Chen J, Devadas R, Rasheed A, O’Neill A, Martin C, Lissaman C, Thomas N. Meconium aspiration syndrome in the absence of meconium-stained amniotic fluid-A paradox. Acta Paediatr. 2024 Nov;113(11):2408-2410. [PubMed]