موت ووفاةالجنين في بطن امه
وفاة الجنين داخل الرحم, الطفل المليص, ماذا يحدث عندما يموت الجنين في بطن أمه؟ ما الذي يقتل الجنين في بطن أمه؟ إذا كان الجنين ميت كيف ينزل؟ كم من الوقت يمكن أن يبقى الجنين في الرحم بعد الوفاة؟ كم من الوقت يبقى الجنين الميت في بطن أمه؟ ماذا يحدث للمرأة إذا مات الجنين في بطنها؟ ماذا تشعر الحامل إذا مات الجنين؟ ما هي أسباب وفاة الطفل في بطن الأم؟ ماذا يحدث إذا لم يتم إزالة الجنين الميت؟
وتُعرف وفيات الأجنة في مراحل الحمل المتأخرة (عند الأسبوع العشرين من الحمل أو أكثر، أو الأسبوع الثامن والعشرين أو أكثر، على سبيل المثال) أحيانًا باسم ولادة جنين ميت.
تعريف موت أو وفاة الجنين:
يُعدّ فقدان الجنين في أي مرحلة من مراحل الحمل موتًا جنينيًا. ووفقًا لتعديل عام 2003 لإجراءات ترميز سبب وفاة الجنين بموجب التصنيف الدولي للأمراض (ICD-10)، يُعرّف المركز الوطني للإحصاءات الصحية وفاة الجنين بأنها “الوفاة قبل خروج الجنين أو استخراجه بالكامل من رحم الأم، بغض النظر عن مدة الحمل، والتي لا تُعدّ إنهاءً مُستحثًا للحمل. ويُستدل على الوفاة من خلال عدم تنفس الجنين أو ظهور أي دليل آخر على الحياة بعد خروجه أو استخراجه، مثل نبض القلب، أو نبض الحبل السري، أو حركة العضلات الإرادية الواضحة. ويجب التمييز بين نبضات القلب والتقلصات القلبية العابرة، كما يجب التمييز بين التنفس ومحاولات التنفس أو اللهثات العابرة.”
يُعرّف المركز الوطني الأمريكي للإحصاءات الصحية موت الجنين بأنه ولادة جنين لا تظهر عليه أي علامات للحياة، كما يتضح من غياب التنفس، ونبضات القلب، ونبض الحبل السري، أو الحركات الواضحة للعضلات الإرادية. [ 1 ]
في الولايات المتحدة، لا يوجد تعريف موحد لمصطلح “ولادة جنين ميت” أو “وفاة الجنين”. ويُفضّل استخدام مصطلح “ولادة جنين ميت ” بين مجموعات الآباء، ويُستخدم هذا المصطلح بشكل متزايد بدلاً من مصطلح ” وفاة الجنين” . [ 2 ]
لأغراض إحصائية، تُصنّف حالات فقدان الجنين وفقًا لعمر الحمل. يُصنّف الموت الذي يحدث قبل الأسبوع العشرين من الحمل عادةً على أنه إجهاض تلقائي؛ أما الموت الذي يحدث بعد الأسبوع العشرين فيُعتبر موتًا للجنين أو ولادة جنين ميت. تُعرّف العديد من الولايات موت الجنين بوزن جنيني يزيد عن أو يساوي 350 غرامًا، وهي قيمة تُمثّل النسبة المئوية الخمسين للوزن عند الأسبوع العشرين من الحمل.
على الرغم من أن هذا التعريف لوفاة الجنين هو الأكثر استخداماً في الأدبيات الطبية، إلا أنه ليس التعريف الوحيد المُستخدم. حتى داخل الولايات المتحدة، توجد اختلافات كبيرة في التعريفات المُستخدمة.
بالإضافة إلى ذلك، لا تُفسّر جميع الولايات أسابيع الحمل بالطريقة نفسها. ففي كاليفورنيا، يُصاغ مصطلح “عشرون أسبوعًا من الحمل” بعبارة “عشرون أسبوعًا من الحمل داخل الرحم”، وبالتالي يُفسّر على أنه 23 أسبوعًا من تاريخ آخر دورة شهرية. (لا يحدث انغراس البويضة المخصبة في الرحم إلا بعد أسبوع واحد من الإخصاب). يجب على الأطباء التحقق من متطلبات الإبلاغ في الولاية (الولايات) التي يمارسون فيها مهنتهم.
معدل وفيات الأجنة:
أفاد المركز الوطني للإحصاءات الصحية بوقوع 20,854 حالة وفاة جنينية في الولايات المتحدة عام 2020، عند بلوغ الحمل 20 أسبوعًا أو أكثر. [ 3 ] وبلغ معدل وفيات الأجنة في الولايات المتحدة 5.74 حالة وفاة جنينية عند بلوغ الحمل 20 أسبوعًا أو أكثر لكل 1000 ولادة حية ووفاة جنينية. ومع تقلبات طفيفة، انخفض معدل وفيات الأجنة الإجمالي في الولايات المتحدة بنسبة 23% منذ عام 1990 (7.49).
في عام 2020، سُجِّل أعلى معدل وفيات الأجنة في الولايات المتحدة بين النساء من سكان هاواي الأصليين أو غيرهم من سكان جزر المحيط الهادئ (10.59) والنساء السود غير اللاتينيات (10.34)، بينما سُجِّل أدنى معدل بين النساء الآسيويات غير اللاتينيات (3.93)، يليهن النساء البيض غير اللاتينيات (4.73) ثم النساء اللاتينيات (4.86). [ 3 ] تساهم عوامل عديدة، منها الوراثة والبيئة والضغط النفسي والقضايا الاجتماعية وإمكانية الوصول إلى الرعاية الطبية وجودتها والسلوكيات، في التفاوت العرقي في حالات الإملاص. [ 4 ] كما يُعزى التفاوت في الصحة، بما في ذلك اعتلالات ووفيات الفترة المحيطة بالولادة، إلى التحيز العنصري والعنصرية، سواءً كانا ضمنيين أو صريحين. [ 5 ]
كان معدل وفيات الأجنة في حالات الحمل بتوأم (12.12) أكثر من ضعف معدل وفيات الأجنة في حالات الحمل بجنين واحد (5.51) (الجدول 1). أما معدل وفيات الأجنة في حالات الحمل بثلاثة توائم أو أكثر (28.72) فكان أكثر من خمسة أضعاف معدل وفيات الأجنة في حالات الحمل بجنين واحد. [ 3 ] يزداد خطر ولادة جنين ميت في جميع حالات الحمل بتوأم مع تقدم عمر الحمل، ويكون هذا الخطر أعلى بكثير في حالات الحمل بتوأم أحادي المشيمة مقارنةً بحالات الحمل بتوأم ثنائي المشيمة. [ 6 ]
يتباين معدل وفيات الأجنة عالميًا بشكل كبير تبعًا لجودة الرعاية الطبية المتاحة في البلد المعني والتعريفات المستخدمة لتصنيف وفيات الأجنة. في عام 2019، قُدِّر عدد المواليد الموتى عالميًا بنحو 2.0 مليون طفل (بفاصل ثقة 90% يتراوح بين 1.9 و2.2) عند بلوغهم 28 أسبوعًا أو أكثر من الحمل، بمعدل عالمي للمواليد الموتى بلغ 13.9 حالة (بفاصل ثقة 90% يتراوح بين 13.5 و15.4) لكل 1000 ولادة. وسُجِّلت أعلى معدلات المواليد الموتى في غرب ووسط أفريقيا (22.8 حالة لكل 1000 ولادة)، وأدناها في غرب أوروبا (2.9 حالة لكل 1000 ولادة). [ 7 ]
أطلقت منظمة الصحة العالمية خطة العمل لكل مولود جديد (ENAP) في عام 2014 لتوفير خارطة طريق للإجراءات الاستراتيجية الرامية إلى إنهاء وفيات المواليد الجدد والولادات الميتة التي يمكن الوقاية منها. [ 8 ] وبحلول عام 2030، تستهدف خطة العمل لكل مولود جديد خفض معدل وفيات المواليد الميتة إلى 12 حالة وفاة أو أقل لكل 1000 ولادة حية. وفي عام 2020، كان 56 بلدًا معرضًا لخطر عدم تحقيق هدف خطة العمل لكل مولود جديد فيما يتعلق بمعدل وفيات المواليد الميتة، منها 45 بلدًا بحاجة إلى مضاعفة تقدمها أكثر من مرتين لتحقيق هذا الهدف بحلول عام 2030. [ 9 ]
تشخيص وفاة وموت الجنين:
يُعدّ التاريخ المرضي والفحص السريري محدودَي الفائدة في تشخيص وفاة الجنين. ففي معظم الحالات، يكون العرض الوحيد هو انخفاض حركة الجنين. ويُشير عدم القدرة على سماع نبضات قلب الجنين أثناء الفحص إلى وفاته، إلا أن هذا ليس تشخيصًا قاطعًا، ويجب تأكيد الوفاة بالفحص بالموجات فوق الصوتية.
يُشخَّص موت الجنين برؤية قلبه وغياب نبضاته. أما الإملاص فيُشير إليه غياب أي علامات للحياة بعد الولادة، بما في ذلك غياب نبضات القلب، ونبضات الحبل السري، والتنفس، أو حركات العضلات الإرادية.
على الرغم من أن هذا التعريف لوفاة الجنين هو الأكثر استخداماً في الأدبيات الطبية، إلا أنه ليس التعريف الوحيد المُستخدم. حتى داخل الولايات المتحدة، توجد اختلافات كبيرة في التعريفات المُستخدمة.
بالإضافة إلى ذلك، لا تُفسّر جميع الولايات أسابيع الحمل بالطريقة نفسها. ففي كاليفورنيا، يُصاغ مصطلح “عشرون أسبوعًا من الحمل” بعبارة “عشرون أسبوعًا من الحمل داخل الرحم”، وبالتالي يُفسّر على أنه 23 أسبوعًا من تاريخ آخر دورة شهرية. (لا يحدث انغراس البويضة المخصبة في الرحم إلا بعد أسبوع واحد من الإخصاب). يجب على الأطباء التحقق من متطلبات الإبلاغ في الولاية (الولايات) التي يمارسون فيها مهنتهم.
تشخيص وفاة الجنين
يُعدّ التاريخ المرضي والفحص السريري محدودَي الفائدة في تشخيص وفاة الجنين. ففي معظم الحالات، يكون العرض الوحيد هو انخفاض حركة الجنين. ويُشير عدم القدرة على سماع نبضات قلب الجنين أثناء الفحص إلى وفاته، إلا أن هذا ليس تشخيصًا قاطعًا، ويجب تأكيد الوفاة بالفحص بالموجات فوق الصوتية.
يُشخَّص موت الجنين برؤية قلبه وغياب نبضاته. أما الإملاص فيُشير إليه غياب أي علامات للحياة بعد الولادة، بما في ذلك غياب نبضات القلب، ونبضات الحبل السري، والتنفس، أو حركات العضلات الإرادية.
التعامل وعلاج حالات وفاة وموت الجنين في بطن أمه:
بمجرد تأكيد تشخيص وفاة الجنين، يجب إبلاغ المريضة بحالتها. غالبًا ما يساعدها رؤية الأم لانعدام نبضات قلب الجنين على تقبّل التشخيص. تعتمد طريقة وتوقيت الولادة بعد ولادة جنين ميت على عمر الحمل عند حدوث الوفاة، وتاريخ الأم التوليدي (مثل إجراء عملية استئصال الرحم سابقًا)، ورغبة الأم. [ 2 ]
يُنصح بإنهاء الحمل عند تشخيص وفاة الجنين في حالة الحمل الفردي. وتختلف استجابات المريضات لهذا التوصية؛ فبعضهن يرغبن في بدء تحريض الولادة فورًا، بينما تفضل أخريات تأجيله لبضع ساعات أو أيام حتى يصبحن مستعدات نفسيًا. لا يُعد توقيت الولادة حاسمًا إلا في حال وجود حالة مرضية مصاحبة تُعرّض صحة الأم للخطر، مثل تسمم الحمل، أو متلازمة هيلب، أو انفصال المشيمة، أو اضطرابات التخثر. تُعد اضطرابات التخثر المرتبطة باحتباس الجنين لفترة طويلة غير شائعة، ولكن وجدت إحدى الدراسات أن 4% من النساء المصابات بوفاة الجنين داخل الرحم يُصبن باضطرابات التخثر دون سبب واضح. [ 10 ] يمكن تقليل هذا الخطر من خلال التشخيص المبكر والولادة العاجلة في حال وجود نتائج غير طبيعية في التحاليل المخبرية، مثل انخفاض عدد الصفائح الدموية، أو زيادة زمن البروثرومبين، أو انخفاض مستوى الفيبرينوجين.
قد تحدث وفاة الجنين أيضًا في حالات الحمل المتعدد، وتكون إدارة الحالة أكثر تعقيدًا نظرًا لوجود جنين حي. في الثلث الثاني والثالث من الحمل، تصل نسبة وفيات جنين واحد أو أكثر إلى 5% في حالات الحمل بتوأم و17% في حالات الحمل بثلاثة توائم. [ 11 ] بعد وفاة أحد التوأمين بعد 14 أسبوعًا، وجدت مراجعة منهجية أن خطر وفاة التوأم الآخر يبلغ 41% في حالات الحمل أحادي المشيمة و22% في حالات الحمل ثنائي المشيمة. [ 12 ] كما أن خطر الإصابة باضطرابات عصبية لدى التوأم الحي أكبر في حالات الحمل أحادي المشيمة (29%) مقارنةً بحالات الحمل ثنائي المشيمة (10%). [ 12 ] وتزداد معدلات المراضة والوفيات في حالات الحمل بتوأم أحادي المشيمة بسبب وجود وصلات وعائية مشيمية ثنائية الاتجاه. قد يؤدي النزيف الحاد في الجهاز الوعائي ذي الضغط المنخفض لدى التوأم المتوفى إلى انخفاض حاد في ضغط الدم، وفقر الدم، ونقص التروية لدى التوأم الناجي، مما ينتج عنه إصابة دماغية عصبية أو الوفاة. [ 13 ]
بعد وفاة أحد التوأمين في حمل توأمي ثنائي المشيمة غير معقد، يكون خطر إصابة الجنين الباقي على قيد الحياة بالأمراض والوفاة منخفضًا جدًا، ولا يُنصح بالولادة المبكرة. في حين أن وفاة أحد التوأمين في حمل أحادي المشيمة ترتبط بمراضة ووفيات كبيرة لدى الجنين الآخر كما ذُكر سابقًا، إلا أنه لا يُنصح عادةً بالولادة الفورية لهذا التوأم لأن الفائدة غير واضحة، وهناك احتمال لحدوث ضرر من الولادة المبكرة المُستحثة طبيًا. [ 14 ] مع ذلك، يمكن النظر في إجراء فحص بالموجات فوق الصوتية والتصوير بالرنين المغناطيسي للتوأم الباقي على قيد الحياة لتقييم علامات إصابة الدماغ، مثل تضخم البطينات الدماغية، أو آفات المادة البيضاء، أو النزيف داخل الجمجمة. في حال عدم وجود مؤشر لدى الأم أو الجنين يستدعي الولادة الفورية، لا يُنصح بالولادة قبل الأسبوع الرابع والثلاثين من الحمل بعد وفاة أحد التوأمين في حمل توأمي أحادي المشيمة. [ 15 ]
تشمل طرق ولادة الجنين الميت عادةً التوسيع والإخلاء أو تحريض المخاض. في الثلث الثاني من الحمل، يمكن اللجوء إلى التوسيع والإخلاء إذا كان مقدم الرعاية الصحية ذو الخبرة متاحًا. [ 2 ] يجب أن تكون المريضة على دراية بأن التوسيع والإخلاء يحدّان من إمكانية فحص التشوهات الجنينية العيانية بعد الوفاة، ويمنعان رؤية الجنين أو حمله. مع ذلك، بين الأسبوعين 13 و24 من الحمل، يكون تحريض المخاض أقل فعالية من التوسيع والإخلاء، كما أن معدلات المضاعفات أعلى. أظهرت إحدى الدراسات أن 24% من النساء اللواتي خضعن لتحريض المخاض عانين من مضاعفة واحدة أو أكثر، مقارنةً بـ 3% من النساء اللواتي خضعن للتوسيع والإخلاء (نسبة الخطر المعدلة: 8.5؛ فاصل الثقة 95%: 3.7-19.8). [ 16 ] المضاعفة الرئيسية لتحريض المخاض بين الأسبوعين 13 و24 هي احتباس المشيمة، مما يستدعي التوسيع والكشط أو الإزالة اليدوية.
إذا رغبت المريضة في تحريض المخاض ولم يكن لديها أي موانع للولادة المهبلية، فهناك عدة طرق متاحة، تختلف باختلاف عمر الحمل عند وفاة الجنين. قبل الأسبوع الثامن والعشرين من الحمل، يبدو أن الميزوبروستول المهبلي هو الطريقة الأكثر فعالية لتحريض المخاض، بغض النظر عن درجة بيشوب لعنق الرحم، على الرغم من أن التسريب الوريدي للأوكسيتوسين بجرعات عالية يُعد خيارًا مقبولًا أيضًا. [ 2 ] تتراوح الجرعات المعتادة للميزوبروستول بين 400 و600 ميكروغرام مهبليًا كل 3-6 ساعات، وتكون الجرعات الأقل من 400 ميكروغرام أقل فعالية. يمكن استخدام الميفيبريستون (200 أو 600 ملغ فمويًا) كعلاج مساعد للميزوبروستول، وهو يقلل من وقت الولادة مقارنةً بالميزوبروستول وحده. [ 17 ] يمكن إعطاؤه قبل 24-48 ساعة من بدء تحريض المخاض بالميزوبروستول. بعد مرور 28 أسبوعًا من الحمل، يجب إدارة تحريض المخاض وفقًا للبروتوكولات التوليدية المعتادة.
ينبغي التعامل بحذر مع المريضات اللواتي لديهن تاريخ ولادة قيصرية سابقة نظرًا لخطر تمزق الرحم، تمامًا كما هو الحال في أي ولادة طبيعية بعد الولادة القيصرية (انظر: الولادة المهبلية بعد الولادة القيصرية ). ولا يزال كل من تحريض المخاض وتوسيع الرحم وإخراج الجنين خيارين متاحين للنساء اللواتي خضعن لعملية استئصال الرحم سابقًا. في دراسة أجرتها شبكة أبحاث الإملاص التعاونية، خضعت 45 مريضة مصابة بالإملاص ولديهن تاريخ ولادة قيصرية سابقة لتحريض المخاض. [ 18 ] من بينهن، ولدت 91% (41/45) ولادة طبيعية، بينما احتاجت أربع مريضات إلى ولادة قيصرية، وعانت اثنتان (4.4%) من تمزق الرحم. حدث تمزق الرحم في إحدى الحالتين بعد تحريض المخاض بالميزوبروستول في الأسبوع 22، بينما حدث في الحالة الأخرى بعد تحريض المخاض بالأوكسيتوسين في الأسبوع 37. بالنسبة للنساء اللواتي تعرضن لولادة جنين ميت ولديهن تاريخ من الولادة القيصرية السابقة واللواتي دخلن في مخاض تلقائي، فقد ولدت 74.1% منهن (20/27) ولادة طبيعية دون أي حالات تمزق في الرحم. [ 18 ]
في النساء اللواتي خضعن لعملية قيصرية سابقة، تدعم التجارب العشوائية استخدام الميزوبروستول المهبلي كعلاج طبي لإنهاء الحمل غير القابل للاستمرار قبل الأسبوع الرابع والعشرين من الحمل. [ 19 ] مع ذلك، بالنسبة للنساء الحوامل بين الأسبوعين الرابع والعشرين والثامن والعشرين من الحمل واللواتي خضعن لعملية استئصال الرحم سابقًا، هناك حاجة إلى مزيد من البحث، حيث قد يُفضل استخدام جرعات أقل من الميزوبروستول (200 ميكروغرام لكل جرعة). [ 20 ] أما النساء اللواتي خضعن لعملية استئصال الرحم سابقًا وتعرضن لوفاة الجنين بعد الأسبوع الثامن والعشرين من الحمل، فينبغي أن يخضعن لتحريض المخاض وفقًا للبروتوكولات التوليدية القياسية لتجربة المخاض بعد العملية القيصرية (انظر نشرة الممارسة رقم 205 الصادرة عن الكلية الأمريكية لأطباء التوليد وأمراض النساء، الولادة المهبلية بعد العملية القيصرية) بدلًا من إعطاء الميزوبروستول. يمكن إجراء النضج الميكانيكي باستخدام قسطرة فولي، ويمكن استكمال تحريض المخاض باستخدام الأوكسيتوسين.
يُعدّ التحكم في الألم لدى المرضى الذين يخضعون لتحريض المخاض بسبب وفاة الجنين جزءًا هامًا من الرعاية الصحية. غالبًا ما يكون استخدام جهاز تسكين الألم الذي يتحكم فيه المريض، والذي يحتوي على المورفين أو الهيدرومورفون، كافيًا للسيطرة على الألم بنجاح. إذا رغبت المريضة في تسكين ألم أفضل من المسكنات الوريدية، فينبغي تقديم التخدير فوق الجافية.
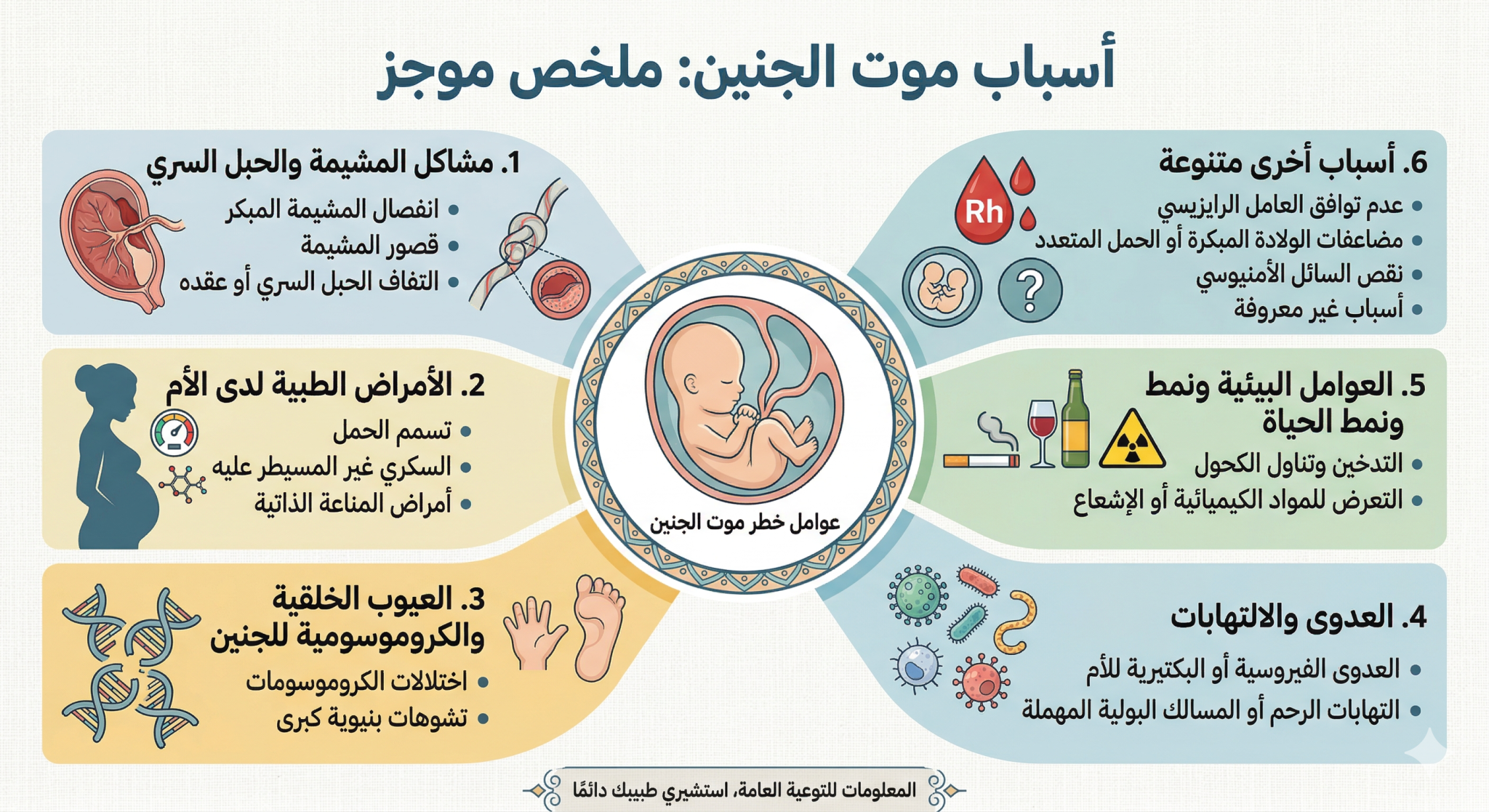
أسباب وفاة وموت الجنين في بطن أمه:
لا يُعرف سبب وفاة الجنين في 25-60% من الحالات. تُعرف ولادة الجنين الميت غير المفسرة بأنها وفاة جنينية لا يمكن تحديد سببها إما لنقص المعلومات الكافية أو لعدم إمكانية تحديد السبب باستخدام الوسائل التشخيصية المتاحة. في الحالات التي يُحدد فيها السبب بوضوح، قد يُعزى سبب وفاة الجنين إلى أمراض جنينية أو أمومية أو مشيمية. وقد وجدت مراجعة منهجية للأسباب العالمية لولادة الجنين الميت في أكثر من 50 دولة أن وفيات الأجنة غير المفسرة هي الأكثر شيوعًا في البلدان ذات الدخل المنخفض والمتوسط والعالي (31.2-43.7%). [ 21 ] أما في حالات ولادة الجنين الميت التي أمكن تحديد سببها، فكان السبب الأكثر شيوعًا في البلدان ذات الدخل المنخفض هو العدوى (15.8%) أو الوفاة الناتجة عن نقص الأكسجين أثناء الولادة (11.6%)، بينما كان السبب الأكثر شيوعًا في البلدان ذات الدخل المتوسط والعالي هو حالة مشيمية (13.7-14.4%). كان النزيف قبل الولادة أيضًا سببًا شائعًا لولادة جنين ميت على مستوى العالم (8.4-9.3%).
أظهر تحليل تلوي لـ 96 دراسة سكانية أن زيادة وزن الأم وسمنتها هما أهم عامل خطر قابل للتعديل للإملاص. [ 22 ، 23 ، 24 ] كما كان لتقدم سن الأم (أكثر من 35 عامًا) وتدخينها تأثيرٌ كبير. وكان صغر حجم الجنين بالنسبة لعمر الحمل وانفصال المشيمة من أهم عوامل خطر اضطرابات الحمل المؤدية إلى الإملاص. كما يُعدّ كلٌ من داء السكري وارتفاع ضغط الدم الموجودين مسبقًا من العوامل المهمة المساهمة في الإملاص. [ 25 ] بالإضافة إلى ذلك، توجد تفاوتات عرقية في حالات الإملاص المُبلغ عنها في الولايات المتحدة. أظهرت دراسة سكانية أن ارتفاع نسبة حالات ولادة الجنين الميت لدى النساء السود غير اللاتينيات مقارنةً بالنساء البيض غير اللاتينيات والنساء اللاتينيات يرتبط بمضاعفات التوليد (43.5% مقابل 23.7%؛ الفرق 19.8%؛ فاصل الثقة 95%، 9.7%-29.9%؛ P < 0.001) والعدوى (25.2% مقابل 7.8%؛ الفرق 17.4%؛ فاصل الثقة 95%، 9.0%-25.8%؛ P < 0.001). [ 26 ]
تُعدّ العدوى سببًا شائعًا للإملاص عالميًا، وقد تؤدي إلى وفاة الجنين نتيجةً لمرض الأم الشديد، أو تأثيرات المشيمة، أو العدوى الجنينية المباشرة. قد تُسبب تسمم الدم لدى الأم، الناتج عن عدوى بكتيرية أو فيروسية مثل كوفيد-19، آثارًا جهازية خطيرة تُهدد الحياة، حيث يُساهم انخفاض ضغط الدم الحاد وتلف الأعضاء في وفاة الجنين. وجدت دراسة سكانية واسعة النطاق في الولايات المتحدة أن الإملاص المرتبط بالعدوى يحدث في عمر حملي أصغر مقارنةً بالإملاص غير المرتبط بالعدوى (متوسط عمر الحمل 22 أسبوعًا مقابل 28 أسبوعًا؛ P = 0.001). [ 27 ] كانت الأنواع السائدة هي الإشريكية القولونية (29%)، والمكورات العقدية من المجموعة ب (12%)، وأنواع المكورات المعوية (12%). كان الفيروس المضخم للخلايا (8%) أكثر الكائنات غير البكتيرية شيوعًا المرتبطة بحالات الإملاص، وشملت الأسباب الأخرى الفيروس الصغير، والزهري، وفيروس الهربس.
أسباب موت ووفاة الجنين لأسباب متعلقة بالأم:
أسباب وفاة الجنين لدى الأم هي كما يلي:
-
الحمل الممتد (أكثر من 42 أسبوعًا)
-
مرض السكري (غير المنضبط)
-
متلازمة الأجسام المضادة للفوسفوليبيد عند الأم الحامل
-
أمراض الكلى
-
ركود الصفراء أثناء الحمل
-
عدوى وانتان خلال الحمل
-
ارتفاع ضغط الدم للأم
-
اعتلال الهيموجلوبين عند الام
-
تقدم سن الأم
-
مرض العامل الريزوسي
-
تمزق الرحم
-
صدمة الأم الحامل أو وفاتها
أسباب موت ووفاة الجنين لأاسباب متعلقة بالجنين نفسه:
تشمل الأسباب المتعلقة بالجنين ما يلي:
-
حالات حمل متعددة: توأم ثنائي أو أكثر..
-
فش نمو الجنين داخل الرحم
-
تشوه خلقي مهم
-
الشذوذ الجيني او خلل الكروموسومات
-
العدوى (مثل فيروس بارفو B19، والفيروس المضخم للخلايا، والليستيريا )
-
هيدروبس فيتاليس او خزب او استسقاء الجنين
أسباب موت ووفاة الجنين بسبب مشاكل المشيمة:
أسباب الوفاة الجنينية المتعلقة بالمشيمة هي كما يلي:
-
خلل في الحبل السري
-
انفصال المشيمة
-
تمزق الأغشية المبكر
-
الأوعية الدموية المنزاحة او ارتكاز المشيمة المعيب
-
نزيف الأم والجنين
-
قصور أو فشل المشيمة
معدلات الإملاص المقدرة حسب الحالة :
جدول. معدل ولادة الجنين الميت حسب الحالة [ 2 ]
| الحالة | المعدل التقديري لـ معدل ولادة الموتى لكل 1000 |
|---|---|
| مرض السكري، يتم التحكم فيه عن طريق النظام الغذائي | 6-10 |
| مرض السكري، مع استخدام الأنسولين | 6-35 |
| ارتفاع ضغط الدم المزمن | 6-25 |
| تسمم الحمل بدون أعراض حادة | 9-51 |
| تسمم الحمل ذو الأعراض الشديدة | 12-29 |
| تقييد نمو الجنين | 10-47 |
| حمل توأم | 12 |
| فترة حمل بثلاثة توائم | 34 |
| قلة السائل الأمنيوسي | 14 |
| الحمل المتأخر > 41 أسبوعًا | 14-40 |
| ولادة جنين ميت سابقة | 9-20 |
| انخفاض حركة الجنين | 13 |
| الذئبة الحمامية الجهازية | 40-150 |
| أمراض الكلى | 15-200 |
| ركود صفراوي | 12-30 |
| عمر الأم 35-39 سنة | 11-14 |
| عمر الأم 40 عامًا أو أكثر | 11-21 |
| عمر الأم أقل من 20 عامًا | 7-13 |
| العرق الأمومي الأسود | 12-14 |
| تقنيات الإنجاب المساعدة | 12 |
| مؤشر كتلة الجسم 30 أو أكثر | 13-18 |
| تدخين أكثر من 10 سجائر يومياً | 10-15 |
تقييم وفاة وموت الجنين في بطن أمه:
تُعدّ الفترة التي تلي وفاة الجنين فترةً عصيبةً للغاية على كلٍّ من الأسرة ومقدمي الرعاية الصحية. وفي هذه الظروف العصيبة، من المهم ضمان تلبية الاحتياجات العاطفية للأسرة.
من الموارد المفيدة حزمة الدعم النفسي التي تُقدم للوالدين بعد وفاة الفقيد. تتضمن هذه الحزمة عادةً توصياتٍ لجلسات الاستشارة النفسية، ومجموعات الدعم، وموارد أخرى. كما يُمكن إرفاق حافظة أو ملف لحفظ التذكارات، مثل الصور، وآثار الأقدام، أو خصلة من الشعر. يُعد الدعم الروحي مورداً بالغ الأهمية خلال هذه الأوقات العصيبة، وينبغي تقديمه دائماً للمرضى وعائلاتهم.
لا يوجد اتفاق حتى الآن على الاختبارات الأكثر فعالية في تقييم حالات وفاة الجنين، ولذلك تتباين توصيات الجهات المختصة. وقد استندت معظم توصيات الاختبارات السابقة إلى آراء الخبراء بدلاً من الدراسات العلمية. وتُجري شبكة أبحاث الإملاص التعاونية حاليًا دراساتٍ من شأنها أن تُحدد التقييم التشخيصي الأمثل لهذه المشكلة السريرية المعقدة. وسعياً لفهم أفضل للآليات المرضية الكامنة وراء وفاة الجنين، وبالتالي ابتكار التدخلات المناسبة، اقترح الخبراء نظام تصنيف دولي موحد، وأوصوا بإجراء فحص شامل لحالات الإملاص في كل حالة وفاة جنينية. [ 28 ]
نُشرت وثيقة إجماع في مجال رعاية التوليد بشأن إدارة حالات الإملاص بشكل مشترك من قِبل جمعية طب الأم والجنين والكلية الأمريكية لأطباء التوليد وأمراض النساء. وقد تضمنت التوصيات القوية التالية بشأن تقييم حالات الإملاص [ 2 ] :
- لم يتم ربط حالات التخثر الوراثي بحالات الإملاص، ولا يُنصح بإجراء اختبارات للكشف عنها كجزء من تقييم حالات الإملاص.
- في النساء اللواتي يرفضن إجراء الفحوصات الغازية، يمكن إرسال جزء من المشيمة أو قطعة من الحبل السري أو نسيج جنيني داخلي للتحليل الجيني.
- يؤدي تحليل المصفوفات الدقيقة، الذي تم دمجه في إجراءات تشخيص حالات الإملاص، إلى تحسين معدل نجاح الاختبار والكشف عن التشوهات الجينية مقارنة بالنمط النووي التقليدي.
- ينبغي أن يسترشد التقييم الجيني للتشوهات المحددة بالتاريخ السريري والتشوهات الجنينية المكتشفة.
- ينبغي أن يشمل تقييم حالة ولادة جنين ميت تشريح الجنين؛ والفحص العياني والنسيجي للمشيمة والحبل السري والأغشية؛ والتقييم الجيني.
- يُعد الفحص العياني والمجهري للمشيمة والحبل السري والأغشية الجنينية من قبل أخصائي علم الأمراض المدرب الجانب الأكثر فائدة في تقييم حالات الإملاص، وهو عنصر أساسي في عملية التقييم.
- ينبغي إجراء الفحص العام للجنين الميت على الفور، مع ملاحظة أي سمات تشوهية والحصول على قياسات الوزن والطول ومحيط الرأس.
- ينبغي تقديم تشريح الجنين لأنه أحد أكثر الاختبارات التشخيصية فائدة في تحديد سبب الوفاة
- تُعدّ التحليلات الجينية ذات فائدة كافية بحيث ينبغي إجراؤها في جميع حالات ولادة الجنين الميت بعد الحصول على موافقة الوالدين المناسبة.
على الرغم من التقييم الشامل، لا يُعرف سبب وفاة ما يصل إلى 60% من حالات الإملاص. ويظل تحديد سبب وفاة الجنين أمرًا بالغ الأهمية، لأنه قد يؤثر على تقديرات تكرارها، وعلى الاستشارات السابقة للحمل، وإدارة الحمل، وإجراءات التشخيص قبل الولادة، ورعاية حديثي الولادة. تعتمد العديد من المؤسسات على فحوصات انتقائية بناءً على النتائج السريرية. فعلى سبيل المثال، عندما تشير النتائج السريرية بقوة إلى سبب وفاة الجنين، لا تُجرى فحوصات إضافية أو تُجرى فحوصات محدودة. وتشمل الأسباب التي تُعتبر واضحة نسبيًا: حوادث الحبل السري (مثل التدلي، والالتفاف، والعقدة الحقيقية، والالتفاف الشديد حول الرقبة)، وانعدام الدماغ، أو النمط النووي المميت المعروف مسبقًا. في مثل هذه الحالات، لا داعي لإجراء فحوصات إضافية.
في معظم حالات الإملاص، ينبغي أن يشمل الحد الأدنى من الفحوصات تشريح الجنين وفحص أنسجة المشيمة. يوفر تشريح الجنين معلومات مهمة في 30% من الحالات، بينما يوفر فحص أنسجة المشيمة معلومات إضافية في 30% أخرى من الحالات. [ 2 ] في حالة وجود تشوه جنيني، يُوصى بشدة بإجراء اختبارات جينية (النمط النووي، المصفوفة الدقيقة). إذا حدث الإملاص في سياق المخاض المبكر، أو التهاب الأغشية الجنينية، أو تمزق الأغشية الباكر قبل المخاض، أو الاشتباه في وجود عدوى، فقد تكون الفحوصات الموسعة محدودة الفائدة. عندما يحدث الإملاص في سياق تقييد نمو الجنين أو ارتفاع ضغط الدم، أو في غياب أي مؤشرات سريرية أخرى، ينبغي توسيع نطاق التقييم ليشمل اختبارات نزيف الأم والجنين (اختبار كلايهاور-بيتك أو قياس التدفق الخلوي للخلايا الجنينية في الدورة الدموية للأم)، والأجسام المضادة للفوسفوليبيد (مضاد التخثر الذئبي، والأجسام المضادة للكارديوليبين، والأجسام المضادة لبروتين بيتا-2 السكري)، والفحوصات الجينية. في حالات انفصال المشيمة أو عند الاشتباه في تعاطي المخدرات، يوصى بإجراء فحص السموم.
يُعدّ تشريح الجنين أهمّ جزء في تشخيص حالات وفاة الجنين. وتزداد فرص التشخيص في حال وجود تشوّهات خلقية، أو تباين في قياسات النمو، أو تشوّهات جسدية، أو استسقاء، أو تقييد في النمو. ويجب أن يتخذ الوالدان قرار إجراء التشريح، مع ضرورة الحصول على موافقتهما المستنيرة. وفي حال رفض الوالدين إجراء تشريح كامل، يُنصح بمناقشة إمكانية إجراء تقييم جزئي للجنين مع العائلة. وعلى الرغم من ندرة استخدامها، إلا أن التصوير بالرنين المغناطيسي بعد الوفاة يُمكن أن يُوفّر معلومات قيّمة في تقييم الجنين عندما يتعذّر إجراء التشريح. ويُعدّ التصوير بالرنين المغناطيسي بعد الوفاة باستخدام مغناطيس بقوة 1.5 تسلا التقنية الأكثر دراسة، ويُوفّر دقة تشخيصية إجمالية تتراوح بين 77% و94%. [ 29 ]
ينبغي فحص المشيمة والأغشية بدقة، بما في ذلك إجراء فحوصات مخبرية. يُنصح باستخدام خوارزمية أو قائمة مرجعية لتجنب أي إغفال . وتزداد أهمية هذا الفحص إذا رفضت العائلة إجراء تشريح للجثة.
يجب الحصول على عينات التحليل الخلوي الوراثي باستخدام تقنيات وأدوات معقمة. تشمل العينات المقبولة السائل الأمنيوسي الذي يتم الحصول عليه عن طريق بزل السائل الأمنيوسي وقت التشخيص (وهو المفضل)، أو قطعة من المشيمة (1 × 1 سم) مأخوذة من أسفل موضع اتصال الحبل السري، أو جزء من الحبل السري (1.5 سم)، أو أنسجة جنينية داخلية مثل الوصلة الغضروفية الضلعية أو الرضفة (لا يُنصح باستخدام الجلد). يجب وضع العينات في وسط زراعة أنسجة معقم من محلول رينجر اللاكتاتي وحفظها في درجة حرارة الغرفة لنقلها. لا يجب وضع العينات في الفورمالين.
ينبغي النظر في تحليل كروموسومات الجنين في جميع الحالات. ويُعدّ هذا التحليل بالغ الأهمية، خاصةً إذا كان الجنين يعاني من تشوهات خلقية، أو تأخر في النمو، أو استسقاء، أو تشوهات أو علامات أخرى تدل على خلل في الكروموسومات. كما ينبغي النظر في تحليل الكروموسومات لدى النساء اللواتي يعانين من حالات إجهاض متكررة، لا سيما إذا كان لديهن تاريخ من حالات الإجهاض في الثلث الثاني والثالث من الحمل، أو إذا كان أحد الوالدين يحمل نمطًا كروموسوميًا متوازنًا أو فسيفسائيًا. تشمل خيارات الاختبار النمط النووي التقليدي أو تحليل المصفوفات الدقيقة. يُعدّ تحليل النمط النووي أقل تكلفةً مقارنةً بتحليل المصفوفات الدقيقة، ولكن نسبة فشل الاختبار أعلى في حالة وفاة الجنين، لأنه لا يُمكن إجراؤه إلا إذا كانت الخلايا قابلة للحياة. يُعدّ تحليل المصفوفات الدقيقة أنسب لتقييم وفاة الجنين، لأنه يُمكن تحليل الحمض النووي في الأجنة المتحللة والأنسجة غير القابلة للحياة، حيث تكون نتائج الاستزراع والنمط النووي أقل فعالية. [ 30 ]
أجرت شبكة أبحاث الإملاص التعاونية دراسة سكانية حول حالات الإملاص، ووجدت أن تقنية المصفوفات الدقيقة تُعطي نتائج في 87.4% من الحالات مقارنةً بـ 70.5% للنمط النووي التقليدي. [ 31 ] كما كشفت تقنية المصفوفات الدقيقة عن المزيد من التشوهات الجينية في حالات الإملاص (8.3% مقابل 5.8%). ويزداد اكتشاف متغيرات النسخ غير الطبيعية بواسطة تقنية المصفوفات الدقيقة في حالات الأجنة الميتة صغيرة الحجم بالنسبة لعمر الحمل. وتشكل متغيرات عدد النسخ غير الطبيعية التي لا يمكن الكشف عنها بواسطة النمط النووي التقليدي ما يقرب من 50% من التشوهات الجينية في هذه الفئة السكانية. [ 32 ] ومؤخرًا، تم اقتراح تسلسل الجينوم الكامل أيضًا في حالات الإملاص غير المفسر التي تكون نتائج المصفوفات الدقيقة فيها طبيعية. استخدمت إحدى المجموعات تقنيات تسلسل الجينوم الكامل وتقنيات الترشيح المعلوماتي الحيوي كدراسة جينية شاملة وغير متحيزة لـ 16 حالة وفاة جنينية، وحالات وفاة في الفترة المحيطة بالولادة، وحالات وفاة الرضع في المراحل المبكرة، وتم تحديد سبب جيني محتمل في حالتين، وسبب جيني محتمل في ست حالات أخرى. [ 33 ] ومع ذلك، هناك حاجة إلى مزيد من البيانات قبل تطبيق مثل هذه الاختبارات على نطاق أوسع، نظرًا لاعتبارات التكلفة.
فيما يلي ملخص لبروتوكول التعامل مع الجنين والمشيمة:
-
فحص دقيق
-
قم بقياس وزن الجنين ومحيط رأسه وطوله
-
وزن المشيمة
-
صور للجنين والمشيمة
-
زراعة المشيمة في حالات الاشتباه بعدوى الليستيريا (للحصول على زراعة المشيمة، افصل الغشاء الأمنيوسي والغشاء المشيمي وقدم عينة زراعة باستخدام وسط ستيوارت).
-
التصوير الشعاعي، إذا لزم الأمر
-
تشريح الجثة
-
التصوير بالرنين المغناطيسي، في حال عدم إجراء تشريح للجثة
-
النمط النووي للجنين، المصفوفة الدقيقة
دراسات وفحوصات للام في حال موت الجنين في بطن أمه:
تشمل الدراسات المتعلقة بالأم والتي ينبغي أخذها في الاعتبار أثناء تقييم حالة وفاة الجنين ما يلي:
-
اختبار مرض السكري باستخدام الهيموجلوبين السكري A1c ونسبة الجلوكوز في الدم أثناء الصيام
-
فحص الزهري باستخدام اختبار VDRL أو اختبار إعادة التفاعل البلازمي السريع
-
اختبار وظائف الغدة الدرقية (مثل TSH، FT4)
-
فحص السموم في البول
لطالما كانت الفحوصات المذكورة أعلاه جزءًا من تقييم أسباب وفاة الجنين. إذا أُجري فحص السكري خلال فترة الحمل، فمن غير المرجح أن تكون إعادة الفحص ضرورية إلا إذا كان الجنين الميت كبيرًا بالنسبة لعمر الحمل. وبالمثل، إذا لم تظهر على المريضة أي علامات أو أعراض لأمراض الغدة الدرقية، فمن غير المرجح أن يكون خلل وظائف الغدة الدرقية سببًا للوفاة. ومع ذلك، فإن هذه الفحوصات غير مكلفة، وقد تكون النتائج الطبيعية مطمئنة للمريضة.
الاختبارات الإضافية التي ينبغي أخذها في الاعتبار هي كالتالي:
-
فحص الأجسام المضادة
-
تعداد الدم الكامل مع تعداد الصفائح الدموية
-
اختبار كلايهاور-بيتك أو قياس التدفق الخلوي
-
الفحوصات المخبرية لمتلازمة الأجسام المضادة للفوسفوليبيد: انظر متلازمة الأجسام المضادة للفوسفوليبيد والحمل .
-
فحص التخثر الوراثي في حالات مختارة مثل:
- لم يتم ربط حالات التخثر الوراثي بحالات الإملاص، ولا يُنصح بإجراء اختبارات روتينية للكشف عنها كجزء من تقييم حالات الإملاص. [ 34 ]
- خلصت دراسة جماعية رصدية مستقبلية متعددة المراكز إلى عدم وجود ارتباط بين طفرة البروثرومبين G20210A وفقدان الحمل، أو تسمم الحمل، أو انفصال المشيمة، أو ولادة أطفال صغار الحجم بالنسبة لعمر الحمل في مجموعة سكانية منخفضة الخطورة. [ 35 ] ولا توصي نشرة الممارسة الحالية الصادرة عن الكلية الأمريكية لأطباء التوليد وأمراض النساء، بعنوان “إدارة حالات الإملاص”، بإجراء اختبارات للكشف عن اضطرابات التخثر الوراثية كجزء من تقييم حالات الإملاص. [ 2 ] وبالمثل، لا توصي نشرة الممارسة الصادرة عن الكلية الأمريكية لأطباء التوليد وأمراض النساء، بعنوان “اضطرابات التخثر الوراثية أثناء الحمل”، بإجراء فحص للكشف عن اضطرابات التخثر الوراثية المصاحبة لفقدان الحمل. [ 36 ]
- بينما توصي بعض الجهات المختصة بإجراء فحوصات للأمهات في جميع حالات وفاة الجنين، فإنّ النهج الأكثر انتقائية هو قصر الفحوصات على المريضات اللاتي لديهن تاريخ مرضي لتجلط الأوردة، أو تاريخ عائلي إيجابي، أو اعتلال شديد في المشيمة، أو تسمم حمل حاد في الثلث الثاني أو أوائل الثلث الثالث من الحمل، أو انفصال المشيمة، أو تأخر ملحوظ في نمو الجنين داخل الرحم. وقد أُثيرت مؤخرًا تساؤلات حول جدوى فحوصات الاستعداد للتجلط في أي ظرف من الظروف في طب التوليد. [ 37 ، 38 ]
-
العدوى: انظر العدوى البكتيرية والحمل . تُعدّ العدوى سببًا لوفاة الجنين، وتزداد نسبة حدوثها في الدول النامية. ولعلّ تشريح الجثة والفحص النسيجي للمشيمة هما أفضل طريقة لتأكيد وجود سبب معدي لوفاة الجنين.
تختلف آراء المختصين بشأن مجموعة الاختبارات المناسبة. تقليديًا، توصي معظم الجهات المختصة بإجراء اختبارات الأجسام المضادة لفيروس TORCH (داء المقوسات، والحصبة الألمانية، والفيروس المضخم للخلايا، وفيروس الهربس البسيط). في الواقع، نادرًا ما يكون هذا مفيدًا في التشخيص. إضافةً إلى ذلك، يبقى التساؤل قائمًا حول ما إذا كان الفيروس المضخم للخلايا يُسبب وفاة الجنين. إذا لم يُحدد سبب واضح للوفاة، أو إذا أشارت العلامات أو الأعراض السريرية إلى وجود عدوى، يُنصح بإجراء اختبارات لـ: (1) الفيروس المضخم للخلايا (الاختبارات الحادة والمزمنة)، (2) فيروس الحصبة الألمانية (الاختبارات الحادة والمزمنة، في حال عدم وجود مناعة)، (3) الفيروس الصغير (الاختبارات الحادة والمزمنة)، (4) داء المقوسات (الاختبارات الحادة والمزمنة)، و(5) الزهري. يُعدّ اتباع نهج أكثر فعالية من حيث التكلفة هو قصر اختبارات الفيروس المضخم للخلايا، وفيروس الحصبة الألمانية، وداء المقوسات على المرضى الذين تشير نتائجهم السريرية إلى احتمال وجود عدوى داخل الرحم (مثل أولئك الذين يعانون من تقييد نمو الجنين داخل الرحم، أو صغر الرأس).
اختبارات وفحوص كشف سبب موت أو وفاة الجنين في بطن أمه:
يُقدّم ما يلي ملخصًا للوضع الحالي لاختبارات الكشف عن وفاة الجنين. وقد تمّ اقتباس هذا الملخص بإذن من عمل الدكتور روبرت م. سيلفر وشبكة أبحاث الإملاص التعاونية. وتمّ تعديل هذا الملخص مع توفّر دراسات أحدث.
الاختبارات المقبولة عموماً:
الاختبارات المقبولة عموماً هي كالتالي:
-
تاريخ الأم الكامل
-
تشريح الجنين
-
تقييم المشيمة
-
النمط النووي
-
اختبار كومبس غير المباشر
-
اختبار مصل الدم للكشف عن مرض الزهري
-
اختبار نزيف الأم والجنين (اختبار كلايهاور-بيتكه أو غيره)
-
فحص السموم في البول
-
علم الأمصال لفيروس بارفو
-
مضاد التخثر الذئبي، لاختبار الأجسام المضادة للفوسفوليبيد
-
مضاد التخثر المضاد للكارديوليبين، لاختبار الأجسام المضادة للفوسفوليبيد
-
الأجسام المضادة IgG أو IgM لبروتين B2-جليكوبروتين 1
فحوص مفيدة في بعض الظروف:
تُعد الاختبارات التالية مفيدة في بعض الظروف:
-
فاكتور 5 لايدن
-
طفرة البروثرومبين
-
نقص البروتين C والبروتين S ومضاد الثرومبين III
-
هرمون الغدة الدرقية (TSH)
-
الهيموجلوبين A1C
-
معايرة TORCH
-
زراعة المشيمة
-
إجراء اختبارات للكشف عن أنواع أخرى من اضطرابات التخثر
تطوير التكنولوجيا
يشمل تطوير التكنولوجيا ما يلي:
-
التهجين الجينومي المقارن
-
اختبار الطفرات الجينية الفردية
-
اختبار فسيفساء المشيمة الموضعية
-
اختبار العدوى باستخدام الأحماض النووية
التعامل مع الحمل القادم بعد وفاة أو موت الجنين في بطن أمه:
إذا تم تشخيص مشكلة صحية معينة لدى الأم، فينبغي معالجتها قبل الحمل. قد تشمل التدخلات تحسين حالات مرضية مثل السكري، وأمراض الغدة الدرقية، وارتفاع ضغط الدم، والذئبة. على سبيل المثال، يمكن للتحكم الدقيق في مستوى السكر في الدم قبل الحمل أن يقلل بشكل كبير من خطر التشوهات الخلقية لدى الجنين. يمكن بذل الجهود لتحسين التغذية وممارسة الرياضة، مع خفض مؤشر كتلة الجسم إذا لزم الأمر. ينبغي التوقف عن تعاطي أي مواد مخدرة أو مسكرة، عند الاقتضاء. كما أن الاستشارة قبل الحمل مفيدة في حال اكتشاف تشوهات خلقية أو خلل جيني. يمكن للفحص الجيني والتصوير بالموجات فوق الصوتية تقييم حالات الحمل المستقبلية. في بعض الحالات، مثل انسداد الحبل السري، يمكن طمأنة المريضة بأن تكرار الحالة أمر مستبعد للغاية.
لا تزال الفترة المثلى بين الحملين بعد ولادة جنين ميت غير محددة. مع ذلك، يُنصح بتأجيل الحمل لمدة تتراوح بين 6 و12 شهرًا على الأقل لتحقيق راحة نفسية. وجدت إحدى الدراسات أن النساء اللواتي فقدن حملهن، حتى ستة أشهر، أظهرن مستويات أعلى من الاكتئاب والقلق والأعراض الجسدية مقارنةً بالنساء اللواتي أنجبن أطفالًا أحياء. ومع مرور الوقت، تحسنت الصحة النفسية للنساء اللواتي مررن بتجربة الفقد، وبعد عام واحد، أصبحت مماثلة لصحة النساء اللواتي أنجبن أطفالًا أحياء وللنساء عمومًا. [ 39 ] ومن الجدير بالذكر أن الفترة المثلى بين الحملين تتراوح على ما يبدو بين 18 و24 شهرًا لمعظم النساء. [ 40 ]
يُعدّ موت الجنين مجهول السبب مشكلة خاصة. وقد يُوصي الأطباء بزيادة عدد زيارات ما قبل الولادة وإجراء فحوصات متكررة، مثل اختبارات عدم الإجهاد وفحوصات الموجات فوق الصوتية، لتخفيف قلق المريضة وتوترها. ورغم قلة الأدلة على أن المراقبة المكثفة في حالات الحمل اللاحقة تمنع ولادة جنين ميت، فإن النساء اللواتي سبق لهنّ ولادة جنين ميت غير مُفسّرة أكثر عرضةً لتكرارها، حيث أشارت بعض الدراسات إلى زيادة تتراوح بين 3 و4 أضعاف. [ 41 ، 42 ] لذا، توصي الكلية الأمريكية لأطباء التوليد وأمراض النساء (ACOG) بإجراء فحوصات ما قبل الولادة بدءًا من الأسبوع 32 من الحمل للنساء اللواتي سبق لهنّ ولادة جنين ميت، أو قبل ذلك بأسبوع أو أسبوعين، إذا كانت الأم تتمتع بصحة جيدة. [ 2 ] كما يُوصى بإجراء فحص بالموجات فوق الصوتية للكشف عن تقييد النمو بعد الأسبوع 28. ويمكن الجمع بين التقييم البيوفيزيائي الأسبوعي أو اختبار معدل ضربات قلب الجنين مع عدد ركلات الأم في الثلث الأخير من الحمل. وعلى الرغم من أن العديد من الأطباء يُقدّمون خدمة الولادة قبل الموعد المُقدّر، إلا أن إرشادات الخبراء تُشير إلى تجنّب الولادة المُجدولة قبل الأسبوع 39+0 إذا كانت ولادة الجنين الميت السابقة غير مُفسّرة وكان الحمل الحالي طبيعيًا. [ 43 ] مع ذلك، ينبغي أن تكون رعاية المريض فردية في حال وجود عوامل خطر لحدوث نتائج سلبية. يُوصى باتخاذ القرارات المشتركة بشأن توقيت الولادة في جميع الحالات، مع مراعاة التوازن بين اعتبارات الأم والجنين/الوليد.
آخر تحديث: 01/03/2026
المصادر: