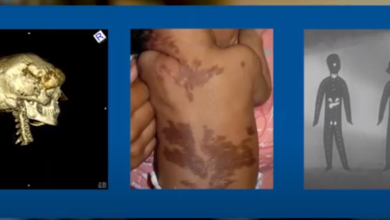
خطورة سكري الحامل على الجنين
هذا ما يفعله السكري الحملي غير المضبوط بالجنين ! هل يمكن أن يسبب سكر الحمل تشوهات للجنين؟ ما هي عواقب الإصابة بسكري الحمل غير المنضبط؟ هل يؤثر انخفاض السكر عند الحامل على الجنين؟ متى يكون سكر الحمل خطراً على الجنين؟ هل مريضة السكر تنجب أطفال سليمين؟ متى يكون سكري الحمل في أسوأ حالاته؟
يشير مصطلح اعتلال الجنين السكري إلى مجموعة من التشوهات الخلقية والمضاعفات الناتجة عن سكري الأم، لا سيما عند حدوث ارتفاع في مستوى السكر في الدم خلال المراحل المبكرة من الحمل. وتزيد احتمالية إصابة النساء المصابات بالسكري بحالات حمل متأثرة بمقدار ضعفين إلى ثلاثة أضعاف مقارنةً بالنساء غير المصابات. وتشمل التشوهات الأكثر شيوعًا عيوب الأنبوب العصبي، وعيوب القلب الخلقية، وتشوهات الجمجمة والوجه، وتشوهات الأطراف، ومتلازمة التراجع الذيلي – وهي حالة مرتبطة بشكل خاص بسكري الأم. يُعزى خطر اعتلال الجنين السكري في المقام الأول إلى التأثيرات المشوهة لارتفاع مستويات الجلوكوز لدى الأم خلال مرحلة تكوين الأعضاء، مما يُبرز الأهمية البالغة للتحكم الدقيق في مستوى السكر في الدم من خلال التخطيط للحمل وإدارة الحمل في مراحله المبكرة لدى النساء المصابات بالسكري.
يزداد خطر اعتلال الجنين السكري مع سوء التحكم في سكري ما قبل الحمل، مع العلم أن سكري الحمل المبكر قد يُسهم أيضًا في حدوثه. قد تشمل المضاعفات الوظيفية تأخر النمو العصبي ومشاكل أيضية طويلة الأمد. تتطلب الوقاية استشارة ما قبل الحمل والتحكم الدقيق في مستوى السكر في الدم (HbA1c < 6.5%). يُعد الكشف المبكر من خلال فحص الثلث الأول من الحمل، والتصوير الجنيني، والرعاية متعددة التخصصات أمرًا بالغ الأهمية. تُبرز هذه الحالة الأهمية الحيوية لإدارة مرض السكري قبل الحمل وأثناءه للحد من مخاطر الجنين وتحسين صحة الأم والوليد. يُقدم هذا النشاط للعاملين في مجال الرعاية الصحية نظرة شاملة عن اعتلال الجنين السكري، بما في ذلك الفيزيولوجيا المرضية، وعوامل الخطر، والمظاهر السريرية، والاستراتيجيات القائمة على الأدلة للوقاية والتدخل المبكر. كما يُؤكد هذا النشاط على أهمية استشارة ما قبل الحمل والحفاظ على التحكم الأمثل في مستوى السكر في الدم خلال المراحل المبكرة من الحمل. بالإضافة إلى ذلك، يُسلط هذا النشاط الضوء على أهمية التعاون بين فرق الرعاية الصحية متعددة التخصصات لتقديم رعاية منسقة للمرضى المصابين باعتلال الجنين السكري.
أهداف:
- حدد التأثيرات المشوهة لارتفاع نسبة السكر في الدم لدى الأم على نمو الجنين والتشوهات الخلقية المرتبطة به.
- تطبيق استراتيجيات قائمة على الأدلة لتقديم المشورة قبل الحمل والتحكم في نسبة السكر في الدم للوقاية من اعتلال الجنين السكري.
- تطبيق الإرشادات الحالية للمراقبة قبل الولادة، بما في ذلك الموجات فوق الصوتية في الثلث الأول من الحمل وتخطيط صدى القلب للجنين، في حالات الحمل المصحوبة بمرض السكري.
- التعاون مع فريق الرعاية الصحية متعدد التخصصات لوضع خطط رعاية شخصية تعمل على تحسين نتائج الأم والوليد في حالات الحمل المصحوبة بمرض السكري.
مقدمة:
يمكن أن يؤثر داء السكري لدى الأم سلبًا على تكوين الجنين ونموه، مما يؤدي إلى تشوهات خلقية متعددة ومضاعفات طبية ثانوية تُعرف مجتمعةً باسم “اعتلال الجنين السكري”. يُعد ارتفاع مستوى السكر في دم الأم عاملًا رئيسيًا مُسببًا للتشوهات الخلقية، إذ يُغير العديد من مسارات الإشارات الطبيعية المُشاركة في نمو الجنين وتكوين أعضائه. ترتبط هذه الحالة غالبًا بداء السكري قبل الحمل (النوع الأول والنوع الثاني)، على الرغم من أن سكري الحمل غير المُسيطر عليه جيدًا قد يُساهم أيضًا في حدوث تشوهات خلقية إذا حدث ارتفاع السكر في الدم في وقت مبكر من الحمل. تكون نسبة حدوث التشوهات الخلقية أعلى بكثير لدى الأطفال المولودين لأمهات مصابات بالسكري مقارنةً بعامة السكان، مما يُؤكد خطر التشوهات الخلقية الناتج عن ارتفاع مستوى السكر في دم الأم خلال المراحل المبكرة من نمو الجنين.
تشمل التشوهات الخلقية الشائعة المرتبطة باعتلال الجنين السكري عيوب الأنبوب العصبي (مثل السنسنة المشقوقة وانعدام الدماغ)، وعيوب القلب الخلقية (وخاصة تشوهات مسار تدفق الدم)، وتشوهات الجمجمة والوجه، ونقص الأطراف، ومتلازمة التراجع الذيلي – وهي حالة ترتبط بشكل خاص بداء السكري لدى الأم وتتميز بانعدام تكوّن الجزء السفلي من العمود الفقري والهياكل المرتبطة به. قد تتفاقم الآثار المشوهة لارتفاع نسبة السكر في الدم بسبب الاستعداد الوراثي، وسمنة الأم، والأمراض المصاحبة مثل ارتفاع ضغط الدم واضطراب شحوم الدم. بالإضافة إلى التشوهات الهيكلية، قد تظهر أيضًا تشوهات وظيفية – بما في ذلك تأخر النمو العصبي واضطراب التمثيل الغذائي – في مراحل لاحقة من الحياة.
تعتمد الوقاية الفعّالة من تشوهات الأجنة الناتجة عن داء السكري على رعاية شاملة قبل الحمل ومراقبة دقيقة لمستوى السكر في الدم خلال فترة ما قبل الحمل. من الأفضل أن يكون مستوى الهيموجلوبين السكري (HbA1c) أقل من 6.5% قبل الحمل لتقليل خطر التشوهات الخلقية. تُعدّ الرعاية المبكرة قبل الولادة، بما في ذلك التصوير بالموجات فوق الصوتية في الثلث الأول من الحمل وتخطيط صدى القلب للجنين، بالغة الأهمية للكشف المبكر عن التشوهات الخلقية في حالات الحمل عالية الخطورة وإدارتها.
أسباب المرض:
إن أسباب داء السكري وتأثيره على نمو الجنين معقدة. يؤثر سكري الأم سلبًا على تكوين الجنين ونموه، مما يؤدي إلى تشوهات خلقية متعددة ومضاعفات طبية تُعرف مجتمعة باسم “اعتلال الجنين السكري”.
من الجدير بالذكر أنه قد تم توضيح أن ارتفاع مستوى السكر في دم الأم، كما هو الحال في حالات الحمل المصحوبة بداء السكري غير المنضبط، يؤدي إلى زيادة نقل الجلوكوز إلى الجنين عبر ناقل الجلوكوز 2 (GLUT2). يُسهّل GLUT2 انتشار الجلوكوز، ناقلاً إياه في كلا الاتجاهين عبر أغشية الخلايا استجابةً لتدرجات التركيز. يؤدي ارتفاع مستوى الجلوكوز لدى الأم إلى زيادة نقل الجلوكوز عبر الغشاء إلى الجنين. وهذا بدوره قد يؤدي إلى الإجهاد التأكسدي، وتغير التعبير الجيني، وزيادة موت الخلايا المبرمج في الأنسجة العصبية النامية، مما يُسهم في نهاية المطاف في حدوث عيوب الأنبوب العصبي. [1]
علم الأوبئة:
تم توثيق تفاوتات عرقية وإثنية بين النساء المصابات بداء السكري قبل الحمل، حيث أشارت دراسة إلى ارتفاع معدلات الانتشار بين السكان السود والأمريكيين الأصليين واللاتينيين. [2] وتؤكد أدلة إضافية أن خطر اعتلال الجنين السكري قد يختلف باختلاف العرق والإثنية، حيث تعاني العائلات السوداء من معدل أعلى من التشوهات الخلقية مقارنة بالعائلات البيضاء. [3]
بالإضافة إلى ذلك، فإن انتشار التشوهات الخلقية أعلى في حالات الحمل المصحوبة بداء السكري من النوع الأول مقارنةً بداء السكري من النوع الثاني. ويرتبط ارتفاع مستوى الهيموجلوبين السكري (HbA1c) لدى الأم خلال فترة ما قبل الحمل ومراحل الحمل المبكرة ارتباطًا وثيقًا بزيادة خطر الإصابة بتشوهات خلقية كبيرة، مما يُبرز الأهمية البالغة لتحقيق السيطرة المثلى على مستوى السكر في الدم في المراحل المبكرة من الحمل.
الفيزيولوجيا المرضية:
يُعد ارتفاع مستوى الجلوكوز في دم الجنين عاملًا مُشوِّهًا للأجنة، وهو المُسبِّب الرئيسي لاعتلال الجنين السكري. يُؤدِّي ارتفاع مستوى السكر في الدم إلى اضطراب الوظائف الفسيولوجية الطبيعية ونمو الأعضاء من خلال عوامل مُتعدّدة.
الإجهاد التأكسدي:
يُعدّ الإجهاد التأكسدي آليةً مركزيةً في نشأة اعتلال الجنين السكري، إذ يُسهم بشكلٍ كبيرٍ في تطور عيوب الأنبوب العصبي وتشوهات القلب الخلقية. يُحفّز ارتفاع سكر الدم لدى الأم إنتاجًا مُفرطًا لأنواع الأكسجين التفاعلية، التي تُعيق النمو الجنيني الطبيعي من خلال إحداث تلفٍ خلويٍّ واسع النطاق. يُمكن لأنواع الأكسجين التفاعلية أن تُلحق الضرر بمكوناتٍ خلويةٍ حيوية، بما في ذلك الأغشية، والحمض النووي، والحمض النووي الريبي، والبروتينات، والدهون، من خلال آلياتٍ مثل بيروكسدة الدهون والتعديل التأكسدي. [4] يُؤدّي هذا التلف التأكسدي إلى الإضرار بسلامة الخلية ووظيفتها، لا سيما خلال عملية تكوين الأعضاء. علاوةً على ذلك، فقد ثبت أن الإجهاد التأكسدي يُؤدّي إلى خللٍ في تنظيم التعبير عن جينات النمو الرئيسية الضرورية لإغلاق الأنبوب العصبي، مما يزيد من خطر الإصابة بعيوب الأنبوب العصبي وعيوب القلب. يُؤكّد التفاعل بين الاضطراب الأيضي والإصابة التأكسدية على أهمية الحفاظ على ضبطٍ دقيقٍ لمستوى السكر في الدم للتخفيف من خطر التشوهات الخلقية في حالات الحمل المصحوبة بداء السكري.
أجسام الكيتون:
تساهم الأجسام الكيتونية، وخاصةً بيتا-هيدروكسي بوتيرات وأسيتوأسيتات، في إمراضية اعتلال الجنين السكري عبر آليات متعددة. وقد ثبت أن هذه المستقلبات تعزز إنتاج أنواع الأكسجين التفاعلية، مما يؤدي إلى الإجهاد التأكسدي وتلف الخلايا وموتها المبرمج. إضافةً إلى ذلك، يمكن للأجسام الكيتونية أن تُخلّ بتوازن الكالسيوم داخل الخلايا، وهي آلية تنظيمية بالغة الأهمية أثناء تكوين الجنين، مما يزيد من خطر موت الخلايا المبرمج ويرفع من خطر الإصابة بعيوب الأنبوب العصبي. [5]
الإجهاد الناتج عن نقص الأكسجين:
يؤدي ارتفاع مستوى السكر في دم الأم إلى تفاقم نقص الأكسجين لدى الجنين، وذلك بشكل أساسي عن طريق زيادة معدل الأيض واستهلاك الأكسجين لدى الجنين النامي. خلال المراحل المبكرة من تكوين الأعضاء، يعيش الجنين في حالة نقص أكسجين فسيولوجي نتيجة لعدم اكتمال نمو الجهاز الوعائي. ويؤدي ارتفاع استهلاك الأكسجين الناتج عن ارتفاع مستوى السكر في الدم إلى زيادة حدة نقص الأكسجين، مما قد يعيق نمو الجنين الطبيعي ويساهم في ظهور تشوهات خلقية.
منتجات ثانوية أخرى للجلوكوز:
يُؤدي ارتفاع مستوى السكر في الدم إلى تعطيل امتصاص الإينوزيتول من قِبَل الأنسجة الجنينية. وقد ارتبط نقص الميو-إينوزيتول، لا سيما خلال المراحل الحرجة من تكوين الجنين، بظهور تشوهات خلقية مرتبطة باعتلال الجنين السكري. وتشير دراسات تجريبية حديثة إلى أن تناول مكملات الميو-إينوزيتول قد يُساعد في تخفيف بعض هذه الآثار الضارة، على الرغم من أنه لم يُدرج بعد ضمن التوصيات السريرية القياسية. [6]
تغيرات المشيمة :
يرتبط ارتفاع سكر الدم لدى الأم بتغيرات هيكلية ووظيفية متنوعة في المشيمة. تشمل هذه التغيرات زيادة وزن المشيمة وحجمها، بالإضافة إلى سمات نسيجية مرضية مثل زيادة تكوّن العقد المتشابكة، والنخر الليفي، وعدم نضج الزغابات. [7] على الرغم من أن ارتفاع سكر الدم يرتبط تقليديًا بكبر حجم الجنين، إلا أنه قد يُعيق نمو المشيمة أيضًا من خلال آليات مثل تكوّن الأوعية الدموية غير الطبيعي، وعدم كفاية إعادة تشكيل الشرايين الحلزونية، وفرط التوعية الدموية في المشيمة. قد تؤدي هذه التغيرات إلى قصور المشيمة وزيادة خطر تقييد نمو الجنين، على الرغم من إمكانية زيادة حجمه. [8]
علم الأنسجة المرضية
يرتبط الحمل المصحوب بداء السكري بتغيرات ملحوظة في انقباضات الرحم. إذ تُظهر عضلة الرحم لدى المصابات بالسكري انخفاضًا في سعة الانقباض وقصرًا في مدته، حتى عند الاستجابة للأوكسيتوسين، وذلك نتيجة لضعف إشارات الكالسيوم داخل الخلايا وانخفاض التعبير عن قنوات الكالسيوم المعتمدة على الجهد. ويساهم هذا الخلل الوظيفي في ارتفاع معدلات الولادة القيصرية الطارئة لدى مريضات السكري. [9]
بمرور الوقت، يؤدي ارتفاع نسبة السكر في الدم المزمن أيضًا إلى إعادة تشكيل هيكلي لعضلة الرحم، بما في ذلك ترقق طبقات العضلات، وانخفاض تكاثر الخلايا العضلية، واضطراب الجهاز الانقباضي، مما يزيد من إضعاف وظيفة الرحم أثناء الحمل. [10]
التاريخ والحالة البدنية
يُعدّ التاريخ الطبي الشامل للأم والفحص السريري عنصرين أساسيين في الرعاية الصحية قبل الولادة للنساء المصابات بداء السكري. يجب أن يُوثّق التاريخ الطبي بدقة عمر بدء الإصابة بالسكري، ووجود مضاعفات مرتبطة به، بما في ذلك الحماض الكيتوني السكري، وانخفاض سكر الدم، وشلل المعدة، واعتلال الكلى، واعتلال الأعصاب، واعتلال الشبكية، وارتفاع ضغط الدم، ومرض الشريان التاجي، بالإضافة إلى أي نتائج سلبية سابقة للحمل ونتائج غير طبيعية لاختبار تحمل الجلوكوز. [11]
ينبغي أن يشمل الفحص البدني المفصل تقييم التروية الدموية الطرفية والوظائف الحسية، بالإضافة إلى فحص دقيق للقدمين لتحديد علامات اعتلال الأعصاب أو قصور الأوعية الدموية. علاوة على ذلك، يُعد فحص الشبكية ضروريًا للكشف عن اعتلال الشبكية السكري، الذي قد يتطور أثناء الحمل.
تشمل الفحوصات المخبرية الموصى بها خلال الثلث الأول من الحمل قياس مستوى الهيموجلوبين السكري (HbA1c)، وهرمون تحفيز الغدة الدرقية (TSH)، وجمع عينة بول لمدة 24 ساعة (في حال عدم توفر بيانات وظائف الكلى الأساسية)، وتخطيط كهربية القلب (ECG). يُعدّ فحص HbA1c بالغ الأهمية للكشف عن داء السكري غير المشخص قبل الحمل، ولتحديد مستوى السكر في الدم كمستوى أساسي. يُقيّم جمع عينة البول لمدة 24 ساعة وظائف الكلى، بينما يكشف تخطيط كهربية القلب عن أمراض القلب والأوعية الدموية غير الظاهرة سريريًا، والتي تنتشر بشكل أكبر بين الحوامل المصابات بداء السكري. يُعدّ فحص وظائف الغدة الدرقية ضروريًا، نظرًا لأن ما يصل إلى 40% من الشابات المصابات بداء السكري من النوع الأول يُعانين أيضًا من خلل في وظائف الغدة الدرقية.
تقييم:
يُعدّ فحص ومتابعة النساء للكشف عن داء السكري أثناء الحمل من العناصر الأساسية للرعاية الصحية قبل الولادة. ينبغي فحص مستوى الهيموجلوبين السكري (HbA1c) لدى النساء المصابات بداء السكري قبل الولادة في أول زيارة لهنّ قبل الولادة. أما باقي الحوامل، فينبغي فحصهنّ للكشف عن سكري الحمل بين الأسبوعين 24 و28 من الحمل. مع أنّه يُنظر أحيانًا في إجراء فحص مبكر بناءً على عوامل الخطر، إلا أن الأدلة الحالية لا تدعم تحسين النتائج مع الفحص المبكر. [12]
مراقبة مستويات الجلوكوز
يُستخدم اختبار تحمل الجلوكوز لمدة ساعة واحدة، والذي يُجرى عادةً بين الأسبوعين 24 و28 من الحمل، للكشف عن سكري الحمل. يُعتبر مستوى الجلوكوز في الدم الذي يتجاوز 140 ملغم/ديسيلتر بعد ساعة واحدة من تناول الجلوكوز عن طريق الفم غير طبيعي. ينبغي على النساء اللواتي تظهر نتيجة اختبارهن إيجابية الخضوع لاختبار تحمل الجلوكوز التشخيصي لمدة 3 ساعات. بالإضافة إلى ذلك، يُعد قياس الهيموجلوبين السكري (HbA1c) قبل الحمل ذا قيمة في تحديد الأفراد المعرضين لخطر كبير، حيث يُعد سكري ما قبل الحمل المساهم الرئيسي في اعتلال الجنين السكري. كما يرتبط ارتفاع مستويات الهيموجلوبين السكري في بداية الحمل بزيادة خطر الإصابة بسكري الحمل لاحقًا خلال فترة الحمل.
يُعدّ الحفاظ على مستوى سكر الدم ضمن المعدل الطبيعي طوال فترة الحمل أمرًا بالغ الأهمية لتقليل مخاطر حدوث مضاعفات للجنين. في حالات الحمل المصحوبة بداء السكري، توصي الجمعية الأمريكية للسكري (ADA) بمراقبة مستويات سكر الدم أربع مرات على الأقل يوميًا، بما في ذلك قياسات الصيام، وقبل الوجبات، وبعد الوجبات، لضمان إدارة مثالية لمستوى السكر في الدم. [13]
التصوير بالموجات فوق الصوتية وتخطيط صدى القلب للجنين
يُستخدم التصوير بالموجات فوق الصوتية لمراقبة نمو الجنين وتطوره، بالإضافة إلى تشريحه. يشمل ذلك فحصًا تفصيليًا لتشريح الجنين يُجرى في الفترة ما بين الأسبوعين 18 و20 من الحمل، وفحوصات متسلسلة بالموجات فوق الصوتية خلال الثلث الأخير من الحمل لتقييم ضخامة الجنين وغيرها من اضطرابات النمو. يُوصى بإجراء تخطيط صدى القلب للجنين، خاصةً في الثلث الثاني من الحمل، للمريضات اللاتي يعانين من سكري الحمل غير المُسيطر عليه جيدًا، نظرًا لارتفاع نسبة الإصابة بعيوب القلب الخلقية في هذه الحالات. [11] [14] ونظرًا لزيادة خطر ولادة جنين ميت، يُوصى بمتابعة مكثفة قبل الولادة، إما باختبارات عدم الإجهاد أو بالفحوصات البيوفيزيائية، في حالات الحمل المصحوبة بسكري الحمل، وفي حالات سكري الحمل التي تتطلب أدوية للسيطرة على ارتفاع السكر في الدم. تبدأ هذه المتابعة عادةً في الأسبوع 32، ولكن قد تبدأ مبكرًا إذا تم الكشف عن تقييد نمو الجنين قبل هذا الوقت.
مستويات الهيموجلوبين السكري A1C والمخاطر
ترتبط مستويات الهيموجلوبين السكري (HbA1c) ارتباطًا مباشرًا بخطر التشوهات الخلقية في حالات الحمل المصحوبة بداء السكري. وقد وجدت إحدى الدراسات أن النساء المصابات بداء السكري قبل الحمل واللواتي لديهن مستويات أعلى من الهيموجلوبين السكري (HbA1c) كنّ أكثر عرضةً لخطر تشوهات الجنين، حيث بلغت نسبة التشوهات 10% عند مستوى HbA1c 10%، و20% عند مستوى HbA1c 13%. [15] وأظهرت دراسة أخرى أن انتشار التشوهات الخلقية الكبرى يزداد تدريجيًا مع ارتفاع مستويات HbA1c في كل من النوع الأول والنوع الثاني من داء السكري، دون وجود عتبة آمنة محددة بوضوح. وكانت النساء اللواتي لديهن مستويات HbA1c تبلغ 9.5% أو أعلى أكثر عرضةً لخطر التشوهات الخلقية الكبرى. [16]
العلاج / التدبير:
يُعدّ الفحص قبل الحمل أفضل وسيلة للوقاية من اعتلال الجنين السكري. وهو أمرٌ ضروري لتوعية المرضى بأهمية ضبط مستوى السكر في الدم بدقة، وإجراء تغييرات في النظام الغذائي، والنظر في إضافة المكملات الغذائية. توصي الجمعية الأمريكية للسكري (ADA) بأن يكون مستوى الهيموجلوبين السكري (HbA1c) أقل من 6.5% قبل الحمل. [13] وتدعم هذه التوصية دراسات رصدية تُظهر وجود علاقة مباشرة بين ارتفاع مستويات الهيموجلوبين السكري خلال المراحل المبكرة من الحمل وزيادة خطر اعتلال الجنين السكري.
تُعدّ التدخلات الغذائية عنصرًا أساسيًا في الرعاية، وعادةً ما تكون التوصية الأولى للنساء الحوامل المصابات بداء السكري. ينبغي أن تُصمّم هذه التدخلات الغذائية بشكل فردي للمساعدة في تحقيق مستويات السكر المستهدفة ودعم زيادة الوزن المناسبة خلال فترة الحمل. يُوصى بتناول 175 غرامًا من الكربوهيدرات يوميًا أثناء الحمل. يُمكن أن يُؤدي التركيز على الكربوهيدرات عالية الجودة إلى تحسين التحكم في مستوى السكر في الدم أثناء الصيام وبعد تناول الطعام. [13] بالإضافة إلى ذلك، تُوصي الجمعية الأمريكية لأطباء الغدد الصماء السريريين (AACE) بتناول وجبات صغيرة ومتكررة، بما في ذلك وجبة خفيفة قبل النوم، للمساعدة في الوقاية من انخفاض سكر الدم الليلي والحماض الكيتوني.
قد يكون للمكملات الغذائية دورٌ داعم في تقليل خطر اعتلال الجنين السكري. وقد أظهرت الدراسات أن التدخلات الغذائية التي تستخدم زيوتًا غنية بحمض الأوليك وحمض اللينوليك، مثل زيت الزيتون وزيت القرطم، تُسهم في تنظيم مستويات البروستاجلاندين وتقليل حدوث التشوهات الخلقية في حالات الحمل المصابة بالسكري. كما قد يُساعد فيتامين (هـ)، وهو أحد مضادات الأكسدة، في مُكافحة الإجهاد التأكسدي وآثاره الضارة على نمو الجنين. بالإضافة إلى ذلك، يُوصى بشدة بتناول مكملات حمض الفوليك لتقليل خطر الإصابة بعيوب الأنبوب العصبي.
قد يكون العلاج الدوائي ضرورياً للسيطرة على داء السكري أثناء الحمل. يُنصح بإعطاء الأنسولين عندما تفشل التدخلات الغذائية وحدها في تحقيق السيطرة الكافية على مستوى السكر في الدم.
التشخيص التفريقي
يمكن أن تتداخل التشوهات الهيكلية المرتبطة باعتلال الجنين السكري ظاهريًا مع تلك التي تُرى في متلازمات خلقية مختلفة، مما يجعل التشخيص التفريقي الدقيق أمرًا ضروريًا أثناء التقييم قبل الولادة وبعدها.
عيوب الأنبوب العصبي:
عيوب الأنبوب العصبي هي تشوهات خلقية ناتجة عن عدم اكتمال انغلاق الأنبوب العصبي خلال المراحل المبكرة من تكوين الجنين. ورغم أن سكري الأم يُعدّ عامل خطر معروف، إلا أن نقص حمض الفوليك يبقى السبب الأكثر شيوعًا. وتشمل العوامل المساهمة الأخرى نقص فيتامين ب12 ومتلازمات وراثية مختلفة.
متلازمة دي جورج:
قد تتشابه السمات السريرية لمتلازمة دي جورج بشكل كبير مع تلك الخاصة باعتلال الجنين السكري. وتشمل المظاهر المتداخلة تشوهات القلب المخروطية الجذعية، وتشوهات الجمجمة والوجه، وضعف الإدراك، وكلها قد تحاكي المضاعفات المرتبطة باعتلال الجنين السكري. [17]
متلازمة فاكترل:
متلازمة فاكترل هي مجموعة غير عشوائية من التشوهات الخلقية التي تؤثر على العديد من التراكيب التشريحية، بما في ذلك تشوهات الفقرات، وانسداد الشرج ، وعيوب القلب ، والناسور الرغامي المريئي ، وتشوهات الكلى ، و/أو تشوهات الأطراف . ويمكن أن يساعد التاريخ المرضي المفصل للأم قبل الولادة فيما يتعلق بمرض السكري في التمييز بين متلازمة فاكترل واعتلال الجنين السكري. [18]
متلازمة تشارج:
تؤثر متلازمة CHARGE على أجهزة متعددة في الجسم، وتتميز بوجود انشقاق القزحية، وعيوب القلب، وانسداد الأنف الخلفي (المعروف أيضًا باسم رتق القمع الأنفي)، وتأخر النمو ، وتشوهات الأعضاء التناسلية، وتشوهات الأذن . [19] على الرغم من تشابه بعض سماتها مع اعتلال الجنين السكري، إلا أن متلازمة CHARGE تتميز عمومًا بنطاقها الأوسع من إصابة الأعضاء وأسبابها الوراثية الكامنة.
التكهن والمستقبل:
تتأثر نتائج الحمل بشكل كبير بنظام الأم الغذائي أثناء الحمل. ويُعدّ التقييم المسبق لعوامل الخطر لدى الأم ومستويات سكر الدم أمرًا ضروريًا للتنبؤ الدقيق بمآل الحمل. ويظل الحفاظ على ضبط دقيق لمستوى السكر في الدم الاستراتيجية الأكثر فعالية للوقاية من التشوهات الخلقية أو الحدّ من حدوثها. [20]
يبلغ معدل وفيات الفترة المحيطة بالولادة في حالات الحمل المصحوبة بداء السكري ما يقارب 2.5 إلى 9 أضعاف المعدل في عموم السكان. وقد أظهرت العديد من الدراسات أن داء السكري من النوع الثاني يرتبط بمعدل وفيات أعلى في الفترة المحيطة بالولادة مقارنةً بداء السكري من النوع الأول، ويعود ذلك أساسًا إلى عوامل خطر إضافية مثل ارتفاع ضغط الدم، وتقدم سن الأم، والسمنة، وتعدد الولادات. ومع ذلك، تشير بيانات من دراسات فرنسية إلى أن حالات الإملاص أكثر شيوعًا لدى المرضى المصابين بداء السكري من النوع الأول.
المضاعفات
يرتبط داء السكري لدى الأم ارتباطًا وثيقًا بزيادة خطر الإصابة بعيوب الأنبوب العصبي، مثل انعدام الدماغ وانشقاق العمود الفقري. تُعزى هذه التشوهات الخلقية في المقام الأول إلى الإجهاد التأكسدي وموت الخلايا المبرمج الناجم عن ارتفاع مستوى السكر في الدم في النسيج العصبي النامي. [21] بالإضافة إلى التشوهات البنيوية، يمكن أن يؤثر داء السكري لدى الأم على النمو العصبي، مما يزيد من خطر الإصابة باضطرابات سلوكية ومعرفية. يُلاحظ ارتفاع معدل الإصابة باضطرابات مثل اضطراب نقص الانتباه مع فرط النشاط (ADHD) واضطراب طيف التوحد لدى الأطفال المولودين لأمهات مصابات بداء السكري، ويرجع ذلك على الأرجح إلى برمجة الجنين والآثار السلبية لارتفاع مستوى السكر في دم الأم على نمو الدماغ. [22]
يرتبط اعتلال الجنين السكري أيضًا بتشوهات قلبية وعائية خطيرة. فالأطفال المصابون به أكثر عرضة للإصابة بعيوب خلقية في القلب، مثل عيوب الحاجز البطيني، وانتقال الشرايين الكبيرة، وجذع الشريان الأبهر، وانسداد الصمام ثلاثي الشرفات. إضافةً إلى ذلك، يُعد تضخم عضلة القلب شائعًا، وقد يؤدي إلى خلل في وظيفة الانبساط، وانسداد مخرج البطين الأيسر، وانخفاض النتاج القلبي.
يمكن أن تؤثر اعتلالات الجنين السكرية على أجهزة متعددة في جسم حديثي الولادة. ومن هذه الحالات متلازمة العين والأذن والفقرات، وهي اضطراب نادر في الجمجمة والوجه ينتج عن خلل في تكوين الأعضاء، وغالبًا ما يرتبط بتشوهات في العمود الفقري. كما أن غياب العجز – الذي يُعرف بأنه الغياب الكامل أو الجزئي للعجز – أكثر شيوعًا في هذه الحالات. تشمل الأعراض الأكثر شيوعًا تشوهات الأذن وفقدان السمع، يليها صغر نصف الوجه، وتشوهات العين، وتشوهات العمود الفقري. وقد تشمل الأعراض الإضافية نقص تنسج عظم الفخذ، وغياب الكلى، وتقييد النمو، وكبر حجم الجنين عند الولادة.
يزداد خطر إصابة الأطفال المولودين لأمهات مصابات بداء السكري بمتلازمة التمثيل الغذائي، ومقاومة الأنسولين، وداء السكري لاحقًا في حياتهم. وقد يعانون أيضًا من كثرة الحمر نتيجة نقص الأكسجين لدى الجنين، مما يزيد من إنتاج الإريثروبويتين وخلايا الدم الحمراء. هذه التغيرات قد تؤدي إلى ارتفاع مستوى البيليروبين في الدم.
تم الإبلاغ عن ضيق التنفس الناتج عن انخفاض مستويات المادة الفعالة السطحية لدى الأطفال الخدج، وانخفاض سكر الدم الناتج عن فرط الأنسولين لدى الجنين، لدى أطفال الأمهات المصابات بداء السكري. كما أن الأطفال ذوي الوزن الزائد عند الولادة معرضون لخطر متزايد لعسر ولادة الكتف. بالإضافة إلى ذلك، ترتبط هذه الحالات بارتفاع معدل وفيات الفترة المحيطة بالولادة، بما في ذلك زيادة خطر ولادة جنين ميت ومضاعفات الولادة.
لوحظت بعض الاختلافات بين النوع الأول والنوع الثاني من داء السكري لدى النساء الحوامل. [23] يرتبط النوع الأول من داء السكري بصغر سن الأمهات وقت الحمل، كما ترتفع فيه معدلات الولادات المبكرة وولادة أطفال ذوي وزن زائد بالنسبة لعمر الحمل. في المقابل، يرتبط النوع الثاني من داء السكري عادةً بتقدم سن الأم، وارتفاع مؤشر كتلة الجسم لديها، وزيادة عدد الأمراض المصاحبة وقت الحمل. إضافةً إلى ذلك، يرتبط النوع الثاني من داء السكري بزيادة خطر وفاة حديثي الولادة مقارنةً بالنوع الأول.
الوقاية وتثقيف المرضى:
برز داء السكري كأحد أبرز المشاكل الصحية العامة على مستوى العالم، ويعود ذلك أساساً إلى تزايد أنماط الحياة الخاملة وأنماط التغذية غير الصحية. ورغم التقدم المحرز في هذا المجال، كتحسين التغذية وتعزيز فرص الحصول عليها، إلا أن ممارسات الرعاية الذاتية غير الكافية وقلة النشاط البدني لا تزال تُسهم في تفاقم انتشار السمنة والأمراض المصاحبة لها، بما في ذلك داء السكري من النوع الثاني.
تُعدّ مبادرات الصحة العامة التي تُعطي الأولوية للاستراتيجيات الوقائية، ولا سيما تعديلات نمط الحياة، ضرورية لمكافحة داء السكري. وتُحقق برامج التثقيف الصحي والتوعية المجتمعية أثراً أكبر في الوقاية من السمنة وداء السكري مقارنةً بالتدخلات الدوائية وحدها. وينبغي تشجيع الأفراد على ممارسة النشاط البدني بانتظام واتباع نظام غذائي طازج ومتوازن وغني بالعناصر الغذائية.
في المجتمعات المعرضة لخطر الإصابة بداء السكري، يُعدّ رصد مستوى الجلوكوز قبل الحمل أمرًا بالغ الأهمية. ينبغي تقديم المشورة للنساء المصابات بداء السكري مسبقًا بشأن مخاطر التشوهات الخلقية الناتجة عن سوء التحكم في مستوى السكر في الدم، إذ يرتبط ارتفاع مستوى السكر في الدم خلال فترة ما قبل الحمل وفترة الحمل المبكرة ارتباطًا وثيقًا بنتائج سلبية على الجنين. إضافةً إلى ذلك، تظل النساء غير المصابات بداء السكري سابقًا عرضةً لخطر الإصابة بسكري الحمل، مما يُبرز أهمية الفحص الروتيني أثناء الحمل. تتطلب حالات الحمل المتأثرة بداء السكري مراقبة دقيقة ومنتظمة لضمان سلامة الجنين وتحسين صحة الأم والوليد.
تحسين نتائج فرق الرعاية الصحية
يتطلب تحسين النتائج الصحية في حالات الحمل المصحوبة بداء السكري اتباع نهج منسق ومتعدد التخصصات. ويتحقق التشخيص المبكر والتدخل في الوقت المناسب والإدارة المستمرة على أفضل وجه من خلال رعاية شاملة يقدمها فريق متعاون من المتخصصين في الرعاية الصحية. ونظرًا للتأثيرات المعقدة لداء السكري على صحة الأم والوليد، فإن اتباع استراتيجية متعددة التخصصات أمر بالغ الأهمية.
تشمل الرعاية والإدارة الفعّالة تقديم استشارات غذائية فردية وتدخلات في نمط الحياة، بدعم من أخصائيي التغذية ومثقفي مرض السكري المعتمدين، بالإضافة إلى مشاركة فعّالة من الأسرة. ويضمن التنسيق بين أطباء التوليد، وأخصائيي طب الأم والجنين، وأطباء النساء، وأطباء الأطفال، ومستشاري علم الوراثة، والصيادلة، وأخصائيي الأشعة، معالجة جميع جوانب صحة الأم والجنين. بعد الولادة، يُعدّ أطباء حديثي الولادة أساسيين في التعامل مع المواليد الجدد الذين يعانون من تشوهات خلقية مثل عيوب الأنبوب العصبي، وأمراض القلب الخلقية، وغيرها من التشوهات الهيكلية، وتقديم رعاية متخصصة مصممة خصيصًالتلبية احتياجاتهم الفريدة. [24]
آخر تحديث: 12/03/2026
المصادر:
- 1.
- Li R, Thorens B, Loeken MR. Expression of the gene encoding the high-Km glucose transporter 2 by the early postimplantation mouse embryo is essential for neural tube defects associated with diabetic embryopathy. Diabetologia. 2007 Mar;50(3):682-9. [PubMed]
- 2.
- Britton LE, Hussey JM, Crandell JL, Berry DC, Brooks JL, Bryant AG. Racial/Ethnic Disparities in Diabetes Diagnosis and Glycemic Control Among Women of Reproductive Age. J Womens Health (Larchmt). 2018 Oct;27(10):1271-1277. [PMC free article] [PubMed]
- 3.
- Seiler R, Grolimund P, Huber P. Transcranial Doppler sonography. An alternative to angiography in the evaluation of vasospasm after subarachnoid hemorrhage. Acta Radiol Suppl. 1986;369:99-102. [PubMed]
- 4.
- Wang F, Reece EA, Yang P. Advances in revealing the molecular targets downstream of oxidative stress-induced proapoptotic kinase signaling in diabetic embryopathy. Am J Obstet Gynecol. 2015 Aug;213(2):125-34. [PMC free article] [PubMed]
- 5.
- Zhao Z, Cao L, Hernández-Ochoa E, Schneider MF, Reece EA. Disturbed intracellular calcium homeostasis in neural tube defects in diabetic embryopathy. Biochem Biophys Res Commun. 2019 Jun 30;514(3):960-966. [PMC free article] [PubMed]
- 6.
- Dell’Edera D, Sarlo F, Allegretti A, Epifania AA, Simone F, Lupo MG, Benedetto M, D’Apice MR, Capalbo A. Prevention of neural tube defects and maternal gestational diabetes through the inositol supplementation: preliminary results. Eur Rev Med Pharmacol Sci. 2017 Jul;21(14):3305-3311. [PubMed]
- 7.
- Carrasco-Wong I, Moller A, Giachini FR, Lima VV, Toledo F, Stojanova J, Sobrevia L, San Martín S. Placental structure in gestational diabetes mellitus. Biochim Biophys Acta Mol Basis Dis. 2020 Feb 01;1866(2):165535. [PubMed]
- 8.
- Qin Y, McCauley N, Ding Z, Lawless L, Liu Z, Zhang K, Xie L. Hyperglycemia results in significant pathophysiological changes of placental spiral artery remodeling and angiogenesis, further contributing to congenital defects. Front Biosci (Landmark Ed). 2021 Nov 30;26(11):965-976. [PubMed]
- 9.
- Al-Qahtani S, Heath A, Quenby S, Dawood F, Floyd R, Burdyga T, Wray S. Diabetes is associated with impairment of uterine contractility and high Caesarean section rate. Diabetologia. 2012 Feb;55(2):489-98. [PMC free article] [PubMed]
- 10.
- Favaro RR, Salgado RM, Raspantini PR, Fortes ZB, Zorn TM. Effects of long-term diabetes on the structure and cell proliferation of the myometrium in the early pregnancy of mice. Int J Exp Pathol. 2010 Oct;91(5):426-35. [PMC free article] [PubMed]
- 11.
- Patient Safety and Quality Committee, Society for Maternal-Fetal Medicine. Electronic address: smfm@smfm.org. Hameed AB, Combs CA. Society for Maternal-Fetal Medicine Special Statement: Updated checklist for antepartum care of pregestational diabetes mellitus. Am J Obstet Gynecol. 2020 Nov;223(5):B2-B5. [PubMed]
- 12.
- Harper LM, Jauk V, Longo S, Biggio JR, Szychowski JM, Tita AT. Early gestational diabetes screening in obese women: a randomized controlled trial. Am J Obstet Gynecol. 2020 May;222(5):495.e1-495.e8. [PMC free article] [PubMed]
- 13.
- American Diabetes Association Professional Practice Committee. 15. Management of Diabetes in Pregnancy: Standards of Care in Diabetes-2024. Diabetes Care. 2024 Jan 01;47(Suppl 1):S282-S294. [PMC free article] [PubMed]
- 14.
- American College of Obstetricians and Gynecologists’ Committee on Practice Bulletins—Obstetrics. ACOG Practice Bulletin No. 201: Pregestational Diabetes Mellitus. Obstet Gynecol. 2018 Dec;132(6):e228-e248. [PubMed]
- 15.
- Martin RB, Duryea EL, Ambia A, Ragsdale A, Mcintire D, Wells CE, Spong CY, Dashe JS, Nelson DB. Congenital Malformation Risk According to Hemoglobin A1c Values in a Contemporary Cohort with Pregestational Diabetes. Am J Perinatol. 2021 Oct;38(12):1217-1222. [PubMed]
- 16.
- Arendt LH, Pedersen LH, Pedersen L, Ovesen PG, Henriksen TB, Lindhard MS, Olsen J, Sørensen HT, Ramlau-Hansen CH. Glycemic Control in Pregnancies Complicated by Pre-Existing Diabetes Mellitus and Congenital Malformations: A Danish Population-Based Study. Clin Epidemiol. 2021;13:615-626. [PMC free article] [PubMed]
- 17.
- McDonald-McGinn DM, Sullivan KE. Chromosome 22q11.2 deletion syndrome (DiGeorge syndrome/velocardiofacial syndrome). Medicine (Baltimore). 2011 Jan;90(1):1-18. [PubMed]
- 18.
- Solomon BD. VACTERL/VATER Association. Orphanet J Rare Dis. 2011 Aug 16;6:56. [PMC free article] [PubMed]
- 19.
- Aksel Kılıçarslan Ö, Ataman E, Gürsoy S, Hazan F, Randa C, Çankaya T, Erçal D, Ülgenalp A, Giray Bozkaya Ö. Phenotypic spectrum of CHARGE syndrome based on clinical characteristics. Turk J Med Sci. 2018 Oct 31;48(5):911-915. [PubMed]
- 20.
- Ornoy A, Reece EA, Pavlinkova G, Kappen C, Miller RK. Effect of maternal diabetes on the embryo, fetus, and children: congenital anomalies, genetic and epigenetic changes and developmental outcomes. Birth Defects Res C Embryo Today. 2015 Mar;105(1):53-72. [PubMed]
- 21.
- Wang G, Shen WB, Chen AW, Reece EA, Yang P. Diabetes and Early Development: Epigenetics, Biological Stress, and Aging. Am J Perinatol. 2025 Jun;42(8):977-987. [PubMed]
- 22.
- Ornoy A, Becker M, Weinstein-Fudim L, Ergaz Z. Diabetes during Pregnancy: A Maternal Disease Complicating the Course of Pregnancy with Long-Term Deleterious Effects on the Offspring. A Clinical Review. Int J Mol Sci. 2021 Mar 15;22(6) [PMC free article] [PubMed]
- 23.
- Murphy HR, Howgate C, O’Keefe J, Myers J, Morgan M, Coleman MA, Jolly M, Valabhji J, Scott EM, Knighton P, Young B, Lewis-Barned N., National Pregnancy in Diabetes (NPID) advisory group. Characteristics and outcomes of pregnant women with type 1 or type 2 diabetes: a 5-year national population-based cohort study. Lancet Diabetes Endocrinol. 2021 Mar;9(3):153-164. [PubMed]
- 24.
- Levy PT, Tissot C, Horsberg Eriksen B, Nestaas E, Rogerson S, McNamara PJ, El-Khuffash A, de Boode WP., European Special Interest Group ‘Neonatologist Performed Echocardiography’ (NPE). Application of Neonatologist Performed Echocardiography in the Assessment and Management of Neonatal Heart Failure unrelated to Congenital Heart Disease. Pediatr Res. 2018 Jul;84(Suppl 1):78-88. [PMC free article] [PubMed]